Đau sau đột quỵ não từ lâm sàng, hình ảnh học đến cập nhật điều trị
Đau sau đột quỵ não từ lâm sàng, hình ảnh học đến cập nhật điều trị
TS.BS. Đinh Hữu Hùng
Bộ môn Thần kinh, Khoa Y Dược, Trường ĐH Tây Nguyên
Tầm quan trọng của đột quỵ não
Gánh nặng về kinh tế-xã hội và sức khỏe của người dân do các không lây nhiễm, bao gồm cả đột quỵ não gây ra là rất lớn và ngày càng gia tăng. Đây thực sự là một thách thức vô cùng quan trọng đối với nền y tế trên toàn cầu. Thật vậy, cho đến nay, mặc dù đã có nhiều tiến bộ trong chẩn đoán, điều trị và dự phòng bệnh, song đột quỵ não vẫn là nguyên nhân gây tử vong đứng hàng thứ 2 và là nguyên nhân số 1 gây tàn tật ở người trưởng thành trên thế giới [1], [5], [9]. Hơn nữa, đột quỵ não có xu hướng ngày càng trẻ hóa, ảnh hưởng không nhỏ đến những đối tượng đang trong độ tuổi lao động [1], [5]. Đặc biệt, trái với xu hướng giảm dần ở các nước phát triển, tỷ lệ mắc đột quỵ não ở các nước có thu nhập thấp và trung bình lại đang ngày càng gia tăng và có đến 85% trường hợp tử vong do đột quỵ não là ở các quốc gia này [5], [9].
Tầm quan trọng của đau sau đột quỵ não
Trong các di chứng mà đột quỵ não để lại, các hội chứng đau mạn tính sau đột quỵ não là phổ biến, có thể lên đến hơn 50% trường hợp và được nhiều bác sĩ trên lâm sàng quan tâm bởi việc chẩn đoán và điều trị còn gặp nhiều khó khăn [13], [14], [16], [17], [22]. Tỷ lệ hiện mắc của đau sau đột quỵ não chưa có sự thống nhất giữa các nghiên cứu. Điều này có lẽ liên quan đến sự khác biệt về thiết kế nghiên cứu và định nghĩa các loại đau đã được dùng trong các nghiên cứu. Mặc dù vậy, có một sự đồng thuận chung rằng đau sau đột quỵ não ngày càng gia tăng [7], [22]. Tuy nhiên, trên thực tế tầm quan trọng của đau sau đột quỵ não chưa được đánh giá đúng mức. Hơn nữa, chứng đau này chưa được điều trị đầy đủ khi đã chẩn đoán xác định [7], [17], [21]. Chẳng hạn, một nghiên cứu của Widar và cộng sự cho thấy có đến 2/3 trường hợp đau trung ương sau đột quỵ não chưa được điều trị đầy đủ hoặc không điều trị [21].
Điểm đáng nói thêm là đau sau đột quỵ não để lại nhiều hậu quả quan trọng trên nhiều bình diện khác nhau như thể chất, tâm thần, và xã hội. Cụ thể là nó gây ra bệnh trầm cảm, sự mệt mỏi, suy giảm nhận thức, rối loạn giấc ngủ, rối loạn cảm xúc,… Rõ ràng, chính những điều đó sẽ làm giảm chất lượng cuộc sống và làm gia tăng tỷ lệ tử vong lâu dài đối với bệnh nhân [3], [16], [22]. Một nghiên cứu của Jonsson và cộng sự cho thấy: mức độ nặng của đau sau đột quỵ não có liên quan chặt chẽ với mức độ nặng của suy giảm nhận thức và trầm cảm [10].
Cơ chế gây ra đau sau đột quỵ não là rất phức tạp và thường thông qua 2 cơ chế: đau thần kinh và đau cảm thụ. Nó có liên quan chặt chẽ với nhiều khía cạnh khác nhau như các rối loạn ở hệ thần kinh trung ương, hệ thần kinh ngoại biên và tình trạng tâm thần của bệnh nhân [7], [11]. Biết được điều này, chúng ta sẽ có nhiều cách tiếp cận điều trị phù hợp khác nhau thông qua các cơ chế kể trên. Bên cạnh đó, việc nắm rõ các yếu tố nguy cơ của đau sau đột quỵ não như tuổi, giới tính, trình độ học vấn, tiền sử uống rượu bia, dùng nhóm statin, bệnh mạch máu ngoại biên, bệnh trầm cảm, liệt cứng, giảm vận động ở tay, rối loạn cảm giác, đột quỵ thiếu máu não cục bộ (đặc biệt là tổn thương đồi thị, hành não) sẽ giúp cho việc dự phòng đối với đau sau đột quỵ não được hiệu quả hơn [7], [8].
Các loại đau sau đột quỵ não
Theo y văn, có nhiều loại đau sau đột quỵ não, bao gồm đau trung ương sau đột quỵ não, đau vai, đau do co cứng cơ thứ phát, hội chứng đau khu vực phức tạp, đau đầu và đau phối hợp. Trong đó, đau trung ương, đau vai, và đau thứ phát do liệt cứng (co cứng cơ) là ba loại đau được nhiều tác giả quan tâm nghiên cứu [3], [7], [22]. Trên thực tế, chúng ta có thể gặp nhiều loại đau phối hợp trên cùng một bệnh nhân và 2 dạng phối hợp phổ biến là đau trung ương sau đột quỵ và đau do co cứng cơ, đau trung ương sau đột quỵ và đau vai [3], [7], [17]. Chính điều đó làm cho việc điều trị trở nên phức tạp hơn. Trong phạm vi bài này, chúng tôi xin trình bày một số vấn đề liên quan đến ba loại đau phổ biến kể trên.
Đau trung ương sau đột quỵ não
Đã được mô tả cách đây hơn 100 năm bởi 2 tác giả người Pháp Déjerine và Roussy với vị trí tổn thương có liên quan là đồi thị. Do đó, loại đau này còn biết đến với tên gọi hội chứng Déjerine-Roussy hay hội chứng đồi thị [11], [17].
Tỷ lệ hiện mắc và các yếu tố nguy cơ
Tỷ lệ hiện mắc có sự khác biệt giữa các nghiên cứu, thay đổi từ 8 đến 55% [7], [8], [12]. Một số yếu tố nguy cơ của đau trung ương sau đột quỵ não là: Tuổi trẻ, nữ giới, uống rượu bia, thuốc lá, đột quỵ nặng, co cứng sau đột quỵ não, có rối loạn cảm giác, đái tháo đường, trầm cảm, và đau trước khi đột quỵ não xảy ra [6], [7], [15].
Lâm sàng
Khoảng thời gian từ khi đột quỵ não khởi phát cho đến lúc đau xuất hiện có sự thay đổi. Đau có thể xuất hiện ngay nhưng thông thường là sau vài tháng kể từ khi đột quỵ não khởi phát. Cùng với đó, sự phân bố và diện tích của vùng thân thể bị đau cũng có sự khác biệt lớn giữa các bệnh nhân. Cụ thể là đau có thể chỉ biểu hiện ở mặt hoặc bàn chân nhưng cũng có thể phân bố rộng hơn như ở cả tay hoặc cả chân hoặc nửa người (thường ở bên nửa người bị ảnh hưởng bởi đột quỵ não) [7], [8], [17].
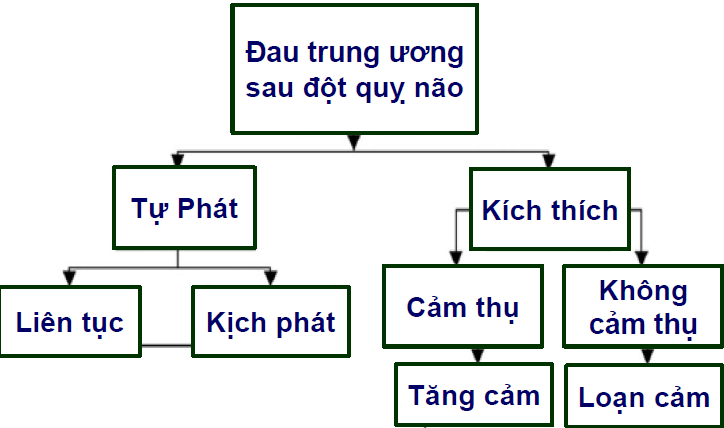
Triệu chứng đau khởi phát và tiến triển theo kiểu kịch phát hoặc liên tục, có thể có hoặc không có một số yếu tố kích thích, ví dụ như rối loạn cảm xúc, stress, thay đổi nhiệt độ, xúc giác, và vận động. Mức độ đau thường nặng nhưng đôi khi bệnh nhân chỉ thấy loạn cảm nhẹ. Các biểu hiện đau tự phát có thể gặp là: Đau như cháy bỏng, như kim châm, như đè ép, đau nhói, đau như cắt, xé, đau như dao đâm, hoặc chỉ có cảm giác như kiến bò hay bó chặt. Trong khi đó, đau khởi phát bởi các yếu tố kích thích thì thường gặp hai loại sau: (1) Loạn cảm (allodynia) bởi một số yếu tố kích thích như xúc giác và nhiệt độ, và (2) Tăng cảm (hyperalgesia) bởi một số yếu tố kích thích như yếu tố cơ học (như mặc đồ), nhiệt độ, và hóa học [7], [8], [11], [17], [22].
Hình 1. Các biểu hiện đau trong đau trung ương sau đột quỵ não [11]
Chẩn đoán
Trong quá trình tiếp cận chẩn đoán, cần phân biệt đau thần kinh và đau cảm thụ (nociceptive and neuropathic pain) ở bệnh nhân đột quỵ não. Tuy nhiên, cho đến nay, việc chẩn đoán đau trung ương sau đột quỵ não vẫn còn là một thách thức bởi trên cùng 1 bệnh nhân có thể có nhiều loại đau khác nhau, bao gồm cả những loại đau đã có trước khi đột quỵ não xảy ra [3]. Hơn nữa, chúng ta cũng có thể gặp những biểu hiện lâm sàng khác làm ảnh hưởng đến quá trình đánh giá và chẩn đoán loại đau này ở những bệnh nhân đột quỵ não như: suy giảm nhận thức, giảm trí nhớ, trầm cảm, lo âu, rối loạn giấc ngủ, rối loạn cảm giác, rối loạn ngôn ngữ, rối loạn tâm thần,…Hiện nay, mặc dù có nhiều tiêu chuẩn chẩn đoán được đưa ra nhưng tiêu chuẩn của Hội nghiên cứu đau quốc tế được sử dụng phổ biến nhất [8]. Cụ thể là:
– Tiêu chuẩn 1: Cần loại trừ đau do một số nguyên nhân khác (đau cảm thụ, đau thần kinh ngoại biên).
– Tiêu chuẩn 2: Bệnh nhân được chẩn đoán xác định là đột quỵ não bằng khám lâm sàng và hình ảnh học sọ não.
– Tiêu chuẩn 3: Đau xảy ra sau đột quỵ não và có phân bố phù hợp với vị trí tổn thương của hệ thần kinh trung ương.
– Tiêu chuẩn 4: Xác định được vị trí tổn thương hệ thần kinh trung ương tương ứng với triệu chứng đau bằng khám lâm sàng.
– Tiêu chuẩn 5: Xác định được vị trí tổn thương hệ thần kinh trung ương tương ứng với triệu chứng đau bằng hình ảnh học.
Sự kết hợp các tiêu chuẩn trong chẩn đoán:
– Chẩn đoán có thể: Tiêu chuẩn (1) + (2) + (3)
– Chẩn đoán nhiều khả năng: Tiêu chuẩn (1) + (2) + (3) + (4) hoặc (5)
– Chẩn đoán xác định: Tiêu chuẩn (1) + (2) + (3) + (4) + (5).
Các vị trí tổn thương có liên quan
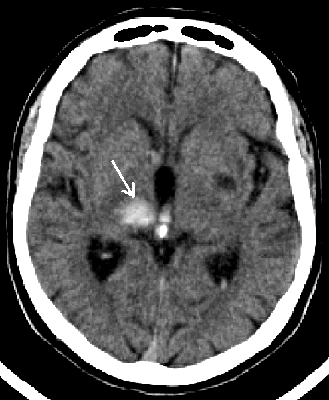
* Đồi thị: Là vị trí thường gặp nhất.
Hình 2. Chảy máu đồi thị phải
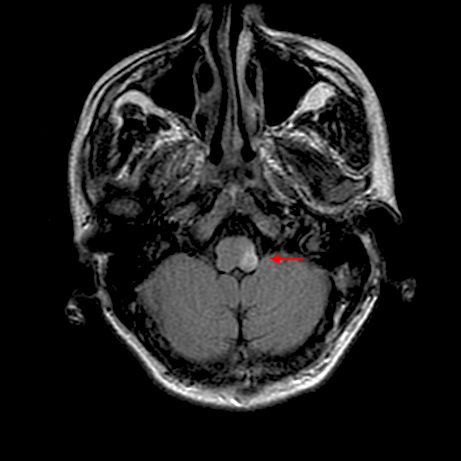
Hình 3. Nhồi máu hành não trái
* Một số vị trí có thể gặp khác (ảnh hưởng đến bó gai đồi thị)
– Thùy đính
– Dưới vỏ
– Thân não (đặc biệt là hội chứng hành não bên)
– Tủy sống
Một nghiên cứu của Bhattacharyya và cộng sự ở Ấn Độ vào năm 2016 cho thấy rằng ngoài vị trí tổn thương thường gặp (đồi thị: 45%) thì có đến hơn 50% trường hợp tổn thương ở một số vị trí khác của hệ thần kinh như bao trong (14,1%), nhân đậu (12,5%), thùy đính (9%), thùy trán (7,2%), và vùng hành não bên (5,8%) [2].
Điều trị
Cho đến hiện nay, việc điều trị đau trung ương sau đột quỵ não vẫn còn gặp nhiều khó khăn và là một thách thức lớn đối với y khoa thế giới [17], [19], [20], [22], [24]. Theo y văn, loại đau này khó có thể chữa khỏi hoàn toàn. Hơn nữa, số lượng các thử nghiệm lâm sàng có liên quan đến điều trị vẫn còn hạn chế, và kết quả thu được chưa mấy khả quan và chưa được thống nhất. Theo Singer và cộng sự năm 2017, chưa có một nghiên cứu nào cho thấy một bức tranh sáng sủa trong việc tiếp cận chẩn đoán và điều trị đau trung ương sau đột quỵ não [17]. Theo khuyến cáo mới nhất của Hội Đột quỵ Hoa Kỳ [22] và Hội nghiên cứu đau quốc tế [8] thì:
– Amitriptyline và Lamotrigine: Là thuốc được lựa chọn hàng đầu.
– Carbamazepine, gabapentin, pregabalin, phenytoin là các thuốc có thể thay thế.
Trong đó, việc lựa chọn loại thuốc điều trị nào cho tối ưu là tùy thuộc theo từng bệnh nhân (tuổi, nghề nghiệp, thu nhập, chức năng gan và thận, sự dung nạp thuốc, các bệnh lý đi kèm,…) và tùy theo một số đặc tính của thuốc đó (tác dụng phụ, tương tác thuốc,…).
– Châm cứu: Là một liệu pháp đang được tiếp tục nghiên cứu vì có một số bằng chứng cho thấy liệu pháp này có thể mang lại một số lợi ích.
– Kích thích vỏ não vận động: Chỉ định trong những trường hợp kháng trị, ở những bệnh nhân chọn lọc, và được thực hiện ở những trung tâm chuyên biệt.
– Kích thích não sâu và kích thích thần kinh qua da: Hiệu quả chưa được xác định đầy đủ.
Đau vai sau đột quỵ não
Định nghĩa
Đau vai ở bệnh nhân đột quỵ não có liệt nửa người là đau vai xuất hiện cả khi nghỉ ngơi hoặc khi vận động chủ động/thụ động ở bên nửa người bị liệt, xảy ra sau đột quỵ não và không liên quan trực tiếp với chấn thương [19], [22].
Tỷ lệ hiện mắc và các yếu tố nguy cơ
Đau vai sau đột quỵ não là một loại đau cảm thụ phổ biến. Tỷ lệ hiện mắc của loại đau này rất dao động và tùy theo từng nghiên cứu, có thể lên đến 84% trường hợp đột quỵ não [22] nhưng nhìn chung tỷ lệ này thường nằm trong khoảng từ 25 đến 50% bệnh nhân đột quỵ não [4], [22]. Các yếu tố nguy cơ quan trọng đối với đau vai sau đột quỵ não là tuổi cao, đột quỵ mức độ nặng, điểm số Barthel thấp, có liệt chi trên, có tình trạng co cứng cơ kết hợp, có rối loạn cảm giác, và bệnh khớp đi kèm.
Các cơ chế của đau vai
Có rất nhiều cơ chế khác nhau liên quan với đau vai sau đột quỵ não như: (1) Lệch khớp vai nhẹ, (2) co cứng cơ vai, (3) sự va chạm, (4) chấn thương mô mềm, (5) viêm gân nhị đầu, (6) viêm bao khớp vai, (7) rách chóp xoay khớp vai, (8) hội chứng vai bàn tay, và (9) phối hợp nhiều cơ chế [7], [19], [22].
Lâm sàng
Triệu chứng thường khởi phát trong vòng 3 tuần sau khi đột quỵ não khởi phát và phân bố ở bên nửa người bị liệt. Bệnh nhân có một số biểu hiện như đau cơ trên gai, đau gân cơ nhị đầu. Dấu hiệu Neer dương tính (đau khi cố gấp tay đang ở tư thế sấp hoàn toàn). Người thầy thuốc cần thăm khám và đánh giá toàn diện về các khía cạnh: Sức cơ (cơ lực), sự co cứng cơ, khám xương khớp (đặc biệt là xác định vấn đề lệch khớp vai), khám rối loạn cảm giác, phản xạ, rối loạn dinh dưỡng, vận mạch. Ở một số trường hợp nặng, đau vai có thể đi kèm với phù bàn tay, loạn cảm, rối loạn vận mạch và tiết mồ hôi, rối loạn dinh dưỡng da, tóc và móng. Đây chính là hội chứng vai bàn tay, một dạng của hội chứng đau khu vực phức tạp [7], [19], [22].
Điều trị
Các mục tiêu điều trị là giảm đau, cải thiện vận động và chức năng của tay bị liệt. Hiệu quả điều trị phụ thuộc vào nhiều chuyên khoa khác nhau như Bác sĩ (thần kinh, phẫu thuật, phục hồi chức năng), điều dưỡng, chuyên gia vật lý trị liệu, chính bệnh nhân và người nhà bệnh nhân. Theo khuyến cáo mới nhất của Hội Đột quỵ Hoa Kỳ (2016) [22] và Hội Đột quỵ Úc (2017) [19]:
– Giáo dục bệnh nhân và người nhà bệnh nhân về tư thế và cách cử động tay và khớp là thực sự cần thiết. Đặt tay ở tư thế phù hợp và dùng một số dụng cụ hỗ trợ được chỉ định trong trường hợp bệnh nhân bị sai khớp vai nhẹ.
– Một số thuốc có thể sử dụng: Paracetamol, chống viêm không steroide, thuốc chống trầm cảm 3 vòng, một số thuốc chống động kinh, và botulinum toxin.
– Kích thích điện thần kinh cơ (bề mặt hoặc trong cơ) có thể chỉ định.
– Châm cứu có thể chỉ định kết hợp.
– Gây tê thần kinh trên vai có thể xem xét đến.
– Lợi ích của việc tiêm corticoide vào ổ khớp hoặc dưới mỏm cùng vai chưa được xác định.
– Phẫu thuật có thể đặt ra ở những bệnh nhân liệt nặng và bị hạn chế nhiều về tầm vận động của khớp vai.
– Việc sử dụng các bài tập ròng rọc trên cao không được khuyến cáo.
Đau do co cứng cơ thứ phát sau đột quỵ não
Định nghĩa
Là một rối loạn của tế bào vận động được đặc trưng bởi sự gia tăng phản xạ trương lực (trương lực cơ) và phản xạ gân cơ, và được xem như là một phần của hội chứng tổn thương tế bào vận động cao [19], [22].
Tỷ lệ hiện mắc và các yếu tố nguy cơ
Tỷ lệ hiện mắc của đau do co cứng cơ thứ phát sau đột quỵ não dao động từ 25% đến 43% sau một năm kể từ khi đột quỵ não khởi phát. Chính loại co cứng cơ này làm ảnh hưởng nhiều đến những hoạt động hằng ngày và gây ra đau [18]. Theo Wissel và cộng sự, có mối liên quan chặt chẽ giữa co cứng cơ sau đột quỵ não và đau. Cụ thể, có khoảng 25% bệnh nhân đột quỵ não có co cứng cơ trong vòng 1 tuần và có đến 72% bệnh nhân có co cứng cơ bị đau [23]. Điều đó làm gia tăng gánh nặng cho người chăm sóc, tăng chi phí điều trị và làm giảm chất lượng sống của bệnh nhân.
Các yếu tố nguy cơ: Điểm số Barthel tại thời điểm ngày thứ 7 của đột quỵ não ở mức thấp, đột quỵ mức độ nặng, và hút thuốc lá [7], [22].
Lâm sàng
Khám lâm sàng kỹ lưỡng có ý nghĩa quan trọng trong chẩn đoán. Trong đó việc khám trương lực cơ và phản xạ gân cơ mang lại nhiều ý nghĩa nhất trên lâm sàng. Triệu chứng co cứng cơ và đau xuất hiện ở bên nửa người bị liệt. Nó có thể gây ra co thắt, vọp bẻ, tổn thương mô và các khớp tương ứng [7], [22].
Điều trị
Nhìn chung, mục tiêu điều trị co cứng cơ sau đột quỵ não là làm giảm hoạt động phản xạ, giảm trương lực cơ, giảm đau, cải thiện chức năng hoạt động của chi và chất lượng cuộc sống của bệnh nhân. Theo khuyến cáo mới nhất của Hội Đột quỵ Hoa Kỳ năm 2016 [22]và Hội Đột quỵ Úc năm 2017 [19] thì:
– Tiêm botulinum toxin vào một số cơ ở chi trên được khuyến cáo nhằm giảm co cứng cơ, cải thiện tầm vận động chủ động/thụ động, và từ đó sẽ cải thiện những hoạt động hằng ngày như vệ sinh cá nhân, thay quần áo. Liệu pháp này được xem như là một liệu pháp bổ sung cho việc phục hồi chức năng của bệnh nhân.
– Tiêm botulinum toxin vào một số nhóm cơ chi dưới được khuyến cáo để giảm co cứng cơ nhằm cải thiện dáng đi của bệnh nhân nhưng không cải thiện đáng kể chức năng vận động của bệnh nhân đột quỵ não.
– Các thuốc chống co cứng cơ đường uống (baclofen, dantrolene sodium, và tizanidine) có thể có lợi trong co cứng cơ toàn thể sau đột quỵ não nhưng chúng ta cần chú ý đến một số tác dụng không mong muốn của thuốc.
– Vật lý trị liệu có thể chỉ định với vai trò là một liệu pháp hỗ trợ.
– Liệu pháp bơm baclofen vào trong khoang dưới nhện của tủy sống có thể có lợi trong co cứng cơ mức độ nặng và không còn đáp ứng với các biện pháp điều trị khác.
– Không có khuyến cáo sử dụng các nẹp hoặc băng quấn nhằm dự phòng co cứng cơ ở vùng cổ tay và ngón tay sau đột quỵ não.
– Chưa đủ bằng chứng để khuyến cáo đối với liệu pháp châm cứu.
– Không có khuyến cáo sử dụng liệu pháp kéo căng trong điều trị co cứng cơ.
Kết luận
Đau sau đột quỵ não là một vấn đề quan trọng bởi tính phổ biến và hậu quả do nó gây ra trong thực tế lâm sàng. Do đó, người thầy thuốc cần phải chú ý đến vấn đề này trong tiếp cận chẩn đoán và điều trị bệnh nhân đột quỵ não. Đau thường do nhiều cơ chế phức tạp phối hợp với nhau gây ra nên mặc dù đã có nhiều tiến bộ trong y học, song việc chẩn đoán và điều trị chứng bệnh này vẫn còn là một thách thức lớn đối với nền y tế toàn cầu. Để việc điều trị được hiệu quả, chúng ta thường phải điều trị theo cơ chế và cần phải phối hợp nhiều liệu pháp khác nhau như dùng thuốc, vật lý trị liệu, châm cứu, tâm lý liệu pháp, kích thích điện, và đôi khi phải cần đến phẫu thuật. Trong tương lai, rất cần có nhiều nghiên cứu sâu hơn về lĩnh vực này nhằm cải thiện chất lượng chẩn đoán và điều trị đau sau đột quỵ não. Khi đó, rõ ràng chất lượng cuộc sống của bệnh nhân sẽ được cải thiện tốt hơn nhiều.
TÀI LIỆU THAM KHẢO
1. Benjamin E. J., et al. (2017), “Heart Disease and Stroke Statistics-2017 Update: A Report From the American Heart Association”, Circulation, 135(10), pp.e146-e603.
2. Bhattacharyya R., et al. (2016), “Clinical features and imaging of central poststroke pain”, Indian J Pain,30, pp. 34-7.
3. Choi-Kwon S., et al. (2017), “Musculoskeletal and central pain at 1 year post-stroke: associated factors and impact on quality of life”, Acta Neurol Scand, 135(4), pp. 419-425.
4. Dromerick A. W., et al (2008), “Hemiplegic shoulder pain syndrome: frequency and characteristics during inpatient stroke rehabilitation”, Arch Phys Med Rehabil, 89(8), 1589-1593.
5. Feigin V. L., et al. (2017), “Global Burden of Stroke”, Circ Res, 120(3), pp.439-448.
6. Harno H., et al. (2014), “Central poststroke pain in young ischemic stroke survivors in the Helsinki Young Stroke Registry”, Neurology, 83(13), pp.1147-1154.
7. Harrison R. A., Field T. S. (2015), “Post stroke pain: identification, assessment, and therapy”, Cerebrovasc Dis, 39(3-4), pp.190-201.
8. Henriette M. K., et al. (2015), “Diagnosis, Prevalence, Characteristics, and Treatment of Central Poststroke Pain”, 13(3), pp.1-7.
9. James C. G., et al. (2016), “Stroke. Pathophysiology, Diagnosis, and Management”,Sixth edition, Elsevier.
10. Jonsson A. C., et al. (2006), “Prevalence and intensity of pain after stroke: a population based study focusing on patients’ perspectives”, J Neurol Neurosurg Psychiatry, 77(5), pp.590-595.
11. Kumar B., et al. (2009), “Central poststroke pain: a review of pathophysiology and treatment”, Anesth Analg, 108(5), pp.1645-1657.
- Lo Buono V., et al. (2015), “Coping strategies and health-related quality of life after stroke”, J Health Psychol.
13. Mulla S. M., et al. (2015), “Management of Central Poststroke Pain: Systematic Review of Randomized Controlled Trials”, Stroke, 46(10), pp.2853-2860.
14. Naess H., et al. (2012), “The effects of fatigue, pain, and depression on quality of life in ischemic stroke patients: the Bergen Stroke Study”, Vasc Health Risk Manag, 8, pp.407-413.
15. O’Donnell M. J., et al. (2013), “Chronic pain syndromes after ischemic stroke: PRoFESS trial”, Stroke, 44(5), pp.1238-1243.
16. Olawale O.A., et al (2017), “Chronic Pain After Stroke: A Hospital-Based Study of Its Profile and Correlation with Health-Related Quality of Life”, Middle East J Rehabil Health, 4(1), pp. e41874.
17. Singer J., et al. (2017), “Central poststroke pain: A systematic review”, International Journal of Stroke, 0(0), pp. 1- 13.
18. Sommerfeld D. K., Welmer A. K. (2012), “Pain following stroke, initially and at 3 and 18 months after stroke, and its association with other disabilities”, Eur J Neurol, 19(10), pp.1325-1330.
19. Stroke Stroke Foundation (2017), “Managing complications – DRAFT Clinical Guidelines for Stroke Management (2017)”.
20. Timothy R. D., et al. (2015), “Treatment of chronic pain by medical Approaches. Textbook on Patient Management”, American Academy of Pain Medicine, Springer.
21. Widar M., et al. (2002), “Long-term pain conditions after a stroke”, J Rehabil Med, 34(4), pp. 165-170.
22. Winstein C. J., et al. (2016), “Guidelines for Adult Stroke Rehabilitation and Recovery: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association”, Stroke, 47(6), pp.e98-e169.
23. Wissel J., et al. (2010), “Early development of spasticity following stroke: a prospective, observational trial”, J Neurol, 257(7), pp.1067-1072.
24. Yong R. J. et al. (2017), “Pain Medicine. An Essential Review”, Springer International Publishing Switzerland, Springer.