Trầm cảm và một số yếu tố liên quan ở bệnh nhân nhồi máu não tại Bệnh viện Trung ương Thái Nguyên
Trầm cảm và một số yếu tố liên quan ở bệnh nhân nhồi máu não tại Bệnh viện Trung ương Thái Nguyên
Nguyễn Thị Minh Nguyệt, Trần Văn Tuấn, Phạm Thị Kim Dung, Lê Thị Quyên
Đại học Y Dược Thái Nguyên
TÓM TẮT
Mục tiêu: Khảo sát tình trạng trầm cảm và một số yếu tố liên quan ở bệnh nhân (BN) nhồi máu não (NMN) tại Bệnh viện Trung ương Thái Nguyên.
Đối tượng và phương pháp: Gồm 58 bệnh nhân NMN điều trị tại Khoa Thần kinh – Bệnh viện Trung ương Thái Nguyên, thời gian từ tháng 1/ 2019 – 6/ 2019. Nghiên cứu mô tả, chẩn đoán trầm cảm theo tiêu chuẩn ICD – 10 và thang điểm Beck rút gọn.
Kết quả: Tuổi trung bình 67,76 ± 11,2 (năm); Tỷ lệ nam/ nữ xấp xỉ 1; Tỷ lệ trầm cảm 36,2% (trầm cảm nhẹ 25,9%, trầm cảm vừa 8,6%, trầm cảm nặng 1,7%). Triệu chứng trầm cảm ở BN NMN thường gặp là khí sắc trầm (100%), buồn chán (100%), bi quan (61,9%), mệt mỏi, giảm vận động (95,2%) và ăn kém ngon miệng (81%). Tỷ lệ trầm cảm cao hơn có ý nghĩa ở nhóm BN NMN trên 70 tuổi và nhóm BN có trình độ học vấn thấp.
Từ khóa: Nhồi máu não, trầm cảm.
I. ĐẶT VẤN ĐỀ
Đột quỵ não là một bệnh nguy hiểm, có tỷ lệ tử vong cao, là nguyên nhân chủ yếu gây ra tàn tật, trong đó NMN là nguyên nhân gây tử vong đứng hàng thứ 5, là nguyên nhân hàng đầu gây ra các di chứng lâu dài tại Mỹ [1]. Trong số các di chứng do NMN gây ra, trầm cảm và các rối loạn về thần kinh – tâm lý khác là những biểu hiện có thể xuất hiện ngay từ giai đoạn cấp của bệnh. Những rối loạn này tồn tại và kéo dài gây ảnh hưởng đến quá trình hồi phục, chất lượng cuộc sống của người bệnh sau NMN; làm tăng nhu cầu chăm sóc y tế, tăng gánh nặng kinh tế cho gia đình và xã hội [1] [2] [3]. Nhiều nghiên cứu trên thế giới đã được thực hiện nhằm làm rõ về tình trạng trầm cảm sau đột quỵ NMN để từ đó có các can thiệp điều trị phù hợp nhằm mang lại kết quả tốt nhất cho người bệnh. Xuất phát từ lý do đó, chúng tôi tiến hành nghiên cứu này nhằm với mục tiêu “Khảo sát tình trạng trầm cảm và một số yếu tố liên quan ở bệnh nhân nhồi máu não tại Bệnh viện Trung ương Thái Nguyên”.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng
– Gồm 58 bệnh nhân NMN điều trị nội trú tại khoa Thần kinh, Bệnh viện Trung ương Thái Nguyên.
– Thời gian: từ tháng 01/ 2019 đến 06/ 2019.
* Tiêu chuẩn chọn đối tượng nghiên cứu:
+ Bệnh nhân có triệu chứng lâm sàng của đột quỵ NMN.
+ Hình ảnh nhồi máu não trên phim chụp cắt lớp vi tính (CLVT) sọ não và/ hoặc trên phim chụp cộng hưởng từ sọ não hoặc trên phim chụp CLVT mạch não (CTA) có hình ảnh giảm tỷ trọng tương ứng với lâm sang và tắc mạch não.
+ Bệnh nhân tỉnh táo, đồng ý tham gia nghiên cứu.
* Tiêu chuẩn loại trừ:
+ Bệnh nhân rối loạn ý thức, rối loạn ngôn ngữ nặng hoặc rối loạn trầm cảm, rối loạn tâm thần khác trước khi bị NMN.
+ BN và/hoặc người nhà bệnh nhân không đồng ý tham gia vào nghiên cứu.
* Địa điểm nghiên cứu:
Khoa Thần kinh, bệnh viện Trung ương Thái Nguyên
2.2. Phương pháp nghiên cứu
– Phương pháp: nghiên cứu mô tả.
– Cỡ mẫu: mẫu thuận tiện, lấy toàn bộ BN đủ tiêu chuẩn vào nghiên cứu.
– Các bước tiến hành: BN được thăm khám lâm sàng, cận lâm sàng để chẩn đoán xác định NMN. Sau đó BN được làm trắc nghiệm Beck rút gọn để sàng lọc trầm cảm và nếu điểm Beck rút gọn lớn hơn 3 sẽ được khám để chẩn đoán xác định trầm cảm bởi bác sỹ chuyên khoa Thần kinh – Tâm thần. Kết quả điều trị được đánh giá thông qua thang điểm Rankin cải tiến (mRankin). Thời điểm đánh giá: khi BN ra viện và đánh giá lại sau 1 tháng khi đến tái khám.
– Số liệu được thu thập theo mẫu bệnh án nghiên cứu thống nhất.
2.3. Chỉ tiêu nghiên cứu
– Tuổi, giới, trình độ học vấn, tiền sử mắc bệnh, các triệu chứng lâm sàng, cận lâm sàng của NMN
– Các triệu chứng lâm sàng của trầm cảm.
– Kết quả điều trị NMN qua thang mRS khi ra viện và sau ra viện 1 tháng.
– Kết quả thang điểm Beck rút gọn tại thời điểm ra viện và sau ra viện 1 tháng
2.4. Xử lý số liệu
Theo phương pháp thống kê y học.
2.5. Đạo đức nghiên cứu
Kết quả nghiên cứu đề xuất các giải pháp hữu ích nhằm điều trị, dự phòng và nâng cao chất lượng điều trị cho bệnh nhân.
3. Kết quả nghiên cứu
Bảng 3.1. Một số đặc điểm bệnh nhân
| Tuổi trung bình (năm) | ± SD | Nhỏ nhất | Lớn nhất |
| 67,76 ± 11,2 | 42 | 86 | |
| Đặc điểm | Số bệnh nhân | Tỷ lệ (%) | |
| Giới | Nam | 27 | 46,6 |
| Nữ | 31 | 53,4 | |
| Trình độ học vấn | Cấp 1,2 | 42 | 72,4 |
| Cấp 3 | 8 | 13,8 | |
| Học chuyên nghiệp | 8 | 13,8 | |
| Nghề nghiệp
|
Lao động trí óc | 10 | 17,2 |
| Lao động chân tay | 45 | 77,6 | |
| Cả trí óc và chân tay | 3 | 5,2 | |
Tuổi trung bình của BN là 67,76 tuổi, tỷ lệ nam và nữ gần tương đương nhau. Phần lớn người bệnh có trình độ học vấn cấp 1, 2 và lao động chân tay là chủ yếu.
Bảng 3.2. Tiền sử của bệnh nhân nghiên cứu
| Tiền sử | Số bệnh nhân | Tỷ lệ (%) |
| Tăng huyết áp | 40 | 69,0 |
| Tim mạch khác | 7 | 12,1 |
| Đái tháo đường | 8 | 13,8 |
| Rối loạn chuyển hóa lipid | 7 | 12,1 |
| Lạm dụng rượu | 9 | 15,5 |
| Nghiện thuốc lá, thuốc lào | 7 | 12,1 |
| Tiền sử khác | 3 | 5,2 |
Tăng huyết áp là tiền sử bệnh thường gặp nhất với 40 (69,0%) BN.
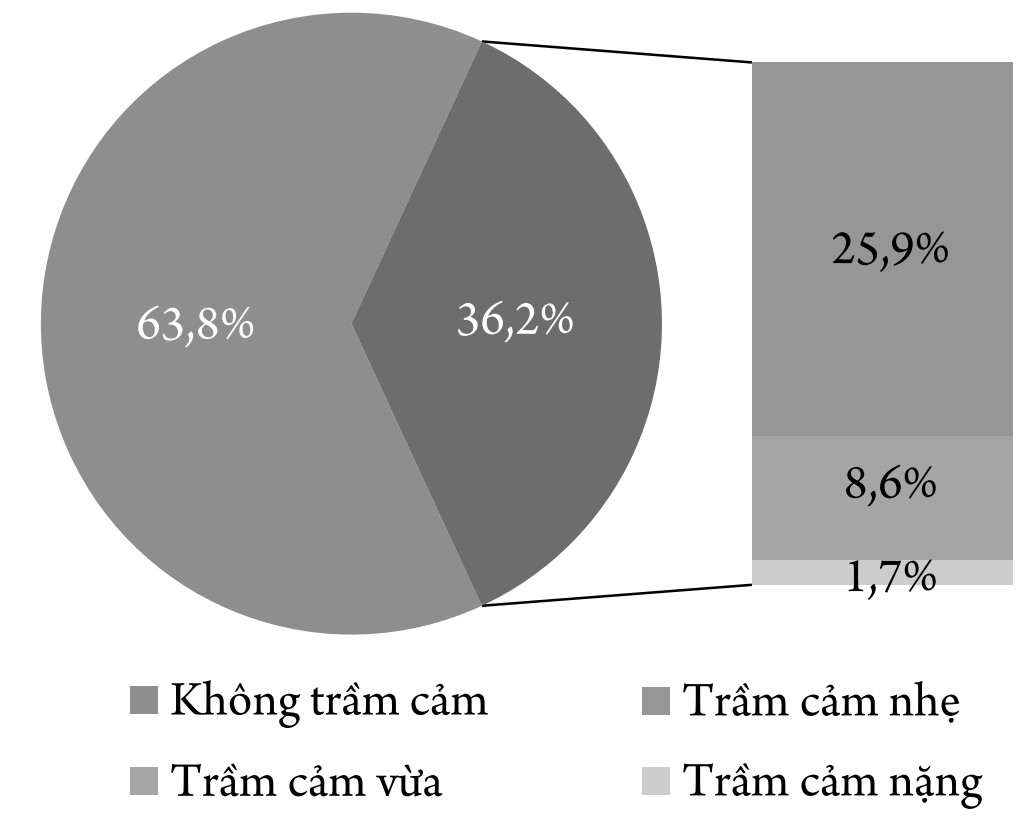 Biểu đồ 1. Tỷ lệ trầm cảm và mức độ trầm cảm ở bệnh nhân NMN
Biểu đồ 1. Tỷ lệ trầm cảm và mức độ trầm cảm ở bệnh nhân NMN
Tỷ lệ trầm cảm của bệnh nhân là 36,2%. Trong đó: trầm cảm nhẹ 25,9%, vừa 8,6% và nặng là 1,7%.
 Biểu đồ 2. Các triệu chứng lâm sàng của trầm cảm trên bệnh nhân NMN
Biểu đồ 2. Các triệu chứng lâm sàng của trầm cảm trên bệnh nhân NMN
Triệu chứng trầm cảm thường gặp nhất là cảm thấy buồn, khó khăn khi làm việc, dễ thấy mệt mỏi và ăn kém ngon miệng.
Bảng 3.3. Một số yếu tố liên quan đến trầm cảm ở bệnh nhân NMN
|
Trầm cảm Đặc điểm |
Có | Không | P | |
| Giới | Nam | 7 | 20 | > 0,05 |
| Nữ | 14 | 17 | ||
| Tuổi | ≤ 70 tuổi | 9 | 26 | < 0,05 |
| > 70 tuổi | 12 | 11 | ||
| TĐHV | Cấp 1,2 | 19 | 23 | <0,05 |
| Từ cấp 3 trở lên | 2 | 14 | ||
| Nghề nghiệp | LĐ chân tay | 2 | 8 | >0,05 |
| LĐ trí óc | 19 | 26 | ||
| LĐ chân tay và trí óc | 0 | 3 | ||
| TS mắc bệnh nội khoa (tăngHA, ĐTĐ, RL chuyển hóa lipid | Có | 16 | 28 | >0,05 |
| Không | 5 | 9 | ||
| Tiền sử lạm dụng rượu | Có | 4 | 5 | >0,05 |
| Không | 17 | 32 | ||
| Tiền sử hút thuốc lá, thuốc lào | Có | 1 | 6 | >0,05 |
| Không | 20 | 31 | ||
| Vị trí nhồi máu | Bán cầu não trái | 3 | 14 | >0,05 |
| Bán cầu não phải | 9 | 10 | ||
| Thân não và tiểu não | 1 | 5 | ||
| Hai bên bán cầu | 8 | 8 | ||
| Điểm mRankin lúc ra viện | ≤ 2 | 13 | 25 | >0,05 |
| ≥ 3 | 8 | 12 | ||
Tỷ lệ trầm cảm cao hơn ở nhóm BN NMN trên 70 tuổi, hoặc có trình độ học vấn thấp (p<0,05) và không có sự khác biệt về tỷ lệ trầm cảm theo giới, nghề nghiệp, mắc bệnh nội khoa, lạm dụng rượu hoặc vị trí NMN và điểm mRS khi ra viện.
4. BÀN LUẬN
4.1. Một số đặc điểm của bệnh nhân nghiên cứu
Nghiên cứu của chúng tôi tiến hành trên 58 BN NMN điều trị nội trú tại khoa Thần kinh, Bệnh viện Trung ương Thái Nguyên từ tháng 01đến 06/ 2019. Tỷ lệ nam/nữ gần tương đương nhau; tuổi trung bình của bệnh nhân là 67,76 ± 11,2 (thấp nhất là 42, cao nhất là 86 tuổi), tương đồng với nghiên cứu của Willey J. Z [3] và nhiều nghiên cứu khác. Những BN trong nghiên cứu chỉ học đến cấp 1, cấp 2 chiếm tỷ lệ cao: 42 (72,4%) BN, đa số sống ở khu vực nông thôn trên địa bàn tỉnh Thái Nguyên và lao động chân tay (làm nông nghiệp hoặc công nhân) là chủ yếu. Có 69% BN trong nghiên cứu có tiền sử tăng huyết áp (HA) và một số bệnh nội khoa khác. Có những BN chỉ kèm theo tăng HA, hoặc tăng HA và rối loạn chuyển hoá lipid máu và/hoặc đái tháo đường týp 2 hoặc một số bệnh khác thường gặp ở những người cao tuổi. Phần lớn những BN này đều đang dùng thuốc theo đơn ngoại trú, thời gian dao động từ khoảng vài tháng đến hơn hai mươi năm. Ngoài ra, có những BN có tiền sử lạm dụng rượu và hút thuốc lá thuốc lào trong nhiều năm.
4.2. Một số đặc điểm lâm sàng trầm cảm trên bệnh nhân nhồi máu não
Tỷ lệ trầm cảm ở BN NMN trong nghiên cứu của chúng tôi là 36,2%, phần lớn là trầm cảm nhẹ (25,9%). Kết quả này tương đồng với một số nghiên cứu trước đó [3] nhưng cao hơn so với kết quả của Laura S. A [2] và Man-van Ginkel J. M. [4] với tỷ lệ trầm cảm sau NMN khoảng 20% và 14,1%. Sự khác biệt này có thể do nghiên cứu của chúng tôi được thực hiện trong phạm vi khá hẹp là Trung tâm đột quỵ – Khoa Thần kinh Bệnh viện Trung ương Thái Nguyên nên số lượng BN chưa được nhiều và chưa có tính đại diện. Mặt khác, một tỷ lệ không nhỏ bệnh nhân trong nghiên cứu này là những người cao tuổi, sống tại các vùng nông thôn, điều kiện kinh tế xã hội còn khó khăn nên việc tìm hiểu các thông tin liên quan đến bệnh có nhiều hạn chế. Ở những BN NMN, sự xuất hiện đột ngột, rầm rộ của các triệu chứng như liệt nửa người, nói khó, đau đầu, chóng mặt,… khiến cho BN và người nhà rất lo lắng, bi quan vì sự thay đổi đột ngột của cơ thể, của người thân, lo sẽ tàn tật và tình trạng bệnh không cải thiện mà chỉ xấu hơn, lo về bệnh, lo về tài chính,… Chính những điều này tác động không nhỏ đến cảm xúc và tâm trạng của người bệnh trong giai đoạn cấp của NMN làm cho tỷ lệ trầm cảm sau NMN thường có xu hướng cao trong giai đoạn cấp và giảm ở các giai đoạn tiếp theo [3] [5]. Cùng với sự xuất hiện đột ngột của NMN, sự thay đổi đột ngột về hoàn cảnh sống, điều kiện sống và những khó khăn người bệnh phải đương đầu khi bị NMN cũng là một sang chấn tâm lý mạnh, cấp diễn, là yếu tố thúc đẩy sự xuất hiện và tiến triển của trầm cảm ở những BN này. Biểu hiện trầm cảm phổ biến nhất trong giai đoạn cấp ở những BN này là khí sắc trầm, cảm giác buồn chán, mệt mỏi, giảm vận động một cách khác thường, ngủ kém và cảm thấy ăn kém ngon miệng. Người bệnh thường biểu hiện khá sớm vẻ mặt u buồn, sự chán nản, bi quan về bệnh kết hợp với sự giảm đáng kể của giao tiếp. Giao tiếp của người bệnh thường chỉ là sự đề đạt nhu cầu, hay sự than phiền về bệnh tật hoặc những khó chịu mà bản thân đang phải trải qua và giảm vận động một cách khác thường. Người bệnh chỉ thích nằm một chỗ, không thích bị hỏi han và không thích bị làm phiền, luôn có cảm giác mệt mỏi, khó khăn hơn khi thực hiện các hoạt động. Điều này không chỉ gặp ở những BN NMN có liệt vận động rõ hoặc rối loạn thăng bằng gây khó khăn khi di chuyển mà còn gặp ở cả những BN không hề có liệt hay rối loạn thăng bằng. Ngoài ra, biếng ăn, cảm giác ăn không ngon miệng, dễ kích thích, giảm sự tập trung chú ý, tự hạ thấp bản thân và ngủ kém cũng là những triệu chứng trầm cảm thường thấy ở những BN này. BN thường ăn ít hơn, không muốn ăn, dễ nổi cáu, nhạy cảm hơn với đau,… Trong nghiên cứu này, chúng tôi không gặp trường hợp nào có ý tưởng tự làm hại bản thân hay có ý định tự sát. Có thể do số lượng BN của chúng tôi còn ít và trong tiêu chuẩn chọn bệnh, chúng tôi đã chủ động loại ra khỏi nghiên cứu những BN có trầm cảm hoặc các rối loạn tâm thần khác từ trước khi bị NMN. Kết quả nghiên cứu này của chúng tôi khá tương đồng với nghiên cứu của Willey J. Z và mọt số tác giả khác [3], [4], [5], đó là ở BN NMN có trầm cảm thì những BN có ý tưởng tự làm hại bản thân hay có ý định tự sát chiếm một tỷ lệ rất nhỏ.
4.3. Một số yếu tố liên quan đến trầm cảm ở bệnh nhân sau nhồi máu não
Tỷ lệ trầm cảm cao hơn có ý nghĩa thống kê ở nhóm BN NMN trên 70 tuổi, hoặc có trình độ học vấn thấp (p<0,05). Có thể do những BN cao tuổi do quá trình thoái hóa thần kinh trung ương kết hợp với một hoặc nhiều bệnh lý mạn tính của cơ thể như thoái hóa khớp gây đau nhức kéo dài, phải liên tục dùng thuốc để điều trị các bệnh lý nội khoa như tăng huyết áp, đái tháo đường, hay việc trải qua nhiều sang chấn tâm lý trong cuộc đời như mất người thân, sống cô đơn do ly hôn, hoặc không ở cùng con cháu, hoặc những thiếu thốn kéo dài về vật chất và tinh thần khác, trình độ học vấn thấp… cũng là những nguyên nhân thường gặp làm cho tỷ lệ trầm cảm cao hơn ở nhóm tuổi này [6] [7]. Bên cạnh đó, không thấy có sự khác biệt về tỷ lệ trầm cảm theo giới, nghề nghiệp, tiền sử mắc bệnh nội khoa, tiền sử lạm dụng rượu hoặc vị trí NMN.
KẾT LUẬN
Rối loạn trầm cảm thường gặp sau nhồi máu não với các biểu hiện cơ bản như khí sắc trầm, buồn chán, bi quan, mệt mỏi, giảm vận động, rối loạn giấc ngủ và cảm giác ăn không ngon miệng. Trầm cảm sau nhồi máu não cao hơn ở nhóm bệnh nhân trên 70 tuổi, bệnh nhân có trình độ học vấn thấp và không có sự khác biệt liên quan đến giới tính, tiền sử bệnh và vị trí nhồi máu não.
SUMMARY
Depression and some related factors in ischemic stroke patients at Thai Nguyen central hospital
Objectives: To survey of depression situation and some related factors in ischemic stroke patients at Thai Nguyen Central Hospital.
Subjects and methods: 58 ischemic stroke patients were treated at Thai Nguyen Central Hospital from January 2019 to June 2019. Descriptive study, depression is diagnosed according to standard ICD – 10 and Beck Depression Inventory (Brief version).
Results: The average age of patients in the study was 67,76 ± 11,2 (year); the gender ratio is approximately 1:1. The patient had depression: 21 (36,2%) patients (mild depression: 15 (25,9%) patients; moderate depression: 5 (8,6%) patients; severe depression: 1 (1,7%) patients). The common depression symptoms in ischemic stroke patients are feeling sad (100%), hopeless (61,9%), decreased energy, fatigue, reduce activity (95,2%) and a lack or loss of appetite (81%). The rate of depression was significantly higher in patients over 70 years of age or less educated patients.
Key word: ischemic stroke, depression.
Tài liệu tham khảo
1. S. A. Randolph (2016). Ischemic Stroke, Workplace Health Saf, 64(9), 444.
2. Laura A. Stein, Emily Goldmann et al (2018). Association Between Anxiety, Depression, and Post-traumatic Stress Disorder and Outcomes After Ischemic Stroke, Frontiers in Neurology, 9(890).
3. J. Z. Willey, N. Disla et al (2010). Early depressed mood after stroke predicts long-term disability: the Northern Manhattan Stroke Study (NOMASS), Stroke, 41(9), 1896-900.
4. J. M. de Man-van Ginkel, T. B. Hafsteinsdottir et al (2015). Clinical Manifestation of Depression after Stroke: Is It Different from Depression in Other Patient Populations?, PLoS One, 10(12), e0144450.
5. Duong Minh Tam (2011). Nghiên cứu đặc điểm lâm sàng và một số yếu tố liên quan đến trầm cảm ở bệnh nhân sau nhồi máu não, Luận án Tiến sĩ y học, Trường Đại học Y Hà Nội.
6. Nguyễn Văn Dũng (2013). Đặc điểm lâm sàng rối loạn trầm cảm ở người cao tuổi, Luận án Tiến sĩ Y học, Trường Đại học Y Hà Nội.
7. R. Aziz,D. C. Steffens (2013). What are the causes of late-life depression?, Psychiatr Clin North Am, 36(4), 497-516.