Nghiên cứu đặc điểm lâm sàng và hình ảnh cộng hưởng từ sọ não 3.0T của BN parkinson
Nguyễn Anh Tuấn, Ngô Thị Huyền, Phạm Đức Hiếu , Chu Hữu Hưng Bệnh viện Hữu nghị Việt Đức
TÓM TẮT Mục tiêu: Mô tả một số đặc điểm lâm sàng và đặc điểm hình ảnh cộng hưởng từ sọ não 3.0T của bệnh nhân (BN) Parkinson được khám chẩn đoán và điều trị tại Bệnh viện Hữu nghị Việt Đức. Đối tượng và phương pháp nghiên cứu: Mô tả cắt ngang, lấy số liệu về các đặc điểm lâm sàng và hình ảnh học của 21 BN được chẩn đoán bệnh Parkinson (PD)/hội chứng Parkinson plus được khám chẩn đoán và điều trị tại Bệnh viện Hữu nghị Việt Đức từ tháng 1 đến tháng 11 năm 2021. Kết quả: Tuổi trung bình của nhóm nghiên cứu là 58,4; BN chủ yếu là nữ. Đa số các BN khởi phát 50-59 tuổi (52,4%), tiếp đó là nhóm 30-49 tuổi (19,1%) và 60-69 tuổi (14,3%). Tuổi khởi phát trung bình là 53,3 ± 11,3; max 77, min 24. Tỷ lệ BN khởi phát triệu chứng bên trái (66,7%) nhiều gấp đôi so với khởi phát nửa người phải (33,3%). Thể lâm sàng thường gặp nhất là thể chậm – cứng chiếm 66,7%, thể run ưu thế chiếm 33,3%. Các BN chủ yếu ở giai đoạn 1-2-3 theo phân độ Hoehn & Yahr, tỷ lệ BN ở giai đoạn 1 và 2 là 47,6%; có 14,3% BN ở giai đoạn 5. Điểm UPDRS-III trung bình là 47,5 ± 24,6. Có 95,2% BN trong nghiên cứu gặp ít nhất 1 triệu chứng ngoài vận động, trong đó rối loạn tiểu tiện là hay gặp nhất (80,95%), tiếp sau đó là đến trầm cảm (47,6%), suy giảm nhận thức (42,9%) và táo bón (42,9%). Ảo giác ít gặp nhất (14,3%). Đa số các BN (95,2%) được điều trị bằng đa trị liệu từ 2 loại thuốc trở lên. Chỉ có 4,8% BN đơn trị liệu và điều trị bằng đồng vận Dopamin. Dấu hiệu mất đuôi én thấy trên 95,2% BN hội chứng Parkinson thoái hóa thông qua MRI sọ não 3.0T có dựng xung SWI. Từ khóa: bệnh Parkinson, triệu chứng vận động, dấu đuôi én, cộng hưởng từ 3.0T xung SWI
ĐẶT VẤN ĐỀ Bệnh Parkinson (PD) là một rối loạn thần kinh tiến triển chậm do thoái hóa noron chất đen, gây thiếu hụt chất dẫn truyền dopamine, là nguyên nhân chiếm ưu thế trong nhóm lớn là hội chứng Parkinson. Tuổi khởi phát trung bình là 65 tuổi và bệnh ảnh hưởng khoảng 1% dân số trên 60 tuổi, tuy nhiên khởi phát bệnh sớm dưới 40 tuổi chiếm 5-10% BN. Cho đến nay, chẩn đoán PD vẫn chủ yếu là một chẩn đoán lâm sàng vì hiện không có xét nghiệm đặc thù riêng cho bệnh. Trong các tiêu chuẩn chẩn đoán PD, Tiêu Chuẩn Chẩn Đoán Lâm Sàng Bệnh Parkinson của Hội Bệnh Parkinson và Rối Loạn Vận Động Quốc Tế (International Parkinson and Movement Disorder Society, MDS) đưa ra năm 2015 ngày càng được sử dụng rộng rãi. Trước đây việc chụp cộng hưởng từ (MRI) chỉ giới hạn trong trường hợp phát hiện các nguyên nhân thứ phát của hội chứng Parkinson. Tuy nhiên gần đây, MRI sọ não 3.0T với quy trình chụp tiên tiến đóng vai trò quan trọng trong hỗ trợ chẩn đoán ở giai đoạn sớm hoặc giai đoạn tiền phát, giúp chẩn đoán phân biệt PD với các hội chứng Parkinson khác. Dấu hiệu mất đuôi chim én tại liềm đen trên MRI 3.0T là triệu chứng cận lâm sàng mới được nghiên cứu gần đây về giá trị chẩn đoán trong hội chứng Parkinson, giúp phân biệt PD và nhóm chứng với độ chính xác 91-96%. Hiện nay tại Việt Nam, các nghiên cứu đánh giá về các triệu chứng lâm sàng của bệnh Parkinson/hội chứng Parkinson đặc biệt đánh giá kỹ bằng thang điểm MDS-UPDRS còn rất ít. Thêm vào đó, chưa có nghiên cứu nào mô tả về các đặc điểm hình ảnh cộng hưởng từ sọ não 3.0T của các BN Parkinson, cũng như thực trạng áp dụng kết quả cận lâm sàng này trong việc hỗ trợ chẩn đoán xác định/ chẩn đoán phân biệt bệnh Parkinson/ hội chứng Parkinson khác. Chính vì thế, chúng tôi tiến hành nghiên cứu “Đánh giá đặc điểm lâm sàng và hình ảnh cộng hưởng từ sọ não 3.0T của BN Parkinson” với mục tiêu: 1. Mô tả một số đặc điểm lâm sàng của bệnh nhân Parkinson. 2. Mô tả các đặc điểm hình ảnh cộng hưởng tử sọ não 3.0T của bệnh nhân Parkinson.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 1. Đối tượng nghiên cứu 21 BN đến khám tại phòng khám khoa Nội Hồi sức Thần kinh Bệnh viện Hữu nghị Việt Đức trong khoảng thời gian từ tháng 1 năm 2021 đến tháng 11 năm 2021. Tiêu chuẩn lựa chọn • Được khám và chẩn đoán PD (theo tiêu chuẩn MDS 2015) hoặc hội chứng Parkinson plus. • Được chụp cộng hưởng từ sọ não 3.0T với protocol Parkinson. • Được đánh giá thang điểm UPDRS (phần III) • Đồng ý tham gia nghiên cứu. Tiêu chuẩn loạn trừ • BN không đủ xét nghiệm cần thiết cho nghiên cứu. • BN được chẩn đoán Hội chứng Parkinson do thuốc hoặc Hội chứng Parkinson mạch máu. • BN từ chối tham gia nghiên cứu. 2. Phương pháp nghiên cứu Nghiên cứu mô tả cắt ngang. Thu thập thông tin theo mẫu Bệnh án nghiên cứu được thiết kế. Các thông tin được hỏi từ BN và người chăm sóc BN, khám lâm sàng bởi bác sĩ Nội Thần kinh có chuyên khoa sâu rối loạn vận động, đánh giá thang điểm MDS-UPDRS, kết quả chụp cộng hưởng từ sọ não 3.0T tại khoa Chẩn đoán hình ảnh Bệnh viện Hữu nghị Việt Đức. Số liệu được làm sạch, mã hóa và nhập vào máy tính bằng phần mềm SPSS20 để phân tích, tính tần suất, tỷ lệ phần trăm, các giá trị trung bình (X) và độ lệch chuẩn (SD).
KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN 1. Đặc điểm chung của đối tượng nghiên cứu 1.1. Phân bố BN theo nhóm tuổi
Bảng 1. Phân bố BN theo nhóm tuổi
|
Nhóm bệnh Tuổi |
Bệnh Parkinson | Hội chứng Parkinson | Tổng | |||
| n | % | n | % | n | % | |
| ≤ 49 | 2 | 9,5 | 1 | 4,8 | 3 | 14,3 |
| 50-69 | 11 | 52,4 | 5 | 23,8 | 16 | 76,2 |
| ≥70 | 1 | 4,8 | 1 | 4,8 | 2 | 9,5 |
| Tổng | 14 | 66,7 | 7 | 33,3 | 21 | 100 |
| Trung bình | 57,2 ± 7,2 | 60,7 ± 13,4 | 58,4 ± 9,5 | |||
Nhận xét: Tuổi trung bình của nhóm nghiên cứu là 58,4 ± 9,5. Trong đó, nhóm BN PD có tuổi trung bình thấp hơn so với nhóm BN hội chứng Parkinson plus khác (bao gồm 1 BN PSP, 5 BN MSA, 1 BN CBD). 1.2. Phân bố BN theo giới tính
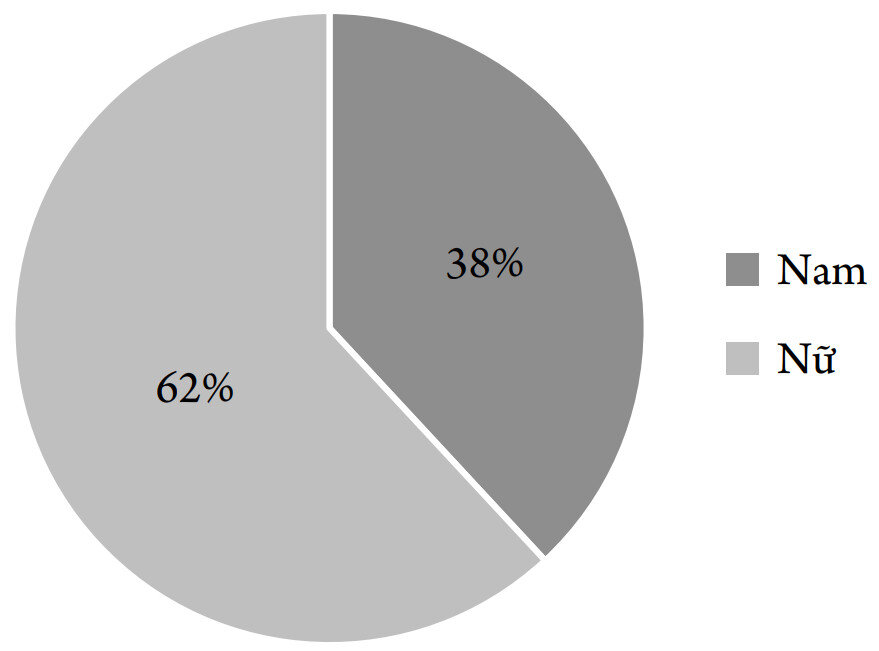 Biểu đồ 2. Phân bố BN theo giới tính
Biểu đồ 2. Phân bố BN theo giới tính
Nhận xét: Các BN trong nhóm nghiên cứu chủ yếu là nữ giới, chiếm 61,9%. Kết quả này cũng tương đồng với nghiên cứu tại Bệnh viện Nguyễn Tri Phương năm 2012 với tỷ lệ nam là 36,4% và nữ chiếm 63,6% [1]; nghiên cứu tại Bệnh viện Lão khoa trung ương năm 2020 với tỷ lệ nữ 60,4% [2]. Tuy nhiên, các nghiên cứu trên thế giới thường cho thấy tỷ lệ nữ ít hơn so với nam (nữ chiếm từ 34,5% đến 41,7%) [3, 4]. Điều này có thể do khác biệt ở phân bố bệnh tật với các quần thể dân số khác nhau. Mặt khác, việc lựa chọn BN trong nghiên cứu của chúng tôi cần có hình ảnh cộng hưởng từ 3.0T, nên phân bố này chưa phải là đại diện cho toàn bộ BN bị Parkinson trong cộng đồng. 2. Đặc điểm lâm sàng của BN Parkinson 2.1. Đặc điểm về các yếu tố nguy cơ của BN
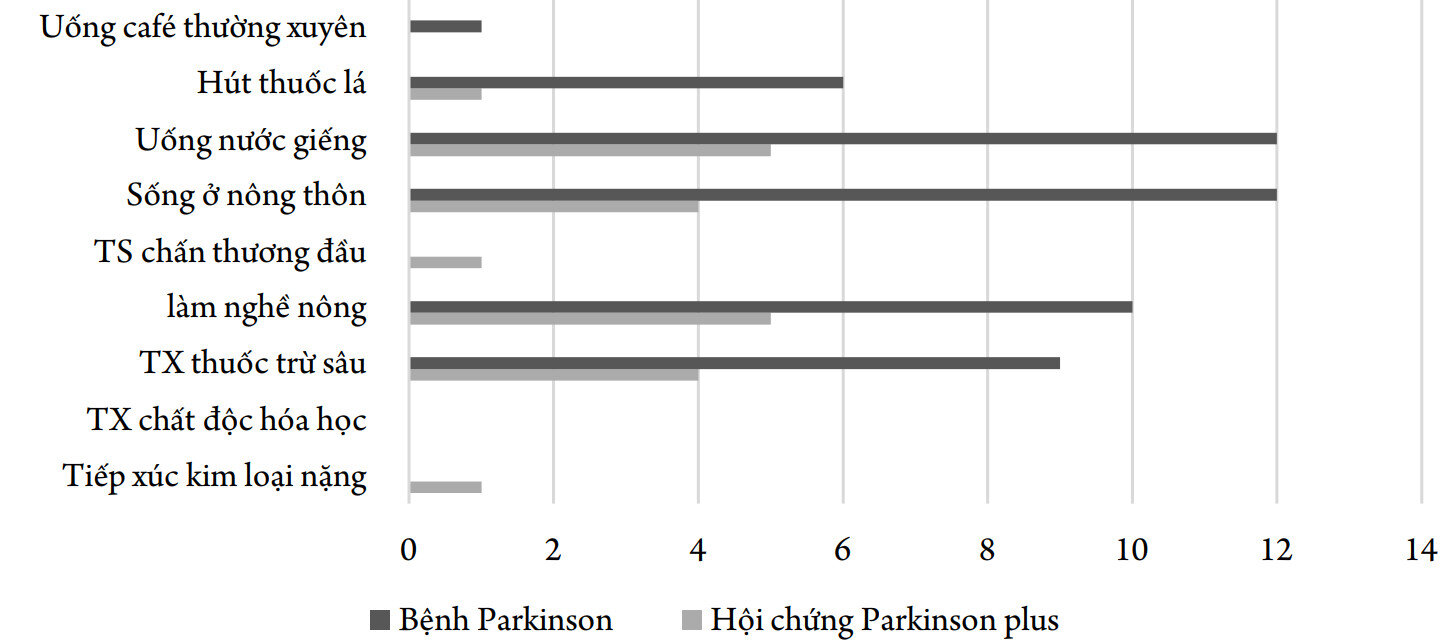 Biểu đồ 3. Đặc điểm về các yếu tố nguy cơ của BN
Biểu đồ 3. Đặc điểm về các yếu tố nguy cơ của BN
Nhận xét: Một số nghiên cứu trước đây có khảo sát về các yếu tố nguy cơ của PD. Nghiên cứu trên 103 BN Parkinson vô căn tại Viện Quân Y 103 của tác giả Nhữ Đình Sơn thấy có một số yếu tố như: tiếp xúc với kim loại nặng, tiếp xúc chất độc hóa học trong chiến tranh, thuốc trừ sâu, dùng nước giếng và sống ở nông thôn làm tăng nguy cơ mắc bệnh. Ngược lại, nghiện thuốc lá và uống cà phê có thể là các yếu tố giảm nguy cơ [5]. Nghiên cứu của chúng tôi ghi nhận một tỷ lệ lớn các BN có tiền sử làm nghề nông (71%) và có tiếp xúc thuốc trừ sâu trong quá trình làm việc (64%), sử dụng nước giếng (85,7%); không có BN Parkinson vô căn nào có tiền sử tiếp xúc kim loại nặng hoặc chất độc hóa học và chấn thương đầu. Tại Việt Nam, nghiên cứu của tác giả Nguyễn Thi Hùng (2012) báo cáo tỷ lệ BN Parkinson có tiền sử sống ở nông thông là 18,25%; uống nước giếng 18,2%; tiếp xúc thuốc trừ sâu 15,2%; làm nghề nông 12,1%; chấn thương đầu 9,1%; các yếu tố khác như hút thuốc là chiếm 12,1% và uống cà phê 30,3% [1]. 2.2. Tuổi khởi phát của BN Parkinson
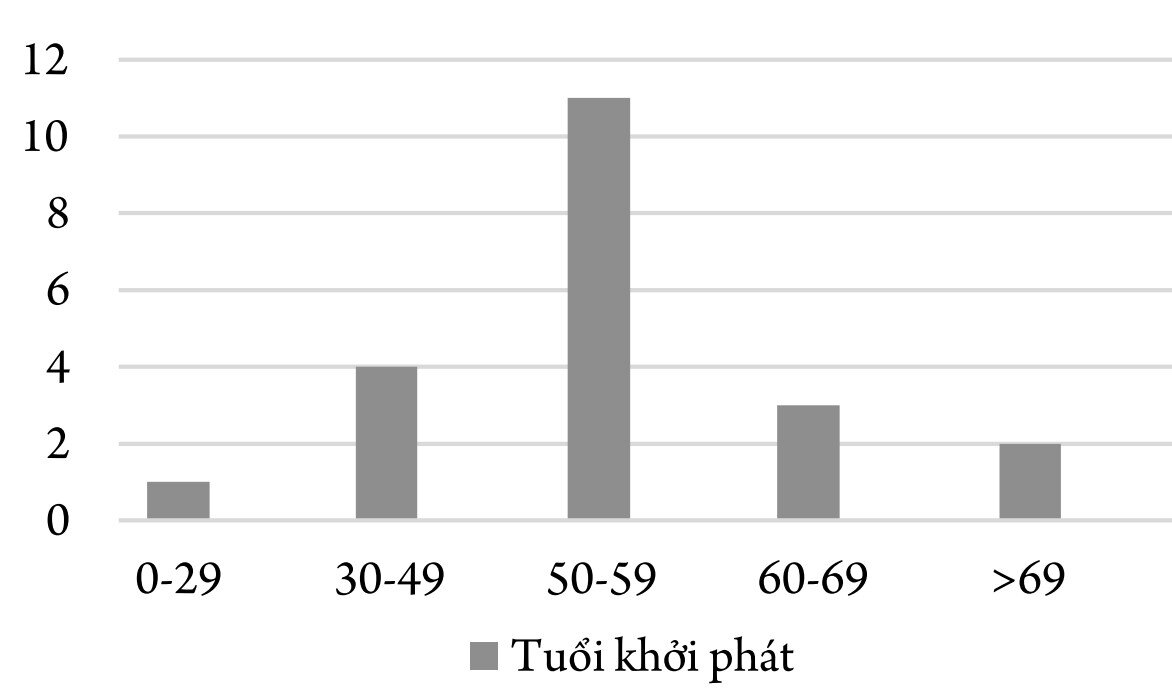 Biểu đồ 4. Tuổi khởi phát của BN Parkinson
Biểu đồ 4. Tuổi khởi phát của BN Parkinson
Nhận xét: Đa số các BN khởi phát ở nhóm 50-59 tuổi (52,4%), tiếp sau đó là nhóm 30-49 tuổi (19,1%) và 60-69 tuổi (14,3%), chỉ có 2 BN khởi phát ở tuổi ≥ 70 và 1 BN khởi phát bệnh vào 24 tuổi. Tuổi khởi phát trung bình là 53,3 ± 11,3 với BN khởi phát muộn nhất là 77 tuổi, sớm nhất là 24 tuổi. Kết quả này tương tự với nghiên cứu của tác giả Nguyễn Thi Hùng (2012) là 55,73 tuổi [1], Nhữ Đình Sơn (2004) là 56,7 tuổi [5], thấp hơn so với kết quả của tác giả Hồ Văn Hùng (2021) là 62,8 tuổi [2], tác giả Y.Noh (2015) là 62,4 tuổi [4]. Tuổi khởi phát có mối liên quan với một số đặc điểm trên lâm sàng của PD: theo kết quả nghiên cứu của tác giả Raja Mehanna (2014) cho thấy nhóm khởi phát trung niên (50 đến 69 tuổi) là hay gặp nhất chiếm 51%, tiếp sau đó là nhóm khởi phát muộn (≥70 tuổi) chiếm 39% và nhóm khởi phát sớm (≤49 tuổi) chiếm 10%. Các BN khởi phát sớm hay có tiền sử gia đình mắc PD hơn và có thời gian sống dài hơn. Nhóm khởi phát sớm hay khởi phát bệnh bằng các triệu chứng không phải run, và tỷ lệ khởi phát bằng triệu chứng run sẽ tăng dần khi tuổi khởi phát của BN tăng lên. Trầm cảm gặp nhiều hơn ở nhóm khởi phát sớm. Tỷ lệ gặp loạn động liên quan điều trị hoặc loạn trương lực giảm dần theo tuổi khởi phát [6]. 2.3. Phân bố BN theo bên cơ thể khởi phát triệu chứng
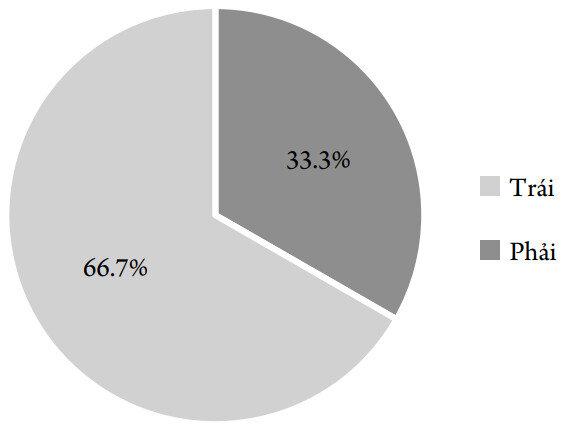 Biểu đồ 5. Phân bố BN theo bên cơ thể khởi phát triệu chứng
Biểu đồ 5. Phân bố BN theo bên cơ thể khởi phát triệu chứng
Nhận xét: Tỷ lệ BN khởi phát triệu chứng bên trái (66,7%) nhiều gấp đôi so với khởi phát nửa người phải (33,3%). Nhiều nghiên cứu cho thấy có sự khác biệt về các triệu chứng vận động, ngoài vận động, tiến triển bệnh liên quan đến bên khởi phát [7-10]. Nghiên cứu của tác giả S Fleminger (1991) cho thấy những BN Parkinson khởi phát ở nửa người trái gặp các triệu chứng lo âu nhiều hơn, tỷ lệ mắc các rối loạn tâm thần nhiều gấp 5 lần so với nhóm khởi phát nửa người phải [8]. Tác giả Edward J.Modestino và cộng sự (2017) cũng báo cáo có sự suy giảm trí nhớ công việc (working memory), triệu chứng lo âu và thời gian diễn biến bệnh nhiều hơn ở nhóm khởi phát bên trái [9]. Nghiên cứu của Christian R Baumann và cộng sự (2014) trên 206 BN Parkinson cũng đưa ra kết quả sự tiến triển bệnh nhanh hơn có liên quan đến khởi phát bên phải và thể cứng- chậm, tần suất gặp rối loạn hành vi giấc ngủ động mắt nhanh nhiều hơn ở BN khởi phát bên trái [10]. Tuy nhiên, nghiên cứu trên 31 BN PD (30 BN thuận tay phải) của tác giả Yassar Abdullan S.Alamri (2017) không ghi nhận sự khác biệt về các triệu chứng vận động qua thang điểm UPDRS-III, cũng như triệu chứng tâm thần qua thang điểm Hospital Anxiety and Depression Scale giữa 2 nhóm [11]. 2.4. Phân bố BN theo thể lâm sàng
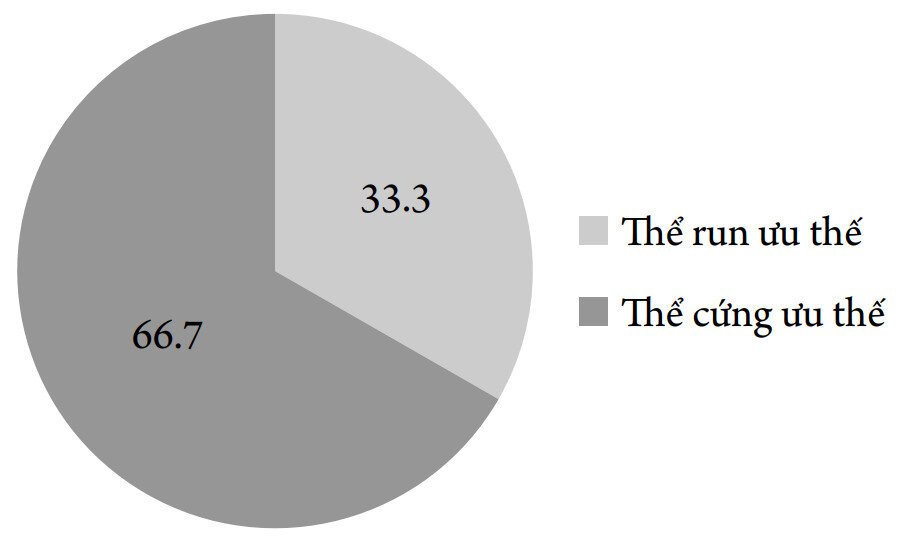 Biểu đồ 6. Phân bố BN theo thể lâm sàng
Biểu đồ 6. Phân bố BN theo thể lâm sàng
Nhận xét: Thể lâm sàng thường gặp nhất là thể chậm – cứng chiếm 66,7%. Thể run ưu thế chiếm 33,3%. Các nghiên cứu khác thực hiện tại Việt Nam và trên thế giới cũng cho thấy thể chậm – cứng phổ biến hơn, như kết quả của tác giả Christian R Baumann (2014) là 54,4% [10], của tác giả Nhữ Đình Sơn (2004) là 81,55% [5]. Thể lâm sàng ưu thế cũng có mối liên quan với các triệu chứng vận động/ ngoài vận động khác như: dao động vận động hay gặp hơn và tiến triển bệnh nhanh hơn ở thể cứng – chậm, nguy cơ gặp suy giảm nhận thức, ảo giác thị giác cũng cao hơn ở thể này [10]. 2.5. Phân bố BN theo giai đoạn Hoehn & Yahr
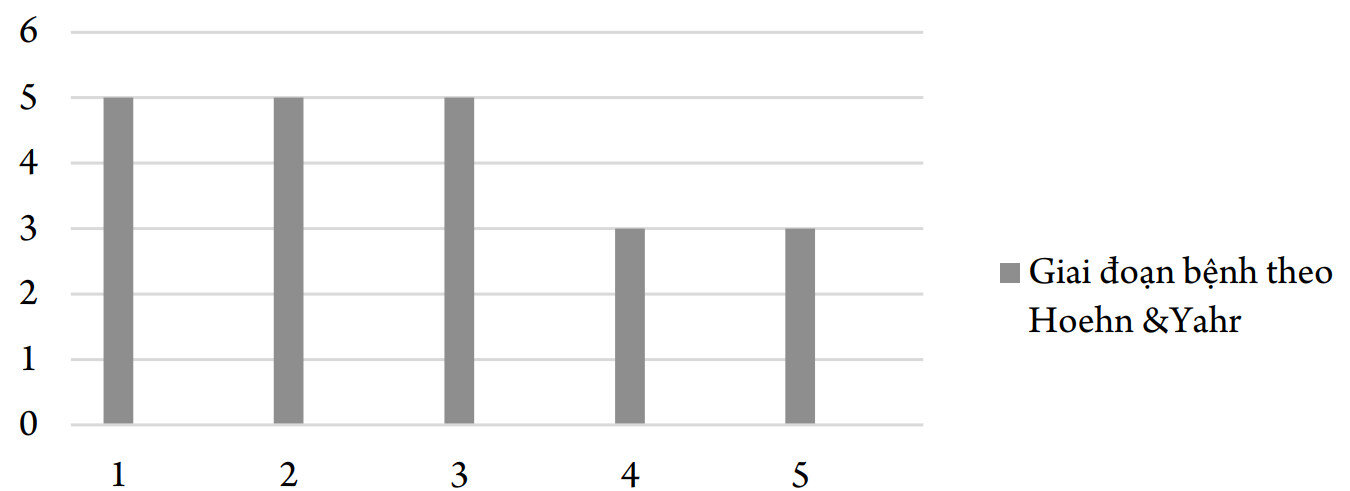 Biểu đồ 7. Phân bố BN theo giai đoạn Hoehn & Yahr
Biểu đồ 7. Phân bố BN theo giai đoạn Hoehn & Yahr
Nhận xét: Các BN chủ yếu ở giai đoạn 1-2-3 theo phân độ Hoehn & Yahr. Tỷ lệ BN ở giai đoạn 1 và 2 (chưa có mất ổn định tư thế) là 47,6%. Có 14,3% BN ở giai đoạn 5 của bệnh. Tỷ lệ BN ở giai đoạn sớm trong nghiên cứu của chúng tôi thấp hơn so với một số nghiên cứu khác, như của tác giả Nguyễn Thi Hùng (2012) có tỷ lệ BN ở giai đoạn 1 và 2 là 84,8% [1, 4]. 2.6. Mức độ nặng triệu chứng vận động theo bảng điểm MDS-UPDRS phần III
Bảng 4. Mức độ nặng triệu chứng vận động theo bảng điểm MDS-UPDRS phần III
| Thời gian diễn biến bệnh Điểm UPDRS -III | 0-5 năm | 6-10 năm | >10 năm | Tổng | Trung bình | ||||
| n | % | n | % | n | % | n | % | ||
| 0-30 | 4 | 19,0 | 2 | 9,5 | 0 | 0 | 6 | 28,6 | 24,7 ± 5,4 |
| >30 | 10 | 47,7 | 2 | 9,5 | 3 | 14,3 | 15 | 71,4 | 56,7 ± 23,2 |
| Tổng | 14 | 66,7 | 4 | 19,0 | 3 | 14,3 | 21 | 100 | 47,5 ± 24,6 |
| Trung bình | 41,2 ± 16,0 | 37,5 ± 17,9 | 90,3 ± 25,8 | ||||||
Nhận xét: Điểm UPDRS-III trung bình là 47,5 ± 24,6. Trong đó, chỉ có 6 BN có điểm UPDRS-III từ 0-30, 15 BN có điểm UPDRS-III >30 (mức độ triệu chứng vận động từ trung bình – nặng). Về mức độ nặng triệu chứng vận động theo thời gian, có sự gia tăng điểm UPDRS-III ở các BN PD khi thời gian tiến triển bệnh càng dài. Tuy nhiên, các BN hội chứng Parkinson plus ngay từ giai đoạn bệnh 0-5 năm đã có biểu hiện triệu chứng vận động nặng nề: thời gian bệnh trung bình của 7 BN hội chứng Parkinson plus là 3,8 năm; điểm UPDRS-III trung bình là 60,7, trong đó BN có điểm cao nhất là 119. 2.7. Triệu chứng ngoài vận động
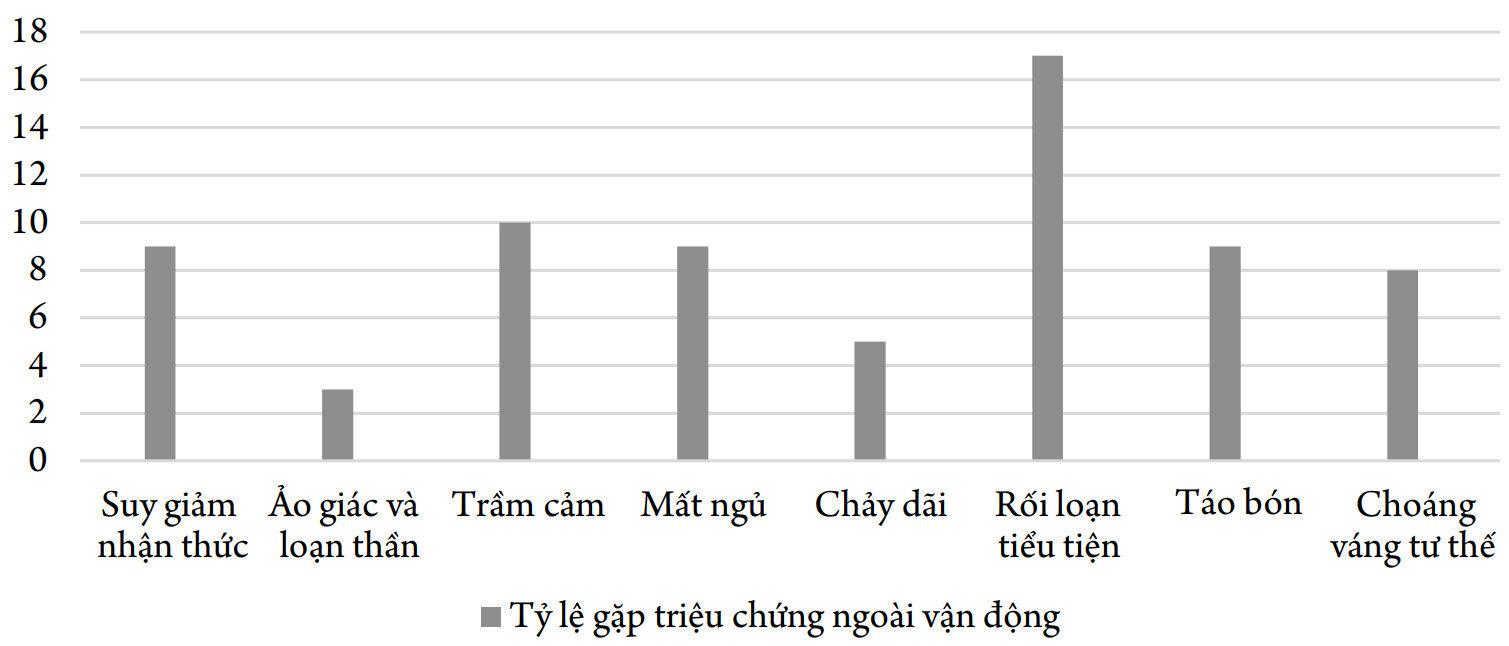 Biểu đồ 8. Triệu chứng ngoài vận động
Biểu đồ 8. Triệu chứng ngoài vận động
Nhận xét: Có 95,2% BN trong nghiên cứu gặp ít nhất 1 TCNVĐ, trong đó rối loạn tiểu tiện là hay gặp nhất (80,95%), tiếp sau đó là đến trầm cảm (47,6%), suy giảm nhận thức (42,9%) và táo bón (42,9%). Ảo giác là triệu chứng ít gặp nhất (14,3%). Nghiên cứu của tác giả Nhữ Đình Sơn (2004) cũng cho thấy các TCNVĐ là thường gặp: 55,92% có rối loạn thần kinh thực vật, hạ huyết áp tư thế, rối loạn tâm thần, trầm cảm mức nhẹ [5]. Tác giả Nguyễn Đình Cương (2020) báo cáo tần suất BN PD có trầm cảm là 53,85%, suy giảm nhận thức 30,77%, rối loạn thần kinh thực vật 93,85%, đau chiến 95,38% [12]. Tần suất gặp TCNVĐ có sự khác nhau theo tuổi khởi phát: nghiên cứu trên 593 BN PD cho thấy trầm cảm gặp ở nhóm khởi phát sớm, trung niên và khởi phát muộn lần lượt là 48,3%, 35,1% và 22,1% (p<0,001); ảo giác lần lượt gặp 31,7%, 35,1% và 29% (p=0,387). Các rối loạn hành vi và sa sút trí tuệ khác biệt không có ý nghĩa giữa 3 nhóm này [6].
2.8. Đặc điểm điều trị của BN
 Biểu đồ 9. Phân bố BN theo thuốc điều trị
Biểu đồ 9. Phân bố BN theo thuốc điều trị
Nhận xét: Đa số các BN (95,2%) được điều trị bằng đa trị liệu từ 2 loại thuốc trở lên. Chỉ có 4,8% BN đơn trị liệu và điều trị bằng đồng vận Dopamin. Các BN trong nghiên cứu của tác giả Nguyễn Thi Hùng (2012) chủ yếu dùng đa trị liệu phối hợp levodopa với các thuốc khác (69,7%), và có 30,3% số BN được đơn trị liệu với levodopa. Sự khác biệt này có thể do mức độ nặng của BN trong nghiên cứu khác nhau (của tác giả Nguyễn Thi Hùng có UPDRS-III trung bình là 40,73) [1]. Thêm vào đó là sự lựa chọn cũng như kinh nghiệm điều trị của các bác sĩ ưu tiên dùng nhóm thuốc nào, tùy thuộc vào lứa tuổi, các triệu chứng vận động ưu thế và các bệnh phối hợp của BN. Có 1 BN trong nghiên cứu của chúng tôi được điều trị bằng phương pháp phẫu thuật kích thích não sâu, cho kết quả cải thiện triệu chứng tốt sau khi chỉnh các thông số máy và kết hợp thuốc (có giảm liều so với trước phẫu thuật). Phẫu thuật kích thích não sâu đã được triển khai nhiều năm tại Bệnh viện Hữu nghị Việt Đức, mang lại lợi ích cho hơn 10 BN. 3. Đặc điểm cộng hưởng từ sọ não của BN trên máy 3.0T
Bảng 5. Đặc điểm cộng hưởng từ 3.0T của BN Parkinson vô căn
| Nhóm bệnh Tuổi | Bệnh Parkinson | Hội chứng Parkinson | Tổng | |||
| n | % | n | % | n | % | |
| Mất dấu đuôi én | 13 | 92,9 | 7 | 100 | 21 | 95,2 |
| Teo nhân bèo | 0 | 0 | 4 | - | - | - |
| Viền tăng tín hiệu nhân bèo | 0 | 0 | 4 | - | - | - |
| Giảm tín hiệu nhân bèo | 0 | 0 | 3 | - | - | - |
| Teo cầu não + nhộng tiểu não | 0 | 0 | 5 | - | - | - |
| Thay đổi tín hiệu cầu não /MCP bao gồm dấu “bánh chữ thập” | 0 | 0 | 5 | - | - | - |
| Teo trung não bao gồm dấu hiệu gián tiếp của teo trung não | 0 | 0 | 1 | - | - | - |
| Giảm đường kính trước sau trung não | 0 | 0 | 1 | - | - | - |
| Giảm tỷ lệ diện tích trung/cầu (bất thường khi trung/cầu< 0,52) | 0 | 0 | 1 | - | - | - |
Nhận xét: Chỉ có 1 BN đủ tiêu chuẩn chẩn đoán PD trên lâm sàng nhưng không thấy mất đuôi én trên MRI 3.0T SWI. Tất cả các BN hội chứng Parkinson plus đều có dấu hiệu mất đuôi én. Xét chung, dấu hiệu mất đuôi én thấy trên 95,2% BN hội chứng Parkinson thoái hóa ở nghiên cứu của chúng tôi. Các dấu hiệu khác có thể thấy trên MRI sọ não được mô tả trong bảng trên. Ở BN PSP trong nghiên cứu, hình ảnh học ghi nhận có teo nhân bèo, teo trung não (dấu hiệu mỏ chim) và giảm tỷ lệ diện tích trung/cầu. Tất cả các BN MSA đều gặp dấu hiệu bánh chữ thập.
KẾT LUẬN - Tuổi trung bình của nhóm nghiên cứu là 58,4; BN chủ yếu là nữ. - Một tỷ lệ lớn các BN có tiền sử làm nghề nông (71%) và có tiếp xúc thuốc trừ sâu (64%), sử dụng nước giếng (85,7%); không có BN Parkinson vô căn nào có tiền sử tiếp xúc kim loại nặng/ chất độc hóa học và chấn thương đầu. - Đa số các BN khởi phát 50-59 tuổi (52,4%), tiếp đó là nhóm 30-49 tuổi (19,1%) và 60-69 tuổi (14,3%), chỉ có 2 BN khởi phát ở tuổi ≥ 70. Tuổi khởi phát trung bình là 53,3 ± 11,3; max 77, min 24. - Tỷ lệ BN khởi phát triệu chứng bên trái (66,7%) nhiều gấp đôi so với khởi phát nửa người phải (33,3%). Cần lưu ý đánh giá trầm cảm, lo âu, suy giảm nhận thức, rối loạn hành vi giấc ngủ động mắt nhanh ở BN khởi phát bên trái. - Thể lâm sàng thường gặp nhất là thể chậm – cứng chiếm 66,7%. Thể run ưu thế chiếm 33,3%. - Các BN chủ yếu ở giai đoạn 1-2-3 theo phân độ Hoehn & Yahr. Tỷ lệ BN ở giai đoạn 1 và 2 là 47,6%. Có 14,3% BN ở giai đoạn 5. - Điểm UPDRS-III trung bình là 47,5 ± 24,6. Trong đó, có 6 BN có điểm UPDRS-III từ 0-30; 15 BN có điểm UPDRS-III >30 (mức độ triệu chứng vận động từ trung bình – nặng). - Có 95,2% BN trong nghiên cứu gặp ít nhất 1 TCNVĐ, trong đó rối loạn tiểu tiện là hay gặp nhất (80,95%), tiếp sau đó là đến trầm cảm (47,6%), suy giảm nhận thức (42,9%) và táo bón (42,9%). Ảo giác ít gặp nhất (14,3%). - Đa số các BN (95,2%) được điều trị bằng đa trị liệu từ 2 loại thuốc trở lên. Chỉ có 4,8% BN đơn trị liệu và điều trị bằng đồng vận Dopamin. - Dấu hiệu mất đuôi én thấy trên 95,2% BN hội chứng Parkinson thoái hóa. MRI 3.0T nên được chỉ định ở những BN có hội chứng Parkinson để giúp phân biệt căn nguyên: hội chứng Parkinson thoái hóa (PD, MSA, PSP, CDB, FTD) với hội chứng Parkinson thứ phát (mạch máu, do thuốc).
SUMMARY Objective: To investigate the clinical and 3 Tesla susceptibility-weighted MRI features of patients with parkinsonism at Vietduc University Hospital. Subjects and methods: cross-sectional stusy, 21 patients diagnosed Parkinson disease/ Parkinson plus syndrome from January 2021 to November 2021. Results: patients ‘s average age is 58,4; female patients make up the majority. The mean onset age is 53,3 ± 11,3; max 77, min 24. Left-onset PD was reported by 66,7% patients. The rigid-akinetic subtype was reported by 66,7%, the tremor type was 33,3% patients. The average UPDRS-III score was 47,5 ± 24,6 and 47,6% patients were in the first and second stage of Hoehn and Yahr. Most of patients (95,2%) with non-motor symptoms: urination disorder (80,95%), depression (47,6%), cognitive impairment (42,9%), constipation (42,9%) and hallucination (14,3%). Polytherapy was 95,2%. The absent of swallow tail sign was visualized in 95,2% patients by 3.0T MRI SWI. Keywords: Parkinson disease, motor symptoms, swallow tail, MRI 3.0T SWI.
TÀI LIỆU THAM KHẢO 1. Nguyễn Thi Hùng, N.L.M.T., Tình trạng vitamin D huyết thanh của BN Parkinson. Tạp chí Y học Thành phố Hồ Chí Minh, 2012. 1: p. 321-326. 2. Hồ Văn Hùng, N.T.H., Nghiêm Nguyệt Thu, Tình trạng dinh dưỡng của BN Parkinson tại Bệnh viện lão khoa Trung ương. Tạp chí Y học Việt Nam, 2021. 506(2). 3. Sung, Y.H., et al., Drug-induced Parkinsonism versus Idiopathic Parkinson Disease: Utility of Nigrosome 1 with 3-T Imaging. Radiology, 2016. 279(3): p. 849-58. 4. Noh, Y., et al., Nigrosome 1 Detection at 3T MRI for the Diagnosis of Early-Stage Idiopathic Parkinson Disease: Assessment of Diagnostic Accuracy and Agreement on Imaging Asymmetry and Clinical Laterality. AJNR Am J Neuroradiol, 2015. 36(11): p. 2010-6. 5. Sơn, N.Đ., Nghiên cứu đặc điểm lâm sàng và một số yếu tố nguy cơ của bệnh Parkinson. Luận án tiến sĩ y học Học viện Quân Y, 2004. 6. Mehanna, R., et al., Comparing clinical features of young onset, middle onset and late onset Parkinson’s disease. Parkinsonism Relat Disord, 2014. 20(5): p. 530-4. 7. Heinrichs-Graham, E., et al., The cortical signature of symptom laterality in Parkinson’s disease. NeuroImage: Clinical, 2017. 14: p. 433-440. 8. Fleminger, S., Left-sided Parkinson’s disease is associated with greater anxiety and depression. Psychol Med, 1991. 21(3): p. 629-38. 9. Modestino, E.J., et al., Side-of-onset of Parkinson’s disease in relation to neuropsychological measures. Brain Behav, 2017. 7(1): p. e00590. 10. Baumann, C.R., et al., Body side and predominant motor features at the onset of Parkinson’s disease are linked to motor and nonmotor progression. Mov Disord, 2014. 29(2): p. 207-13. 11. Alamri, Y.A.S., Right- versus Left-onset Parkinson’s Disease: Other Psychometric Parameters. Ann Indian Acad Neurol, 2017. 20(2): p. 162-163. 12. Nguyễn Đình Cương, N.Đ.T., Dương Thanh Hải, Triệu chứng ngoài vận động và mối liên quan với mức độ tổn thương chất trắng trên MRI ở 65 BN Parkinson. Tạp chí Y học Quân sự, 2020.