So sánh các đặc tính giải lo âu của tofisopam và diazepam: Một nghiên cứu mù đôi, ngẫu nhiên, chéo, đối chứng giả dược
Academic Editor: Agnieszka Pałucha-Poniewiera
II Department of Psychiatry, Medical University of Warsaw, 8 Kondratowicza Street, 03-242 Warsaw, Poland
Kokoszka, A. A Comparison of the Anxiolytic Properties of Tofisopam and Diazepam: A Double-Blind, Randomized, Crossover, Placebo-Controlled Pilot Study. Pharmaceuticals 2024, 17, 140. https://doi.org/10.3390/ph17010140
Tổng quan: Đây là một báo cáo lâm sàng mới về tofisopam (một hoạt chất bình thần-giải lo âu hiện được đăng ký như một hoạt chất thuộc nhóm benzodiazepine) vừa được công bố sau một thời gian dài gián đoạn chưa có hoạt động mới trong lĩnh vực nghiên cứu.
Các nghiên cứu sinh học thần kinh liên quan đến sự khác biệt về đặc tính của tofisopam khi so sánh với đặc tính của thuốc benzodiazepin đang được tiến hành. Nghiên cứu này hướng đến mục tiêu so sánh tác dụng của tofisopam, diazepam và giả dược trong điều trị các triệu chứng lo âu.
Có tổng cộng 66 bệnh nhân ngoại trú (43 nữ và 23 nam) mắc chứng rối loạn lo âu lan toả (GAD), có độ tuổi từ 19 đến 74 tuổi (M = 41,4; SD = 13,2) được chia ngẫu nhiên thành ba nhóm điều trị: (1) tofisopam (50 mg x 3 lần một ngày), (2) diazepam (5 mg x ba lần một ngày) hoặc (3) giả dược, trong 2 tuần.
Sau đó, các bệnh nhân được theo dõi trong thời gian 2 tuần ngưng thuốc để phát hiện các triệu chứng cai thuốc nếu có. Cuối cùng, trong 2 tuần tiếp theo đó, tác dụng của tofisopam (50 mg x 3 lần một ngày) và diazepam (5 mg x 3 lần một ngày) được so sánh với nhau (thiết kế chéo).
Kết quả cho thấy điểm cải thiện trung bình theo Thang đo Hamilton cao hơn đáng kể ở cả nhóm tofisopam và diazepam so với nhóm giả dược. Hiệu quả là tương đương giữa diazepam và tofisopam, trong khi tác dụng phụ xảy ra ít thường xuyên hơn ở nhóm tofisopam. Tofisopam không làm suy yếu khả năng nhận thức và các triệu chứng cai thuốc tương tự như giả dược.
Nếu các nghiên cứu lớn hơn trong tương lai xác nhận những phát hiện này, tofisopam nên được phân loại là homophtalazine.
- Giới thiệu
Tofisopam thuộc nhóm 2,3-benzodiazepin. Hoạt chất này đã được phê duyệt và sử dụng như là một trong nhiều benzodiazepin trên một số quốc gia, bao gồm Pháp, Hungary, Lithuania, Latvia, Cộng hòa Séc và Slovakia trong Liên minh châu Âu, cũng như Nhật Bản, Argentina (từ những năm 1970), và gần đây là Ấn Độ [1]. Một số dữ liệu sinh học thần kinh gợi ý rằng 2,3-benzodiazepin nói chung (trong nghiên cứu trên động vật) và tofisopam nói riêng (trong nghiên cứu lâm sàng) có thể có các đặc tính khác biệt so với các hoạt chất 1,4-benzodiazepin cổ điển. Cuối cùng, có đề xuất cho rằng 2,3-benzodiazepin nên được coi là homophtalazines, một nhóm hợp chất mới. Mặc dù cơ chế hoạt động vẫn chưa rõ, nhưng nhóm này có các đặc tính khác biệt so với 1,4-benzodiazepin. Kết quả của các nghiên cứu trên động vật gợi ý rằng các đặc tính giải lo âu của 2,3-benzodiazepin (bao gồm tofisopam), liên quan đến vi ệc gắn chuyên biệt với hạch nền (basal ganglia) [2]. Sự khác biệt giữa nhóm homophtalazines và 1,4-benzodiazepin đã được quan sát thấy trong một số nghiên cứu lâm sàng trước đây.
Tofisopam đã được lưu hành tại Nhật Bản như một loại thuốc “cải thiện sự cân bằng của hệ thần kinh tự trị”. Hiện nay, nó được đăng ký thuộc nhóm benzodiazepin. Bond và Lader [3] đã báo cáo rằng tofisopam không gây buồn ngủ và là một chất kích thích nhẹ. Dường như tofisopam không gây ra bất kỳ sự suy giảm nhận thức nào và thậm chí cải thiện hiệu suất hoạt động trong ngày. Ngoài ra, không có tương tác với ethanol được chứng minh. Mặc dù các dữ liệu cho thấy tofisopam về cơ bản khác biệt so với các benzodiazepin khác về việc không gây nguy cơ lệ thuộc thuốc và không gây buồn ngủ, thuốc vẫn được đăng ký như một loại benzodiazepin.
Ngoài ra, thuốc đã được sử dụng từ lâu và nó hiện là một loại thuốc có chi phí điều trị hợp lý. Điều này có thể làm giảm động lực cho việc tiến hành các thử nghiệm lâm sàng đắt tiền đáp ứng các tiêu chuẩn hiện tại của y học chứng cứ. Tuy nhiên, một số nhà khoa học vẫn tiếp tục tiến hành các nghiên cứu để hiểu rõ hơn về nó. Dạng đồng phân đối quang D-enantiomer của tofisopam (dextofisopam) hiện đang được nghiên cứu trong các thử nghiệm giai đoạn II tại Hoa Kỳ để điều trị hội chứng ruột kích thích.
Gần đây, đã có các báo cáo lâm sàng mới về tofisopam được công bố. Trong bối cảnh việc nghiên cứu về loại thuốc này được quan tâm trở lại, những kết quả phân tích chưa từng được công bố trở nên quan trọng, khi mà chỉ có một số nghiên cứu về loại thuốc này sử dụng phương pháp ngẫu nhiên, đối chứng giả dược. Những nghiên cứu trước được tiến hành vào năm 2001, theo những tiêu chuẩn điều trị cũ cho rối loạn lo âu lan toả (GAD), như một phần của quá trình đăng ký thuốc nhưng cuối cùng chưa được hoàn thành. Tuy nhiên, nó có thể mang lại thông tin mới và khuyến khích nghiên cứu sau này.
Phân tích được trình bày tập trung vào so sánh tác động của tofisopam, diazepam và giả dược (placebo) đối với các triệu chứng lo âu ở bệnh nhân mắc GAD. Nó cũng so sánh các tác dụng phụ và triệu chứng cai thuốc liên quan.
- Cơ sở lý thuyết
Mục tiêu chính của các nghiên cứu trước đây về chủ đề này là để xác minh sơ bộ về giả thuyết: có sự khác biệt về cơ chế hoạt động của tofisopam và benzodiazepin. Các nghiên cứu trước đây cho thấy hiệu quả tương đương, tuy nhiên các nghiên cứu có tiêu chuẩn chất lượng tương đối thấp, vì vậy kết quả cũng nên được xác nhận trong các thử nghiệm lâm sàng ngẫu nhiên, có đối chứng giả dược. Ngoài ra, đặc điểm cơ chế tác động lên các triệu chứng rối loạn lo âu cũng được so sánh để kiểm tra xem liệu sự khác biệt trong cơ chế sinh học-thần kinh của các thuốc có dẫn tới sự khác biệt về mức độ hiệu quả trong việc cải thiện các triệu chứng cụ thể của rối loạn lo âu (theo ICD-10). Sự khác biệt về tác dụng phụ và tác dụng không mong muốn khác cũng đã được nghiên cứu.
- Những phát hiện về sinh học-thần kinh trước đây:
Sự khác biệt giữa các đặc tính sinh học thần kinh của 2,3-benzodiazepin và 1,4-benzodiazepin đã được tìm thấy bởi kết quả nghiên cứu trên động vật. Những phát hiện chỉ ra những điểm chính sau:
– Tofisopam không có tác động trực tiếp lên các thụ thể benzodiazepine trung ương, trong nghiên cứu in vitro và in vivo [10,11];
– Thuốc đối kháng thụ thể benzodiazepine không thể đối kháng lại tác dụng của tofisopam trong nghiên cứu in vivo [12]
– Tofisopam tăng cường sự gắn kết của các thuốc benzodiazepin cổ điển [13];
– Vị trí gắn kết của 2,3-benzodiazepin chỉ được xác định in vitro (trong ống nghiệm) trên hệ thống striato-pallido-nigral trong các nghiên cứu mà trong đó 2,3-benzodiazepin được đánh dấu phóng xạ và phân tích các tổn thương hóa học ở vùng đó [2].
- Nghiên cứu lâm sàng trước đây
Một bài tổng quan nghiên cứu đã chỉ ra rằng 2,3-benzodiazepin chỉ gây an thần-buồn ngủ nhẹ hoặc không gây buồn ngủ chút nào, trái ngược với các thuốc benzodiazepin cổ điển [14]. Tuy nhiên, có một khoảng cách giữa các nghiên cứu sinh học-thần kinh và nghiên cứu lâm sàng về tofisopam. Hầu hết các nghiên cứu được thực hiện vào những năm 1970, khi tofisopam được chấp thuận sử dụng ở các quốc gia được liệt kê ở trên, và thời điểm đó, việc phân loại rối loạn tâm thần cũng như các phương pháp nghiên cứu ở mức tiêu chuẩn thấp hơn hiện tại.
Chỉ có một nghiên cứu đa trung tâm, ngẫu nhiên, mù đôi về tofisopam (150 mg/ngày) so với hydroxyzine (75 mg/ngày) được thực hiện tạ Ba Lan, vào năm 2002, bao gồm 51 bệnh nhân mắc GAD [15]. Trong nghiên cứu đó, những cải thiện tương tự nhau về các triệu chứng lo âu, được đánh giá bằng Thang đánh giá lo âu Hamilton (HARS) [16] và được báo cáo trên cả hai nhóm nghiên cứu sau các đợt điều trị kéo dài 2 tuần và 6 tuần. Không có sự khác biệt đáng kể nào được tìm thấy giữa kết quả của nhóm tofisopam và lịch sử dữ liệu của 33 bệnh nhân được điều trị bằng diazepam, được lấy từ một nghiên cứu ngẫu nhiên có đối chứng (RCT) tương tự [15]. Không có sự khác biệt đáng kể về tần suất xảy ra các tác dụng phụ bất lợi và tỷ lệ bỏ thuốc ở cả ba nhóm nghiên cứu. Tuy nhiên, các tác giả đã không xem xét đến hiệu ứng giả dược, vốn thường gặp ở đối tượng nghiên cứu. Hơn thế nữa, hydroxyzine là thuốc giải lo âu kém hiệu quả hơn các loại thuốc benzodiazepin cổ điển.
Vài năm sau, kết quả nghiên cứu lâm sàng về dextofisopam đã được công bố [17]. Nghiên cứu ngẫu nhiên, mù đôi, có đối chứng giả dược về việc sử dụng dextofisopam ở 140 bệnh nhân mắc hội chứng ruột kích thích cho thấy tác dụng của thuốc vượt trội hơn so với giả dược khi xét về tiêu chí chính (p = 0,033). Dextofisopam và giả dược có tỷ lệ xuất hiện tác dụng phụ và kiểu tác dụng phụ tương tự nhau, với nhiều trường hợp đau bụng hơn khi dùng dextofisopam (12% so với 4%) và nhiều trường hợp đau đầu hơn khi dùng dextofisopam so với giả dược (2% so với 5%).
- Nghiên cứu lâm sàng gần đây
Hiệu quả lâm sàng của tofisopam gần đây đã được nghiên cứu ở Ấn Độ. Tổng cộng có 22 trong số 30 bệnh nhân mắc chứng căng trương lực thực thể (71%) đáp ứng với điều trị với liều tofisopam 50 đến 100 mg/ngày [18]. Ngoài ra, một loạt trường hợp minh họa vai trò điều trị của tofisopam trong điều trị di chứng tâm thần kinh sau COVID-19 đã được công bố gần đây [19].
- Nghiên cứu sinh học thần kinh gần đây
Đáng chú ý, tofisopam vẫn là chủ đề chính trong nghiên cứu sinh học thần kinh. Kết quả các nghiên cứu gần đây trên động vật chỉ ra rằng tofisopam ngăn chặn có chọn lọc phosphodiesterase isoenzym, hoạt động trên mô hình chuột có các triệu chứng âm tính của rối loạn tâm thần và có thể cải thiện các triệu chứng âm tính của bệnh tâm thần phân liệt [20]. Nó cũng có tác dụng chống mất trí nhớ [21].
- Kết quả
- Hiệu quả của Tofisopam, Diazepam và giả dược trong giai đoạn I
Sau khi phân ngẫu nhiên, có 21 người ở nhóm tofisopam, 20 người ở nhóm diazepam và 24 người ở nhóm dùng giả dược. Không có sự khác biệt đáng kể nào được tìm thấy giữa các nhóm về độ tuổi trung bình cũng như điểm trung bình về lo âu khi bắt đầu. Nghiên cứu được đo bằng Thang đánh giá lo âu Hamilton (HARS) [22] (M = 21,4 trong nhóm tofisopam; M = 23 ở nhóm diazepam; và M = 22,6 ở nhóm dùng giả dược).
Điểm trung bình giảm đáng kể ở tất cả các nhóm nghiên cứu (Bảng 1). Một phân tích phương sai (ANOVA) đã chỉ ra sự khác biệt đáng kể giữa các nhóm (F = 7,85; df = 2, p < 0,001). Kết quả Duncan-test cho thấy không có sự khác biệt giữa nhóm tofisopam và diazepam. Mức giảm điểm HARS trung bình của cả nhóm bệnh nhân sử dụng tofisopam (p < 0,001) và nhóm sử dụng diazepam (p < 0,001) đều lớn hơn so với nhóm sử dụng giả dược.
Bảng 1. Sự thay đổi mức độ lo âu trong giai đoạn I theo Thang đo Hamilton (HARS).
| Nhóm | Ngày 1 | Ngày 14 | Thay đổi | t test | ||||
| N | Trung bình | Độ lệch chuẩn (SD) | N | Trung bình | Độ lệch chuẩn (SD) | |||
| Giả dược | 23 | 22,57 | 4,05 | 23 | 19,70 | 4,55 | -2,87 | t = 3,59; df = 22; p < 0,01 |
| Tofisopam | 19 | 21,63 | 3,45 | 19 | 14,00 | 3,76 | -7,63 | t = 7,18; df = 18; p < 0,001 |
| Diazepam | 20 | 23,05 | 3,58 | 20 | 15,95 | 4,52 | -7,20 | t = 6,94; df = 19; p < 0,001 |
- Phân tích sự thay đổi về điểm HARS trong 2 tuần điều trị (Giai đoạn I)
Ở nhóm dùng giả dược, các triệu chứng giảm đáng kể có ý nghĩa thống kê ở 6/13 mục (xem các dòng in đậm ở Bảng 2).
Bảng 2. Sự thay đổi mức độ nghiêm trọng của các triệu chứng lo âu được liệt kê trên Thang đánh giá lo âu Hamilton (HARS) trong nhóm giả dược.
| Mục | Lần khám 1 | Lần khám 2 | Kiểm định Wilcoxon Signed-Rank Test (Z) | ||||||
| Median | Mode | Min | Max | Median | Mode | Min | Max | ||
| 1. Tâm trạng lo âu | 2 | 2 | 2 | 3 | 2 | 2 | 1 | 4 | Z = -2,00; p = 0,046 |
| 2. Căng thẳng | 3 | 3 | 1 | 3 | 2 | 2 | 1 | 4 | Z = -2,352; p = 0,019 |
| 3. Sợ hãi | 1 | 1 | 0 | 3 | 1 | 1 | 0 | 3 | Z = -1,897; p = 0,058 |
| 4. Mất ngủ | 2 | 2 | 1 | 3 | 2 | 2 | 1 | 3 | Z = 0,00; p = 1,000 |
| 5. Triệu chứng về trí tuệ | 2 | 1 | 1 | 3 | 2 | 1 | 1 | 3 | Z = -1,897; p = 0,058 |
| 6. Tâm trạng trầm cảm | 2 | 2 | 1 | 3 | 2 | 2 | 1 | 3 | Z = -1,265; p = 0,206 |
| 7. Triệu chứng cơ thể (cơ bắp và cảm giác) | 2 | 2 | 1 | 3 | 1 | 1 | 0 | 3 | Z = -2,333; p = 0,020 |
| 8. Triệu chứng tim mạch | 1 | 1 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -0,447; p = 0,655 |
| 9. Triệu chứng hô hấp | 2 | 2 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -2,714; p = 0,007 |
| 10. Triệu chứng tiêu hóa | 1 | 1 | 0 | 2 | 1 | 1 | 0 | 2 | Z = -0,577; p = 0,564 |
| 11. Triệu chứng tiết niệu | 1 | 1 | 0 | 3 | 1 | 1 | 0 | 3 | Z = -2,00; p = 0,046 |
| 12. Triệu chứng hệ TK tự động | 2 | 2 | 0 | 3 | 1 | 1 | 0 | 3 | Z = -2,333; p = 0,020 |
| 13. Hành vi khi phỏng vấn | 1 | 1 | 0 | 2 | 1 | 1 | 0 | 3 | Z = -1,134; p = 0,257 |
Ở nhóm dùng tofisopam, các triệu chứng lo âu giảm có ý nghĩa thống kê được quan sát thấy ở 11/13 mục (xem phần in đậm ở Bảng 3). Đáng chú ý, trái ngược với diazepam và nhóm giả dược, nhóm tofisopam cho thấy khả năng nhận thức được cải thiện.
Bảng 3. Sự thay đổi mức độ nghiêm trọng của các triệu chứng lo âu được liệt kê trên Thang đánh giá lo âu Hamilton (HARS) trong nhóm tofisopam.
| Mục | Lần khám 1 | Lần khám 2 | Kiểm định Wilcoxon Signed-Rank Test (Z) | ||||||
| Median | Mode | Min | Max | Median | Mode | Min | Max | ||
| 1. Tâm trạng lo âu | 2 | 2 | 1 | 3 | 1 | 1 | 0 | 3 | Z = -3,213; p < 0,001 |
| 2. Căng thẳng | 2 | 2 | 1 | 3 | 1 | 1 | 1 | 2 | Z = -3,176; p < 0,001 |
| 3. Sợ hãi | 2 | 1 | 1 | 3 | 1 | 1 | 0 | 2 | Z = -2,840; p = 0,005 |
| 4. Mất ngủ | 2 | 2 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -2,807; p = 0,005 |
| 5. Triệu chứng về trí tuệ | 2 | 1 | 1 | 3 | 1 | 1 | 0 | 2 | Z = -3,357; p < 0,001 |
| 6. Tâm trạng trầm cảm | 2 | 2 | 1 | 3 | 1 | 1 | 0 | 3 | Z = -2,887; p = 0,004 |
| 7. Triệu chứng cơ thể (cơ bắp và cảm giác) | 2 | 2 | 0 | 2 | 1 | 1 | 0 | 2 | Z = -1,933; p = 0,053 |
| 8. Triệu chứng tim mạch | 2 | 2 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -3,464; p < 0,001 |
| 9. Triệu chứng hô hấp | 2 | 2 | 1 | 3 | 1 | 1 | 0 | 2 | Z = -3,207; p < 0,001 |
| 10. Triệu chứng tiêu hóa | 1 | 1 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -2,070; p = 0,038 |
| 11. Triệu chứng tiết niệu | 1 | 1 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -1,667; p = 0,096 |
| 12. Triệu chứng hệ TK tự động | 2 | 2 | 0 | 2 | 1 | 1 | 0 | 2 | Z = -3,162; p = 0,002 |
| 13. Hành vi khi phỏng vấn | 1 | 1 | 0 | 3 | 1 | 0 | 0 | 2 | Z = -3,127; p = 0,002 |
Diazepam làm giảm đáng kể tất cả các triệu chứng (xem các dòng in đậm ở Bảng 4), chỉ trừ triệu chứng về trí tuệ. Ngoài ra, trái ngược với tofisopam và giả dược, nó còn cải thiện chứng mất ngủ.
Bảng 4. Sự thay đổi mức độ nghiêm trọng của các triệu chứng lo âu được liệt kê trên Thang đánh giá lo âu Hamilton (HARS) trong nhóm diazepam.
| Mục | Lần khám 1 | Lần khám 2 | Kiểm định Wilcoxon Signed-Rank Test (Z) | ||||||
| Median | Mode | Min | Max | Median | Mode | Min | Max | ||
| 1. Tâm trạng lo âu | 3 | 3 | 2 | 3 | 2 | 2 | 1 | 2 | Z = -3.755; p < 0.001 |
| 2. Căng thẳng | 2 | 2 | 2 | 3 | 1 | 1 | 1 | 3 | Z = -3.704; p < 0.001 |
| 3. Sợ hãi | 2 | 1 | 1 | 3 | 1 | 1 | 0 | 3 | Z = -2.887; p = 0.004 |
| 4. Mất ngủ | 2 | 2 | 0 | 3 | 2 | 2 | 1 | 3 | Z = -2.810; p = 0.005 |
| 5. Triệu chứng về trí tuệ | 2 | 2 | 1 | 3 | 2 | 2 | 0 | 3 | Z = -1.414; p = 0.157 |
| 6. Tâm trạng trầm cảm | 2 | 2 | 1 | 3 | 1 | 1 | 1 | 3 | Z = -2.530; p = 0.011 |
| 7. Triệu chứng cơ thể (cơ bắp và cảm giác) | 2 | 1 | 1 | 3 | 1 | 1 | 0 | 2 | Z = -2.828; p = 0.005 |
| 8. Triệu chứng tim mạch | 2 | 2 | 0 | 3 | 1 | 1 | 0 | 3 | Z = -3.771; p < 0.001 |
| 9. Triệu chứng hô hấp | 2 | 2 | 0 | 3 | 1 | 1 | 0 | 2 | Z = -2.887; p = 0.004 |
| 10. Triệu chứng tiêu hóa | 1 | 1 | 1 | 3 | 1 | 1 | 0 | 3 | Z = -2.449; p = 0.014 |
| 11. Triệu chứng tiết niệu | 1 | 1 | 0 | 2 | 1 | 1 | 0 | 2 | Z = -2.309; p = 0.021 |
| 12. Triệu chứng hệ TK tự động | 2 | 2 | 1 | 2 | 1 | 1 | 0 | 2 | Z = -3.000; p = 0.003 |
| 13. Hành vi khi phỏng vấn | 1 | 1 | 1 | 3 | 1 | 1 | 0 | 3 | Z = -2.673; p = 0.008 |
- So sánh những thay đổi về Điểm cảm nhận tổng thể lâm sàng (CGI)
Một sự cải thiện có ý nghĩa thống kê đã được quan sát thấy ở tất cả các nhóm nghiên cứu về điểm số đạt được ở mục “Mức độ nghiêm trọng của bệnh” theo thang điểm CGI [23] (Bảng 5).
Theo mục “Sự cải thiện tổng thể” trong thang điểm CGI, nhóm được điều trị tích cực có cải thiện tích cực hơn so với nhóm dùng giả dược (χ2= 11,59; df = 2; p < 0,003 trong test Kruskal–Wallis).
Bảng 5. Kết quả về“mức độ nghiêm trọng của bệnh” trong thang đo CGI trong nghiên cứu giai đoạn I.
| Ngày 1 | Ngày 14 | ||||||||||
| Nhóm | N | Median | Mode | Min | Max | N | Median | Mode | Min | Max | Wilcoxon Test |
| Giả dược | 23 | 4 | 3 | 3 | 6 | 23 | 3 | 3 | 1 | 6 | Z = -3.116; p = 0.002 |
| Tofisopam | 17 | 4 | 4 | 3 | 1 | 17 | 3 | 3 | 1 | 4 | Z = -3.256; p = 0.001 |
| Diazepam | 20 | 5 | 5 | 3 | 6 | 20 | 3 | 2 | 1 | 5 | Z = -3.621; p < 0.001 |
- Thay đổi mức độ nghiêm trọng của triệu chứng thần kinh
Mức giảm trung bình về tần suất các triệu chứng thần kinh (đánh giá bằng thang đo S-II [24]) ở nhóm tofisopam lớn hơn nhóm giả dược (M = 87,6 so với 38,6; t = 2,16; p < 0,005), và không có sự khác biệt giữa tofisopam và nhóm diazepam (M = 87,6 so với 81,7; t = 0,22; p > 0,8).
Sau 2 tuần điều trị bằng tofisopam, Wilcoxon-test cho thấy những thay đổi đáng kể trong các tiêu chí đánh giá phụ của S-II: chứng loạn trương lực (p < 0,001), lo âu (p < 0,002), mất ngủ (p < 0,002), triệu chứng cơ thể (p < 0,003), rối loạn chức năng nhận thức (p < 0,003), rối loạn chức năng xã hội (p < 0,05) và phân ly (p < 0,05).
2.5. Hiệu quả của Tofisopam và Diazepam trong giai đoạn III của nghiên cứu
Trong giai đoạn thứ ba của nghiên cứ, sự cải thiện đáng kể (p < 0,001) về các triệu chứng được ghi nhận trong HARS sau giai đoạn điều trị thứ hai kéo dài 2 tuần đối với cả tofisopam và diazepam (kết quả chi tiết được trình bày trong Bảng 6). Giai đoạn này được thực hiện sau giai đoạn ngưng thuốc 2 tuần để quan sát thấy các triệu chứng cai thuốc. Không có sự khác biệt đáng kể nào được quan sát giữa nhóm tofisopam và diazepam trong t-test (t = -0,34; df = 57; p = 0,87).
Bảng 6. Kết quả điểm lo âu Hamilton (HARS) trong giai đoạn nghiên cứu III.
| Nhóm | Ngày 1 | Ngày 14 | Thay đổi | t test | ||||
| N | Trung bình | Độ lệch chuẩn (SD) | N | Trung bình | Độ lệch chuẩn (SD) | |||
| Tofisopam | 31 | 19.7 | 4.3 | 31 | 14.1 | 3.9 | -5.62 | t = 11.11; df = 30; p < 0.001 |
| Diazepam | 28 | 18.4 | 4.7 | 28 | 12.8 | 4.6 | -5.64 | t = 7.51; df = 27; p < 0.001 |
| Tất cả | 59 | 19.1 | 4.5 | 59 | 13.5 | 4.3 | -5.62 | |
Tofisopam và diazepam có hiệu quả tương tự về cải thiện “mức độ nghiêm trọng của bệnh” theo thang đo CGI (Bảng 7) và không có sự khác biệt đáng kể có ý nghĩa thống kê về hiệu quả giữa 2 thuốc (Z = -0,57 trong Mann–Whitney test; p = 0,57).
Không có sự khác biệt đáng kể nào trong điểm “cải thiện tổng thể” theo thang đo CGI được ghi nhận giữa cả hai nhóm tofisopam và diazepam (Z = -0,57; p < 0,57 trong Mann–Whitney test).
Bảng 7. Kết quả điểm “mức độ nghiêm trọng của bệnh” theo thang đo CGI trong giai đoạn nghiên cứu III.
| Ngày 1 | Ngày 14 | ||||||||||
| Nhóm | N | Median | Mode | Min | Max | N | Median | Mode | Min | Max | Wilcoxon Test |
| Tofisopam | 31 | 4 | 4 | 2 | 5 | 31 | 3 | 3 | 1 | 5 | Z = -4.399; p < 0.001 |
| Diazepam | 28 | 4 | 4 | 1 | 5 | 28 | 3 | 3 | 1 | 4 | Z = -4.055; p < 0.001 |
2.6. Các triệu chứng cai thuốc liên quan đến việc sử dụng Tofisopam, Diazepam và giả dược trong giai đoạn nghiên cứu II
Một danh sách tổng hợp các triệu chứng cai thuốc có thể xảy ra đã được sử dụng để phân tích tác động của thuốc ở 59 bệnh nhân trong nghiên cứu (5 bệnh nhân bỏ điều trị và dữ liệu không đầy đủ ở 2 bệnh nhân), bao gồm nhóm dùng giả dược – 22 người; đoàn hệ tofisopam – 17; và đoàn hệ diazepam – 20.
Các triệu chứng sau đây có điểm trung bình về mức độ cao hơn đáng kể (Mann–Whitney test) ở nhóm diazepam so với nhóm tofisopam: lo âu (14,44 so với 22,88), căng thẳng (15,03 so với 22,38), kích động (14,06 so với 23,2), đổ mồ hôi quá mức (15,59 so với 21,9), buồn nôn (16,5 so với 21,13), khó chịu (14,24 so với 23,5), chán chường (13,56 so với 23,63), cảm giác chóng mặt (14,5 so với 22,83), suy nhược (15,29 so với 22,15), mất ngủ (14,94 so với 22,45) và đau đầu (15,18 so với 22,45). Trong nhóm bệnh nhân sử dụng tofisopam, điểm trung bình cao hơn so với nhóm diazepam chỉ được báo cáo đối với một triệu chứng duy nhất – ù tai (21,94 so với 18,5; p < 0,05).
Các triệu chứng cai thuốc xảy ra với tần suất thường xuyên hơn ở những bệnh nhân được điều trị bằng diazepam. Sự khác biệt đáng kể được tìm thấy ở các nhóm triệu chứng sau: rối loạn cảm giác (χ2 = 18,0; df = 2; p = 0,001); nhầm lẫn (χ2 = 9,6; df = 2; p = 0,008); các triệu chứng “riêng lẻ” (χ2= 12,5; df = 2; p = 0,002). Tần suất các triệu chứng cai thuốc ở tất cả các phân nhóm của nhóm tofisopam không khác với tần suất quan sát thấy ở nhóm giả dược.
2.7. Phản ứng có hại của thuốc
Có một biến cố bất lợi nghiêm trọng xảy ra trong giai đoạn thứ ba của nghiên cứu, đó là nhồi máu cơ tim. Một phụ nữ 51 tuổi có tiền sử tăng huyết áp mãn tính bị đau tim. Tuy nhiên, mối liên quan của biến cố với thuốc nghiên cứu (diazepam ở giai đoạn III và tofisopam ở giai đoạn I) được coi là có xác suất thấp.
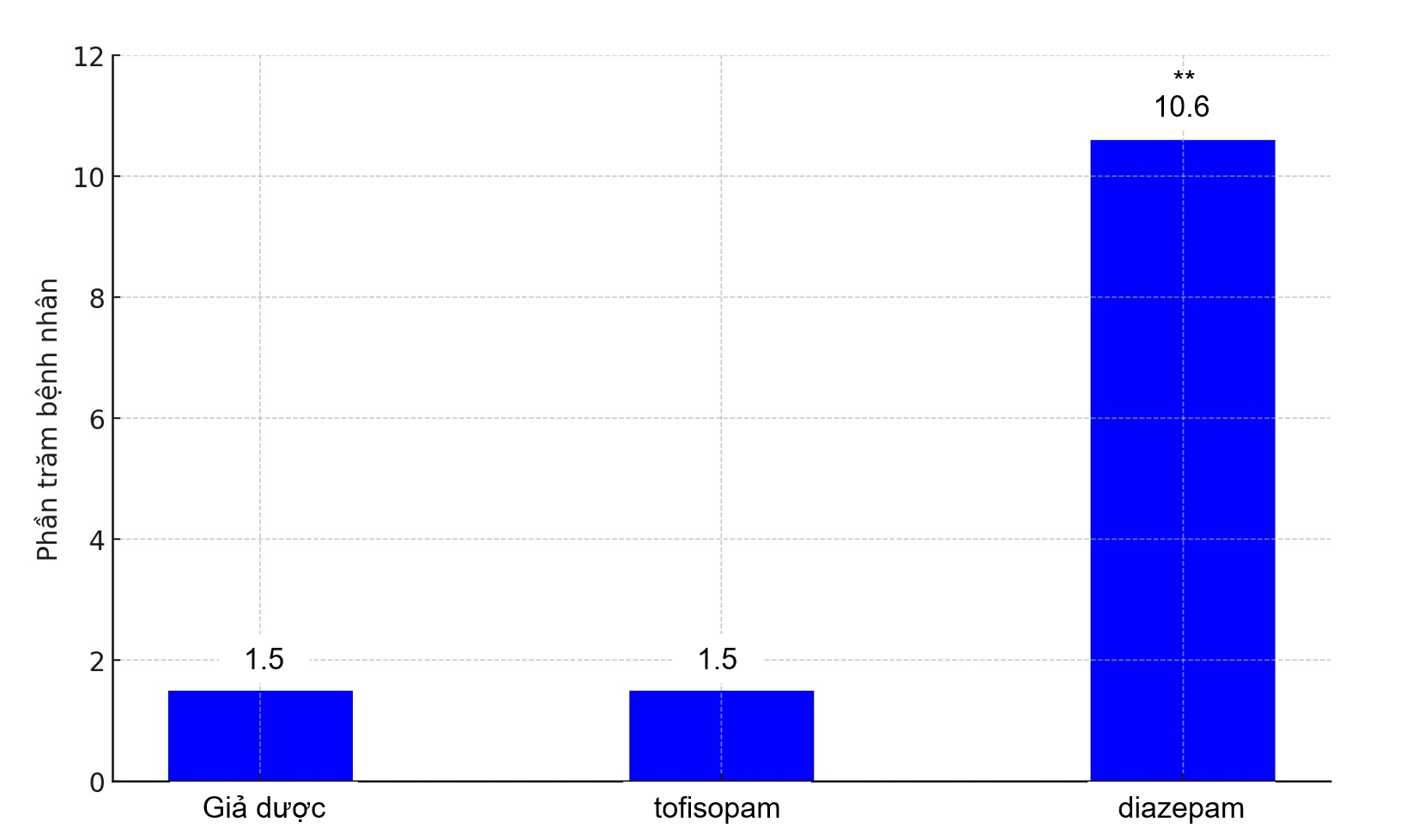
Các phản ứng có hại (xem Hình 1 bên dưới) xảy ra thường xuyên hơn ở nhóm diazepam (7 người (10,6%)) so với nhóm tofisopam (1 người (5,9%)) và nhóm giả dược (1 người (4,3%)) (χ2= 11,13 , df = 2; p < 0,01) trong giai đoạn đầu. Kết quả tương tự cũng xảy ra trong giai đoạn thứ ba của nghiên cứu: với 14 báo cáo phản ứng có hại (23%) ở nhóm diazepam và 1 báo cáo về phản ứng có hại (1,6%) ở nhóm tofisopam (χ2 = 12,22, df = 1; p < 0,01).
Hình 1. Tỷ lệ % xuất hiện các tác dụng phụ trong giai đoạn nghiên cứu thứ 1. **p < 0,01
- Bàn luận
Nghiên cứu này nhằm mục đích so sánh các đặc tính của tofisopam, diazepam và giả dược trong điều trị lo âu ngắn hạn. Sự hiện diện của lo âu lan tràn (free-floating anxiety) mà bệnh nhân GAD trải qua trong phần lớn thời gian khiến nhóm bệnh nhân này thích hợp để so sánh. Nghiên cứu này không nên được coi là một thử nghiệm lâm sàng nghiên cứu tính hiệu quả và an toàn của điều trị GAD. Kết quả của nghiên cứu này có thể giúp hỗ trợ giả thuyết về sự khác biệt có ý nghĩa giữa tofisopam và diazepam, và có lẽ tương tự với các loại thuốc benzodiazepin khác.
Một hạn chế của nghiên cứu này là số lượng người tham gia vào các nhóm nghiên cứu còn ít. Tuy nhiên, kết quả cho thấy mức cải thiện trên tổng thể về các triệu chứng lo âu ở cả hai nhóm là tương tự nhau; với tofisopam, thuốc ít gây buồn ngủ hơn, tăng khả năng nhận thức; trong khi diazepam thúc đẩy giấc ngủ, từ đó khuyến khích các nghiên cứu toàn diện hơn nữa.
Giảm khả năng lái xe là một trong những tác dụng phụ quan trọng nhất của các loại thuốc benzodiazepin cổ điển. Nếu việc tofisopam không làm ảnh hưởng đến hiệu suất lái xe và vận hành máy móc được xác nhận thì phạm vi ứng dụng tofisopam sẽ tăng lên đáng kể.
Thời gian thử nghiệm tương đối ngắn do e ngại nguy cơ phát triển sự lệ thuộc thuốc, mặc dù không có nguy cơ gây lệ thuộc thuốc đáng kể sau 2 tuần điều trị bằng benzodiazepine. Tuy nhiên, thời gian đó đủ dài để tìm ra nhiều điểm khác biệt đáng kể giữa tofisopam và diazepam.
Sự cải thiện triệu chứng (đánh giá bằng thang đo CGI) là tương tự giữa diazepam, tofisopam và giả dược, điều này có thể được giải thích do độ nhạy tương đối thấp của phương pháp này. Mặc dù tofisopam và diazepam có đặc điểm khác nhau đáng kể về các tác dụng phụ và triệu chứng cai thuốc sau khi ngưng thuốc, cả hai đều có hiệu quả tương tự trong nghiên cứu này.
Những dữ liệu này hỗ trợ kết quả đã từng ghi nhận từ các nghiên cứu trên động vật cho thấy homophtalazine có cơ chế hoạt động khác với diazepam và chúng được dung nạp rất tốt, không gây ra các triệu chứng cai thuốc có ý nghĩa lâm sàng (không khác với giả dược).
Liều dùng trong nghiên cứu này có thể gây thắc mắc, vì các hướng dẫn hiện hành về điều trị GAD, ví dụ, những hướng dẫn được Liên đoàn các Hiệp hội Tâm thần Sinh học Thế giới xác nhận [25], khuyến nghị 5–15 mg diazepam mỗi ngày. Liều lượng tofisopam được sử dụng trong nghiên cứu là ở mức trung bình 3 x 50 mg mỗi ngày (liều cao nhất là 3 x 100 mg), trong khi liều diazepam trong nghiên cứu này tương đối cao hơn mức trung bình, tức là 3 x 5 mg. Đây là một hạn chế khác của nghiên cứu, vì liều diazepam tương đối cao hơn và thời gian bán hủy dài hơn (24–48 giờ) so với tofisopam (6–8 giờ) có thể giải thích sự suy giảm khả năng nhận thức của bệnh nhân khi sử dụng diazepam.
Mặt khác, nếu tofisopam với liều lượng trung bình có hiệu quả tương đương như diazepam với liều lượng tương đối cao, điều này chứng tỏ rằng tofisopam cũng có hiệu quả như diazepam hoặc nó có thể hiệu quả hơn khi sử dụng liều lượng cao hơn. Đáng chú ý, vào cuối thế kỷ 20, khi nghiên cứu được thiết kế, liều lượng diazepam cao hơn đã được khuyến nghị, ví dụ, theo “Sách giáo khoa tâm thần học Oxford”, diazepam được khuyến cáo cho GAD với liều lượng từ 5 mg hai lần mỗi ngày trong những trường hợp nhẹ đến 10 mg x 3 lần mỗi ngày trong những trường hợp nặng nhất [26] (trang 182–183). Do đó, điều này có thể giải thích tại sao 5 mg diazepam được dùng ba lần mỗi ngày là liều lượng trung bình khi nghiên cứu được thực hiện.
Do số lượng người tham gia nghiên cứu còn ít nên kết luận từ nghiên cứu thí điểm này chỉ mang tính sơ bộ. Tuy nhiên, kết quả khuyến khích nghiên cứu sâu hơn để xác minh những phát hiện này, ví dụ: trong RCT đa trung tâm, có thể sử dụng liều lượng tương đương của thuốc nghiên cứu.
- Phương pháp tiến hành
4.1. Cỡ mẫu
Tổng cộng có 66 bệnh nhân ngoại trú (43 nữ và 23 nam) mắc GAD, tuổi từ 19 đến
74 tuổi (M = 41,4; SD = 13,2), được ghi danh vào nghiên cứu tại 2 phòng khám ngoại trú ở Ba Lan và nghiên cứu đã được hoàn thành bởi 61 người tham gia. Có 4 bệnh nhân ngừng lại trong giai đoạn đầu của nghiên cứu (2 bệnh nhân ngưng tham gia vì lý do cá nhân không liên quan đến nghiên cứu và 2 bệnh nhân từ chối tiếp tục tham gia vì tác dụng an thần-buồn ngủ của thuốc) và 1 bệnh nhân rút khỏi nghiên cứu trong giai đoạn thứ ba, nguyên nhân là do một biến cố bất lợi nghiêm trọng nhưng không liên quan đến thuốc được sử dụng (nhập viện).
4.2. Phương pháp
4.2.1. Phương pháp đánh giá
Các bác sĩ tâm thần được đào tạo là những người đánh giá trong nghiên cứu và sử dụng các công cụ sau:
– Bộ Phỏng vấn tâm thần kinh quốc tế phiên bản mini có cấu trúc (MINI), phiên bản 5.0.0 plus [27,28] được sử dụng để chẩn đoán tâm thần toàn diện.
– Thang đánh giá trầm cảm Montgomery–Åsberg (MADRS) [22], một cuộc phỏng vấn có cấu trúc, được áp dụng để đánh giá cường độ của các triệu chứng trầm cảm và loại trừ những bệnh nhân có triệu chứng trầm cảm nặng ở lần đánh giá ban đầu.
– Thang đánh giá lo âu Hamilton (HARS) [16], một cuộc phỏng vấn có cấu trúc, được sử dụng để đánh giá cường độ của các triệu chứng lo âu.
– Thang điểm cảm nhận tổng thể lâm sàng (CGI) [23] được sử dụng để đánh giá chung mức độ nghiêm trọng của các triệu chứng.
– Các triệu chứng lo âu được đánh giá bằng bảng kiểm tra triệu chứng tự đánh giá S-II [24], một phiên bản Ba Lan của Checklist-90 (SCL-90) do Derogatis phát triển để đánh giá tình trạng chủ quan về các triệu chứng của bệnh nhân
– Danh sách tổng hợp các triệu chứng cai thuốc có thể xảy ra, dựa trên các bài tổng quan nghiên cứu, được sử dụng để chẩn đoán. Danh sách bao gồm 34 triệu chứng được phân loại là nhẹ, trung bình hoặc nặng (được đính kèm trong Tệp bổ sung).
4.2.2. Tiêu chí lựa chọn
Các tiêu chí được đưa vào như sau:
– GAD được chẩn đoán theo MINI, phiên bản 5.0.0.;
– Không có bất kỳ rối loạn tâm thần nào khác, bao gồm rối loạn sử dụng rượu và chất kích thích thần kinh, trong vòng 6 tháng trước đó;
– Ít hơn 21 điểm trên MADRS;
– Từ 18 tuổi trở lên;
– Không điều trị giải lo âu hoặc chống trầm cảm trong vòng 7 ngày trước nghiên cứu và không điều trị bằng buspirone trong vòng 30 ngày trước nghiên cứu;
– Không phát hiện benzodiazepin trong máu.
4.2.3. Tiêu chí loại trừ
Các tiêu chí loại trừ bao gồm các tình trạng bệnh lý nghiêm trọng, phụ nữ mang thai, phụ nữ đang cho con bú.
4.3. Thiết kế nghiên cứu
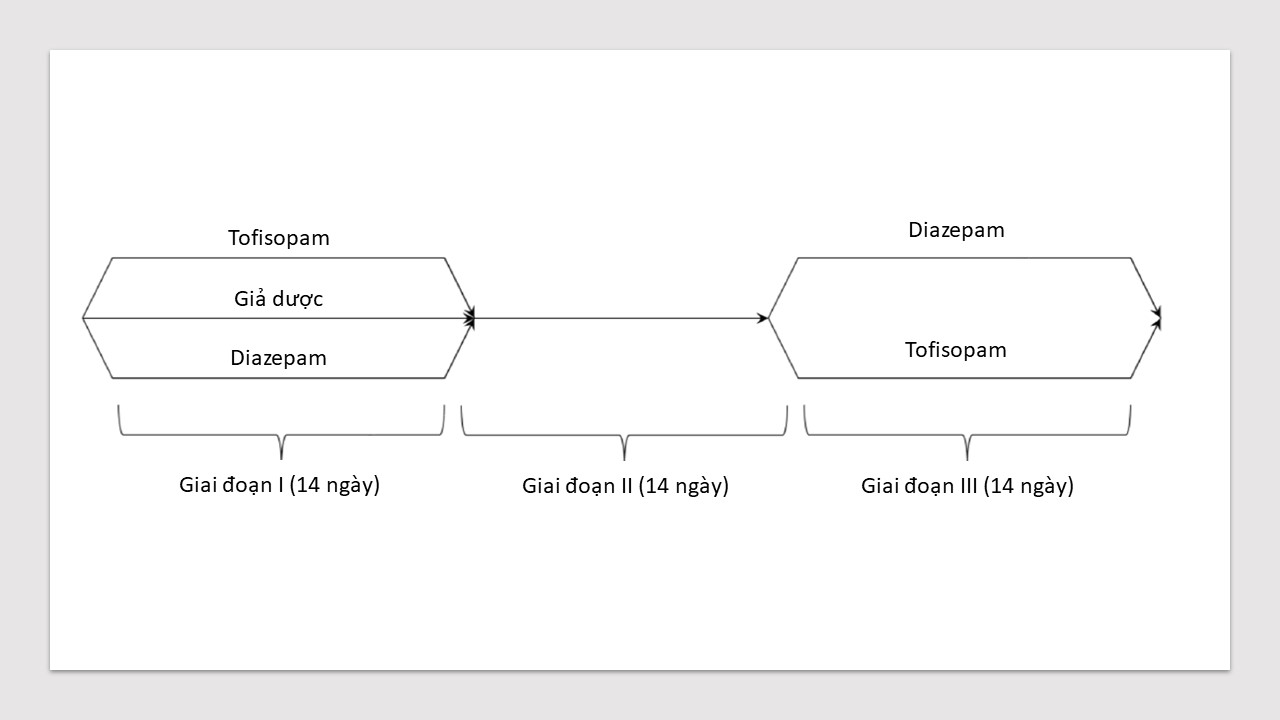
Một thiết kế nghiên cứu chéo đã được sử dụng, với 3 giai đoạn, mỗi giai đoạn 2 tuần liên tiếp (tổng thời gian điều trị bị hạn chế do nguy cơ phát triển sự lệ thuộc thuốc benzodiazepine):
_ Giai đoạn I: Quy trình chọn ngẫu nhiên tập trung được thực hiện qua điện thoại. Tất cả bệnh nhân được chọn ngẫu nhiên vào một trong ba nhóm:
- Tofisopam (50 mg x 3 lần một ngày): 21 người (bao gồm 2 người ngưng tham gia sau đso);
- Diazepam (5 mg x 3 lần một ngày): 20 người;
- Giả dược (3 lần một ngày): 25 người (bao gồm 2 người ngưng tham gia sau đó).
_ Giai đoạn II: Tất cả bệnh nhân được theo dõi triệu chứng cai thuốc và không dùng bất kỳ loại thuốc nào trong thời gian cai thuốc.
_ Giai đoạn III: So sánh hiệu quả thuốc giữa 2 nhóm nghiên cứu:
- Tofisopam (50 mg x 3 lần một ngày) — 31 người;
- Diazepam (5 mg x 3 lần một ngày) — 29 người (trong đó có 1 người ngưng tham gia sau đó).
Bệnh nhân tham gia nghiên cứu nhận được những viên thuốc giống hệt nhau chứa 50 mg tofisopam hoặc 5 mg diazepam hoặc giả dược. Tất cả các bệnh nhân được điều trị bằng các thuốc có hoạt chất (tofisopam hoặc diazepam) trong giai đoạn I được chuyển sang loại thuốc khác; bệnh nhân thuộc nhóm giả dược được chọn ngẫu nhiên bằng quy trình ngẫu nhiên tập trung qua cuộc gọi điện thoại. Chi tiết được trình bày ở Sơ đồ 1.
Sơ đồ 1. Thiết kế nghiên cứu
4.4. Phê duyệt đạo đức
Nghiên cứu này đã được phê duyệt bởi Ủy ban Đạo đức Sinh học của Đại học Y Warsaw, số cấp phép KB/81/K/2001. Tất cả các bệnh nhân đã ký mẫu đồng thuận.
4.5. Phân tích thống kê
Tất cả các phân tích thống kê cho thử nghiệm lâm sàng 0123/EG được thực hiện bằng phần mềm SPSS, phiên bản 11.4. Giá trị p < 0,05 được coi là đáng kể.
Phân tích dựa trên phân bổ ngẫu nhiên ban đầu (intention-to-treat analysis) đã được sử dụng để đánh giá tính an toàn của liệu pháp (phân tích các tác dụng phụ và ngừng điều trị) ở tất cả các bệnh nhân dùng ít nhất một viên thuốc nghiên cứu (n = 66). Đánh giá về hiệu quả được thực hiện ở tất cả các bệnh nhân đã trải qua ít nhất một lần tái khám (n = 62).
Trước khi phân tích so sánh, Kolmogorov–Smirnov test đã được sử dụng để xác minh giả thuyết về phân phối chuẩn của các nhóm nghiên cứu. Tính đồng nhất của nhóm được đánh giá bằng t-test trong giai đoạn nghiên cứu I (tofisopam diazepam—giả dược) và giai đoạn III (tofisopam—diazepam).
Kết quả xét nghiệm trung bình trong các nhóm phụ nữ và nam giới được so sánh với phân tích phương sai.
T-test theo cặp được sử dụng để so sánh sự thay đổi trong tổng số điểm trên HARS giữa giai đoạn I (lần tái khám 1–2) và giai đoạn III (lần tái khám 3–4). Việc sử dụng nó là hợp lý vì tổng điểm HARS có thể được coi là một biến liên tục test, Kolmogorov–Smirnov không cung cấp bằng chứng bác bỏ giả thuyết về phân phối dữ liệu chuẩn. Sự khác biệt về kết quả giữa giai đoạn I (lần thăm khám 1 và 2) và giai đoạn III (lần thăm khám 3 và 4) đã được xác minh bằng phân tích phương sai bằng test đa phạm vi Duncan và t test đối với các mẫu độc lập tương ứng, tùy thuộc vào loại thuốc được sử dụng. Mức độ lo âu giảm liên quan đến thuốc sử dụng trong giai đoạn I được so sánh bằng phân tích phương sai và post hoc Duncan test (so sánh 3 giá trị trung bình), trong khi mức giảm liên quan đến thuốc sử dụng trong giai đoạn III được phân tích bằng t (so sánh 2 giá trị trung bình).
- Kết Luận
Để kết luận, nghiên cứu thí điểm này cho thấy tofisopam có thể hiệu quả như diazepam trong điều trị ngắn hạn các triệu chứng lo âu. Nó có ít tác dụng phụ và triệu chứng cai thuốc hơn đáng kể so với diazepam. Số lượng tác dụng phụ liên quan đến việc sử dụng tofisopam không khác biệt so với những tác dụng phụ được ghi nhận ở nhóm dùng giả dược. Cần có các RCT tiếp theo với số lượng người tham gia lớn hơn để xác nhận lại cho những phát hiện ban đầu cho thấy rằng tofisopam có tác dụng giải lo âu và không làm trầm trọng thêm tình trạng suy giảm nhận thức.
Tài liệu tham khảo:
- Srivastava, S.; Bhatia, M.S.; Gupta, K.; Rajdev, K. Current update on evidence-based literature of tofisopam. Delhi Psychiatry J. 2014, 17, 154–159.
- Horvath, E.J.; Horvath, K.; Hamori, T.; Fekete, M.I.K.; Solyom, S.; Palkovits, M. Anxiolytic 2,3-benzodiazepines, their specific binding to the basal ganglia. Prog. Neurobiol. 2000, 60, 309–342. [CrossRef] [PubMed]
- Bond, A.; Lader, M. A comparison of the psychotropic profiles of tofisopam and diazepam. Eur. J. Clin. Pharmacol. 1982, 22, 137–142. [CrossRef] [PubMed]
- Demange, J.; Poirier, J.L. Action du tofisopam sur niveaub de vigilance ergonomique. Son interaction avec les effect de l’alcohol. Etude de pharmacologie clinique. Rev. Int. Serv. Santé Armées Terre Mer L’air 1976, 49, 1–10.
- Gerevich, J.; Bolla, K.; Toth, K.; Sebo, J. The effect of Grandaxin on lorry drivers. Ther. Hung. 1975, 23, 143–146.
- Kanto, J.; Kangas, I.; Leppanen, T.; Mansikka, M.; Sibakow, I. Tofizopam: A benzodiazepine derivative without sedative effect. Int. Clin. Pharmac. Ther. Toxic 1982, 20, 309–312.
- Maier, K.; Lehtinen, V.; Hajba, A. The effect of tofisopam on psychic performance in persons with more average anxiety: A controlled experimental trial. Curr. Ther. Rev. 1984, 35, 541–548.
- Sepalla, T.; Palva, E.; Mattila, M.J.; Kortilla, K.; Shortriya, R.C. Tofisopam, a novel 3,4-benzodiazepine: Multiple dose effects and psychomotor skills and memory. Comparison with diazepam and interactions with ethanol. Psychopharmacology 1980, 69, 209–218.
[CrossRef]
- Pellow, S.; File, S.E. Is tofisopam an atypical anxiolytic? Neurosci. Behav. Rev. 1986, 10, 221–227. [CrossRef]
- Saano, V. Tofisopam selectively increases the affinity of benzodiazepine binding sites for [3H] flunitrazepam but not [3H]-_-carboline-3-carboxilic and ethyl ester. Pharmac. Res. Commun. 1982, 14, 971–981. [CrossRef]
- Saano, V.; Urtti, A. Tofisopam modulates the affinity of benzodiazepine receptors in the rat brain. Pharmac. Biochem. Behav. 1982, 17, 367–379. [CrossRef] [PubMed]
- File, S.E.; Pellow, S. Intrinsic actions of benzodiazepine receptor antagonists Ro 15-1788. Psychopharmacology 1986, 88, 1–11. [CrossRef]
- Menninin, T.; Abbiati, A.; Caccia, S.; Cotecchia, S.; Gomez, A.; Garattini, S. Brain levels of tofisopam in the rat and relationship with benzodiazepine receptors. Naunyn-Schmiedebergs Arch. Pharmacol. 1982, 321, 112–115. [CrossRef] [PubMed]
- Kokoszka, A.; Bryła, L. Tofizopam—Przegla˛dpis´miennictwa (Tofisopam—Review of literature). Wiadomos´ci Psychiatryczne 2001, 4, 21–24.
- Rzewuska, M. Porównanie skuteczno´sci i bezpiecze ´nstwa leków w zaburzeniach l˛ekowych uogólnionych. Wie-loo´srodkowa randomizowana podwójnie s´lepa próba porównuja˛ca działanie tofizopamu, hydroksyzyny i diazepamu. A multicentre doubleblind study investigating the anxiolytic efficacy of diazepam, hydroxyzine and tofisopam in patients with generalized anxiety. Farmakoter. W Psychiatr. I Neurol. 2003, 3, 53–65.
- Hamilton, M. The assessment of anxiety states by rating. Br. J. Med. Psychol. 1959, 32, 50–55. [CrossRef] [PubMed]
- Raudibaugh, K.; Frissora, C.L.; Kassem, N.; Keogh, J.C.; Phillips, J.; Mangel, A.W. Clinical trial: Dextofisopam in the treatment of patients with diarrhoea-predominant or alternating irritable bowel syndrome. Clin. Trial Aliment. Pharmacol. Ther. 2008, 27, 197–206.
- Ravan, J.R.; Pattnaik, J.I.; Padhy, S.K.; Sahoo, S.S. Tofisopam as an alternative intervention in organic catatonia: An open label study. Indian J. Psychiatry 2019, 61, S368.
- Pattnaik, J.I.; Deepthi, R.A.; Dua, S.; Padhan, P.; Ravan, J.R. Role of Tofisopam in Post COVID Neuropsychiatric Sequelae: A Case Series. Indian J. Psychol. Med. 2021, 43, 174–176. [CrossRef]
- Rundfeldt, C.; Socała, K.; Wla´z, P. The atypical anxiolytic drug, tofisopam, selectively blocks phosphodiesterase isoenzymes and is active in the mouse model of negative symptoms of psychosis. J. Neural. Transm. 2010, 117, 1319–1325. [CrossRef]
- Üçel, U.I.; Can, Ö.D.; Özkay, Ü.D.; Ulupinar, E. Antiamnesic effects of tofisopam against scopolamine-induced cognitive impairments in rats. Pharmacol. Biochem. Behav. 2020, 190, 172858. [CrossRef] [PubMed]
- Montgomery, S.A.; Asberg, M.A. New depression scale designed to be sensitive to change. Br. J. Psychiatry 1979, 134, 382–389. [CrossRef] [PubMed]
- Guy,W. Clinical Global Impressions, ECDEU Assessment Manual for Psychopharmacology, Revised; DHEW Publ. No. ADM 76-338; National Institute of Mental Health: Rockville, MD, USA, 1976; pp. 218–222.
- Aleksandrowicz, J.W. Kwestionariusz objawowy S-II [S-II symptom questionnaire]. Psychiatr. Pol. 2000, 34, 945–959.
- Bandelow, B.; Sher, L.; Bunevicius, R.; Hollander, E.; Kasper, S.; Zohar, J. WFSBP Task Force on Mental Disorders in Primary Care; WFSBP Task Force on Anxiety Disorders, OCD and PTSD. Guidelines for the pharmacological treatment of anxiety disorders, obsessive-compulsive disorder and posttraumatic stress disorder in primary care. Int. J. Psychiatry Clin.Pract. 2012, 16, 77–84. [CrossRef] [PubMed]
- Gelder, M.; Gath, D.; Mayou, R. Oxford Textbook of Psychiatry, 2nd ed.; Oxford University Press: Oxford, UK, 1993.
- Lecrubier, Y.; Sheehan, D.; Weiller, E.; Amorin, P.; Bonora, I.; Sheehan, K.; Janavs, J.; Dunbar, C. The Mini In-ternational Neuropsychiatric Interview, (M.I.N.I.), a short diagnostic interview: Reliability and validity according to the CIDI. Eur. Psychiatry 1997, 12, 224–231. [CrossRef]
- Masiak, M.; Przychoda, J.M.I.N.I. Mini International Neuropsychiatric Interview. Polish Version 5.0.0; Katedra i Klinika Psychiatrii Akademii Medycznej: Lublin, Poland, 1998.
- Kokoszka, A.; Bryła, L. A double-blind, placebo-controlled comparison of tofisopam and diazepam in the treat-ment of generalized anxiety disorder. Int. J. Neuropsychopharmacol. 2004, 7 (Suppl. S1), S366.
- Kokoszka, A. The profile of anti-anxiety action of tofisopam in the treatment of generalized anxiety disorder. Eur. Neuropsychopharmacol. 2005, 15 (Suppl. S2), S159. [CrossRef]
gắn chuyên biệt [MV1]