Tiếp cận chẩn đoán và xử trí sớm sa sút trí tuệ
GS.TS. Lê Đức Hinh
Hội Thần kinh học Việt Nam
TÓM TẮT
Sa sút trí tuệ là một hội chứng có thể do nhiều bệnh lý khác nhau gây ra và có thể hồi phục hoặc không hồi phục được. Hội chứng lâm sàng này có đặc trưng là một tình trạng suy thoái mắc phải dai dẳng ít nhất trong ba lĩnh vực chức năng: ngôn ngữ, trí nhớ, kỹ năng thị giác -không gian, khả năng điều hành và cảm xúc. Sa sút trí tuệ thường nối tiếp sau suy giảm nhận thức nhẹ có thể phát hiện được theo tiêu chuẩn của Petersen. Phần lớn các trường hợp sa sút trí tuệ thường tiến triển (ví dụ bệnh Alzheimer) nhưng các bệnh nhân bị chấn thương sọ não, sau nhiễm khuẩn hoặc một số hội chứng đột quỵ não có thể thấy thoái giảm phần nào các rối loạn nhận thức.
Bài viết này mang đến một số thông tin trong thực hành cho các đồng nghiệp công tác tại nhiều cơ sở điều trị, nhấn mạnh tới việc thăm khám lâm sàng để phát hiện sớm và xử trí sa sút trí tuệ một cách phù hợp.
- ĐẶT VẤN ĐỀ
Hoạt động tâm trí của con người là một chức năng rất phức tạp với nhiều hợp phần như cảm giác, tri giác, chú ý, trí nhớ, trí năng, tư duy … Cơ sở vật chất của hoạt động tâm trí là não bộ với mối liên quan hữu cơ đến các chất dẫn truyền thần kinh thông qua sự cung ứng máu của tuần hoàn não.
Hoạt động tâm trí tuân theo quy luật tiến hóa và thoái hóa của cơ thể. Sự tiến hóa liên quan đến quá trình phát triển và trưởng thành còn sự thoái hóa liên quan đến quá trình lão hóa. Lão hóa ảnh hưởng đến toàn bộ cơ thể bao gồm cả hệ thần kinh, tạo điều kiện cho bệnh tật phát sinh và phát triển. Tuy nhiên lão hóa diễn ra “không đồng tốc, không đồng bộ, không đồng thì”.
Theo nguyên lý, sự lão hóa của hệ thần kinh sẽ dẫn đến những biến đổi các chức năng thần kinh và tâm trí: Phạm vi báo cáo này đề cập đến một vấn đề có tính thời sự hiện nay là sa sút trí tuệ ở người cao tuổi với trọng tâm là bệnh Alzheimer và các bệnh liên kết.
2. Tình hình sa sút trí tuệ
Năm 1997, Prince MJ dự tính thế giới có tới 18 triệu người mắc sa sút trí tuệ, phần lớn tập trung ở khu vực các nước đang phát triển.
Năm 2009, Dartigues JF ước tính có 850.000 bệnh nhân sa sút trí tuệ và hàng năm có 220.000 trường hợp mới phát hiện tại Pháp.
Ở Việt Nam, năm 2001 Viện Sức khỏe Tâm thần Quốc gia nghiên cứu ở Thái Nguyên cho biết tỷ lệ hiện mắc sa sút trí tuệ là 7,9%. Tỷ lệ đó tăng theo tuổi: nhóm tuổi 60 – 69 là 4,2%; nhóm tuổi 70 – 79 là 10,6%; trên 80 tuổi là 16,6%.
Năm 2005 – 2006, Phạm Thắng và cộng sự thấy ở Ba Vì thuộc Hà Tây (cũ), tỷ lệ hiện mắc suy giảm nhận thức nhẹ là 1,4% và sa sút trí tuệ là 4,63%.
Theo nghiên cứu đồng thuận DELPHI của Tổ chức Quốc tế về bệnh Alzheimer, năm 2001, bảy nước có nhiều bệnh nhân sa sút trí tuệ nhất là Trung Quốc (5,0 triệu), Cộng đồng Châu Âu (5,0 triệu), Hoa Kỳ (2,9 triệu), Ấn Độ (1,5 triệu); Nhật Bản (1,1 triệu), Nga (1,1 triệu), Inđônêxia (1,1 triệu). Các bệnh nhân sa sút trí tuệ sinh sống phần lớn tại các nước đang phát triển và sẽ tăng từ 60,1% năm 2001 lên 71,2% vào năm 2040. Tỷ suất gia tăng này không đồng nhất: Ở các nước phát triển sẽ tăng 100% từ 2001 đến 2040; còn ở Ấn Độ, Trung Quốc, Nam Á và Tây Thái Bình Dương sẽ tăng trên 300%.
Cũng theo nghiên cứu DELPHI, năm 2005 có tới 24,3 triệu người mắc sa sút trí tuệ và mỗi năm lại có thêm 4,6 triệu trường hợp mới. Như vậy cứ hai mươi năm số bệnh nhân lại tăng gấp đôi và tới năm 2040 sẽ có thể là 81,1 triệu.
2. Nhắc lại sinh lý bệnh
Biến đổi hệ thần kinh do lão hóa
Từ 20 đến 30 tuổi, trọng lượng não giảm 10 – 20%. Tế bào thần kinh teo, số lượng tế bào thần kinh giảm; có thể tới 50% ở vỏ não. Tuổi tăng cao làm cho não teo dần rõ rệt nhất tại trán, đỉnh, thái dương; còn các vùng phía sau teo nhẹ hơn. Thân não và tiểu não teo mức độ vừa; thể chai có thể mỏng đi 1/3 độ dầy; các hạch đáy não cũng teo.
Khối lượng não bị giảm, tế bào thần kinh ngày càng ít đi cũng như mọi tế bào thần kinh cũng có thể bị teo đi. Giảm số lượng tế bào thần kinh và biến đổi cấu trúc ở não cũng ảnh hưởng tới chuyển hóa năng lượng. Não có trọng lượng bằng 2% trọng lượng cơ thể nhưng tiêu thụ tới 20% glucose và oxy do máu cung ứng.
Cùng với giảm số lượng tế bào thần kinh là hiện tượng thoái biến các khớp thần kinh, gây ảnh hưởng quan trọng tới các chất dẫn truyền thần kinh, đặc biệt là hệ dopamin. Có ba đường dẫn truyền dopamin tác động chủ yếu tới hoạt động trí tuệ:
– Đường liềm đen – thể vân điều hòa các hoạt động vận động.
– Đường não giữa – thể vân có vai trò trong quá trình cơ bản của hành vi liên quan đến cảm xúc, khí sắc và động cơ.
– Đường não giữa – vỏ não chi phối chú ý, cảnh giới, trí nhớ, độ tập trung.
Ở người cao tuổi có thể có sự suy giảm các chất dẫn truyền thần kinh trên ba đường nói trên và như vậy sẽ ảnh hưởng tới chức năng thần kinh nói chung, chức năng nhận thức nói riêng.
Suy giảm giác quan tuổi già
Người ta nhận thấy 75% người trên 80 tuổi bị giảm khứu giác sinh lý. Giảm thị lực có thể gặp ở 10 – 20% người cao tuổi. Các bệnh lý như đục thể thủy tinh, thoái hóa điểm vàng, bệnh glôcôm khá phổ biến. Các động tác liếc mắt cũng bị hạn chế.
Vị giác nói chung và khả năng phân biệt các vị bị giảm.
Ngoài ra về thính lực, sau 65 tuổi, cứ 4 người có 1 người nghe kém.
Rối loạn hệ thực vật
Ý văn cho biết ở người cao tuổi, rối loạn tiểu tiện có thể gặp với tỷ lệ từ 5 đến 34% các trường hợp. Rối loạn đại tiện xảy ra thất thường còn rối loạn kết hợp đại tiểu tiện vào khoảng 25%.
Chu trình thức – ngủ
Nói chung, nhiều người cao tuổi ít ngủ. Giấc ngủ ban đêm hay bị gián đoạn với nhiều lần tỉnh giấc ngắn. Do đó khi thức dậy thường cảm thấy mệt mỏi, kém thoải mái. Một số người có thể ngủ bù vào ban ngày hoặc buổi trưa.
- Chức năng nhận thức
Chức năng nhận thức là các khả năng của tâm trí con người bao gồm: tri giác, nhận biết, tư duy, trí nhớ, phán đoán, đánh giá, tưởng tượng, lập kế hoạch v.v…
Ở người cao tuổi, chức năng nhận thức có thể bị nhiễu loạn, nhất là trí nhớ; tuy nhiên rối loạn trí nhớ có thể chưa được chú ý tới đúng mức và có thể bị bỏ qua về phía bản thân người cao tuổi cũng như từ người thân cận. Trí nhớ liên quan mật thiết đến trình độ học vấn, điều kiện hoạt động tư duy, tình trạng sức khỏe của từng cá nhân. Một điều đáng chú ý là 5% người cao tuổi có trí nhớ đặc biệt.
Thực tế cho thấy người cao tuổi có thể giảm chú ý, kém tập trung, thiếu nhanh nhẹn, khó ghi nhớ, hay quên, giảm khả năng và hiệu suất lao động v.v…Đó là hậu quả của quá trình lão hóa não, giảm hoạt tính của các chất dẫn truyền thần kinh. Người ta nhận thấy suy giảm trí nhớ có xu hướng tăng theo tuổi: ví dụ ở tuổi 50 – 59, tỷ lệ khoảng 39%, ở tuổi 60 – 69 là 50%, ở tuổi 70 – 79 là 63% và ở tuổi trên 80 là 82%.
Như trên đã nêu, hoạt động nhận thức bình thường của con người liên quan đến cảm giác, tri giác và trí nhớ. Cơ sở giải phẫu của trí nhớ chủ yếu là hồi hải mã và vỏ não. Quá trình trí nhớ bao gồm:
– Thu nhận thông tin: ghi nhớ.
Đây là quá trình vào mã với vai trò của vỏ não liên hợp (chủ yếu ở thùy trán) với sự phân tích và cấu trúc hóa các thông tin từ các tín hiệu giác quan.
– Củng cố thông tin: nhắc nhở.
Đây là quá trình trình củng cố thông tin tại các cấu trúc hải mã và được lưu trữ tại vỏ não.
– Nhắc nhở thông tin: phục hiện.
Đây là quá trình phục hồi lại các thông tin với vai trò của vỏ não trước trán.
Các nghiên cứu cho biết các quá trình trí nhớ có thể chịu tác động của nhiều bệnh lý khác nhau. Ví dụ rối loạn ghi nhớ có thể bị rối nhiễu do giảm chú ý, trạng thái trầm cảm, lo âu, lú lẫn, rối loạn giấc ngủ, thuốc an thần…; rối loạn củng cố thông tin có thể do tổn thương hải mã trong viêm não vùng viền, viêm não do herpes, bệnh Alzheimer…; rối loạn phục hiện khi bị rối loạn chức năng thực hiện trong bệnh cảnh sa sút trán – thái dương, sa sút dưới vỏ vùng trán, trầm cảm và cả trong lão hóa não bình thường.
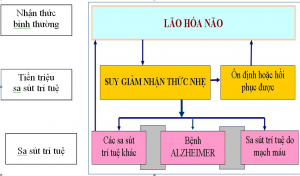
- Từ lão hóa bình thường đến sa sút trí tuệ
Ai cũng biết ở người cao tuổi có thể có một số biểu hiện như giảm chú ý, kém tập trung, khó ghi nhớ, hay quên v.v…Đó là những hậu quả của quá trình lão hóa não và có thể do suy giảm hoạt tính của các chất dẫn truyền thần kinh, nhất là của hệ dopamin như đã trình bày trên đây. Các biến đổi đó không nhất thiết liên quan đến một bệnh thần kinh và thường được coi là do sinh lý của lão hóa cùng với giảm mật độ xương, giảm khả năng dung nạp glucose, giảm tỷ lệ lọc cầu thận, v.v…Vấn đề được quan tâm là phải phân định các biến đổi sinh lý với các biển hiện bệnh lý trước các trường hợp khả nghi có rối loạn chức năng nhận thức ở người cao tuổi trong quá trình phát hiện sớm sa sút trí tuệ để có hướng xử trí phù hợp kịp thời.
Các nghiên cứu về bệnh lý sinh học và thần kinh – tâm lý cho biết sự chuyển biến từ hoạt động nhận thức bình thường sang rối loạn nhận thức thường diễn ra với tính chất nối tiếp. Mặt khác quá trình chuyển biến từ chức năng nhận thức bình thường sang hoạt động nhận thức bệnh lý (sa sút trí tuệ, bệnh cảnh Alzheimer) bao giờ cũng qua một giai đoạn trung gian với đặc điểm là “suy giảm nhận thức nhẹ” (Mild Cognitive Impairment/MCI).
Chứng “suy giảm nhận thức nhẹ” gồm nhiều thực thể lâm sàng khác nhau ví dụ như các rối loạn có bản chất chức năng (liên quan đến một nguyên nhân chuyển hóa) hoặc suy giảm trí nhớ do tổn thương các cấu trúc hải mã (như trong trường hợp bệnh Alzheimer và các bệnh liên kết). Vì vậy cần cảnh giác đối với suy giảm nhận thức nhẹ là thời kỳ trước sa sút trí tuệ.
Sơ đồ dưới đây minh họa sự tiến triển từ lão hóa bình thường đến sa sút trí tuệ (Golomb J,Kluger A, Ferris SH, 2000):
Sa sút trí tuệ
Suy giảm nhận thức nhẹ
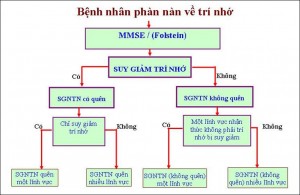
Petersen và cộng sự đã đề ra tiêu chuẩn xác định suy giảm nhận thức nhẹ như sau (2001):
– Bệnh nhân phàn nàn về rối loạn trí nhớ của bản thân và được người thân thừa nhận.
– Có suy giảm nhận thức (thường là trí nhớ) so với lứa tuổi và trình độ học vấn.
– Chức năng nhận thức chung cơ bản bình thường.
– Hoạt động trong đời sống hàng ngày được bảo tồn bình thường.
– Không bị sa sút trí tuệ.
Sơ đồ dưới đây minh họa các bước chẩn đoán suy giảm nhận thức nhẹ theo Petersen (2006).
Theo Sách Chẩn đoán và Thống kê bệnh Tâm thần, “sa sút trí tuệ là sự suy giảm trí nhớ ở một đối tượng vượt mức dự kiến so với lứa tuổi của đối tượng đó và ít nhất có thêm rối loạn một lĩnh vực nhận thức khác như chú ý, ngôn ngữ, kỹ năng thị giác – không gian hoặc giải quyết vấn đề. Ngoài ra không kèm theo rối loạn ý thức như mê sảng hoặc lú lẫn”.
Như vậy, đặc điểm của sa sút trí tuệ ở một bệnh nhân được thể hiện là:
– Sự suy giảm nhiều chức năng cao cấp của vỏ não như: trí nhớ, định hướng, tư duy hiểu biết, tính toán, khả năng rèn tập, ngôn ngữ, phán đoán, chức năng thực hiện, thị giác – không gian.
– Thường có kèm theo hoặc trước đó có suy giảm kiểm soát cảm xúc, ứng xử xã hội, động cơ hành động.
– Không bị rối loạn ý thức.
– Có thể xảy ra trong bệnh Alzheimer, tai biến mạch não và các bệnh khác ảnh hưởng tới não.
5. Nguyên nhân và một số bệnh cảnh gây ra sa sút trí tuệ
Sa sút trí tuệ là tình trạng bệnh lý phổ biến với tỷ lệ khoảng 10% ở người trên 65 tuổi và có thể tới 50% ở người trên 85 tuổi. Trong các bệnh cảnh lâm sàng khác nhau, người ta thường đặc biệt chú trọng tới bệnh Alzheimer. Hiện nay bệnh Alzheimer được coi là một bệnh sa sút quên tiến triển với hai giai đoạn tiếp nối nhau, giai đoạn đầu trước sa sút có đặc điểm là quên kiều hải mã tiến triển, đôi khi kết hợp với các dấu hiệu rối loạn chức năng thực hiện; và giai đoạn sa sút tiến triển tương ứng với các tổn thương lan tỏa tại các diện liên hợp của vỏ não mới xâm phạm vào các lĩnh vực nhận thức khác (ngôn ngữ, sử dụng thực hành động tác, nhận biết) cùng sự xuất hiện các rối loạn tác phong tâm lý làm cho bệnh nhân mất dần khả năng tự chủ.
Một số nguyên nhân chủ yếu
– Ở vỏ não: Cần chú ý tới bệnh Alzheimer và thoái hóa trán – thái dương.
Nhóm tổn thương trán – thái dương gồm: bệnh Pick, sa sút trán – thái dương, thất ngôn tiến triển, sa sút trí tuệ ngữ nghĩa, do rượu.
– Ở dưới vỏ não: Bao gồm sa sút trí tuệ do nhồi máu não nhiều ổ, bệnh Parkinson, liệt trên nhân tiến triển, bệnh Huntington, tràn dịch não áp lực bình thường, sa sút trí tuệ liên quan AIDS.
– Ở vỏ não và dưới vỏ não: Có thể kể ra sa sút trí tuệ do mạch máu, sa sút trí tuệ thể Lewy, thoái hóa vỏ – nhân đáy.
– Toàn thể: Đặc biệt là bệnh do prion bao gồm cả bệnh Creutzfeldt- Jakob.
– Các nguyên nhân khác: Hai nhóm lớn là rối loạn chuyển hóa – nhiễm độc (bao gồm thiếu năng giáp, thiếu hụt vitamin B12, do thuốc hoặc kim loại) và nhiễm khuẩn (bao gồm giang mai thần kinh).
Trong các nguyên nhân nêu trên, một số trường hợp có thể điều trị được như: thiếu hụt vitamin B12, acid folic; cường giáp, suy giáp, cường cận giáp, suy cận giáp, hội chứng Cushing, bệnh Addison; phức hợp sa sút trí tuệ – AIDS, giang mai; do thuốc hoặc kim loại nặng; máu tụ dưới màng cứng, tràn dịch não áp lực bình thường; trầm cảm (sa sút giả dạng).
Theo Cummings JL và Trimble MR (2002), ở Châu Âu tần suất sa sút trí tuệ đã được xác định ở bệnh nhân ngoại trú như sau:
– Bệnh Alzheimer chiếm 60 – 70%; sa sút trí tuệ do mạch máu là 10 – 30%, sa sút trí tuệ thể Lewy là 10 – 25%, trầm cảm chiếm 5 – 15%, sa sút trí tuệ trán – thái dương là 5 – 10%.
– Sa sút trí tuệ liên quan rượu, rối loạn chuyển hóa, rối loạn do ngộ độc có tỷ lệ 1 – 10% mỗi nhóm.
– Tràn dịch não, chiếm tỷ lệ 1 – 5%.
– Tổn thương não thiếu oxy, nhiễm khuẩn hệ thần kinh trung ương, u não, chấn thương não, máu tụ dưới màng cứng, mỗi nhóm chiếm 1 – 2%.
– Các nguyên nhân khác có tỷ lệ 10 – 20%.
Phân biệt sa sút trí tuệ vỏ não với dưới vỏ
Cần xem xét tốc độ tâm lý – vận động, ngôn ngữ, trí nhớ, chức năng thực hiện, hệ vận động và biểu hiện trầm cảm trong khi kiểm tra thăm khám bệnh nhân. Điển hình của sa sút trí tuệ vỏ não là bệnh Alzheimer, còn bệnh cảnh sa sút trí tuệ dưới vỏ có thể gặp trong bệnh Huntington, bệnh não do HIV, trạng thái ổ khuyết não, v.v…
Trong thực hành, cần đặc biệt quan tâm tới bệnh Alzheimer, sa sút trí tuệ do mạch máu và sa sút trí tuệ thể Lewy.
Bệnh Alzheimer
Đây là nguyên nhân phổ biến nhất của sa sút trí tuệ. Bệnh thường gặp ở người trên 60 tuổi, xuất hiện tản phát ở người dưới 50 tuổi và trong gia đình ở người dưới 60 tuổi. Đặc điểm là bao giờ bệnh nhân cũng bị mất trí nhớ tiến triển chậm còn các lĩnh vực nhận thức khác cũng bị suy giảm sau nhiều năm. Sau khi bị mất trí nhớ, bệnh nhân cũng có thể bị rối loạn ngôn ngữ, thị giác – không gian và chức năng thực hiện.
Các tiêu chuẩn chẩn đoán bệnh Alzheimer bao gồm (DSM-IV, 1994);
– Khiếm khuyết trí nhớ (tiếp thu hoặc nhắc nhở).
Có một hoặc nhiều hơn: Mất ngôn ngữ (aphasia)/ mất sử dụng (động tác thực tế) (apraxia)/ mất nhận biết (agnosia)/ rối loạn chức năng thực hiện (lập kế hoạch, tổ chức, lập trình, trừu tượng hóa).
– Suy giảm nhận thức ở mức đủ nặng ảnh hưởng tới hoạt động xã hội hoặc nghiệp vụ và thể hiện có biến đổi so với trước.
– Diễn biến lâm sàng có khởi phát từng bước và suy thoái tiến triển.
– Không do mê sảng.
– Không giải thích được do hệ thần kinh trung ương, ví dụ tai biến mạch não, bệnh Parkinson.
Sa sút trí tuệ do mạch máu
Sa sút trí tuệ ở đây là hậu quả của bệnh mạch máu não đối với hoạt động nhận thức. Bệnh thường khởi phát đột ngột và tiến triển từng bước. Mức độ khiếm khuyết nhận thức phụ thuộc vào vị trí não bị tổn thương.
Sa sút trí tuệ thể Lewy
Bệnh cảnh lâm sàng giống bệnh Alzheimer nhưng thường có đặc điểm là triệu chứng Parkinson xuất hiện sớm và nổi bật hơn; chức năng nhận thức dao động, có ảo thị và có xu hướng tiến triển nhanh hơn.
Các triệu chứng nhận thức khởi phát liên quan với vận động chậm chạp dưới một năm. Đặc biệt bệnh nhân thường nhạy cảm với tác động ngoại tháp của các thuốc điều trị loạn thần.
Sa sút trí tuệ trán – thái dương
Bệnh này thường xảy ra ở độ tuổi 50 – 60. Ở giai đoạn sớm, bệnh nhân có biến đổi nhân cách, suy thoái kỹ năng xã hội, cảm xúc kém nhạy và có rối loạn ngôn ngữ. Khi bệnh tiến triển, các triệu chứng khác của sa sút xuất hiện tiếp theo rối loạn trí nhớ. Cần chú ý là bệnh thường tiến triển nặng và có xu hướng nhanh hơn bệnh Alzheimer.
Sa sút trí tuệ với bệnh Parkinson
Y văn cho biết khoảng 3/4 bệnh nhân cao tuổi mắc bệnh Parkinson sẽ bị sa sút trí tuệ sau mười năm. Đặc điểm gồm nhận thức và vận động chậm chạp, suy giảm trí nhớ và chức năng thực hiện.
Thời gian khởi đầu của các triệu chứng nhận thức liên quan đến triệu chứng vận động vào khoảng trên một năm.
6. Tiếp cận bệnh nhân
Thăm khám lâm sàng
– Hỏi bệnh: Cần kết hợp hỏi và nghe bệnh nhân trả lời, hỏi bệnh nhân và cả người nhà bệnh nhân. Cần chú ý các dấu hiệu báo động và các yếu tố nguy cơ.
– Khám thần kinh: Bao giờ cũng phải khám một cách hệ thống. Cần chú ý trương lực cơ, các động tác, sự điều phối, các phản xạ, vận động nhãn cầu và thị trường, thính lực. Trong đánh giá chức năng tâm trí cơ bản phải xem tri giác, chú ý, trí nhớ, cảm xúc, tư duy, ngôn ngữ, hành vi, phán đoán của bệnh nhân.
– Khám toàn thể: Chú ý tới các cơ quan, hệ thống.
– Kiểm tra ngắn trạng thái tâm trí: (Mini-Mental State Examination/ MMSE). Đây là trắc nghiệm đã được Folstein và cộng sự đề xướng và hiện rất thông dụng trong lâm sàng, đặc biệt để phát hiện sớm các trạng thái suy giảm nhận thức nhẹ và các trạng thái sa sút trí tuệ.
Trắc nghiệm gồm 20 câu hỏi và mỗi câu trả lời đúng được cho 1 điểm. Nếu đạt trên 24 điểm là bình thường; dưới 17 điểm có thể bị suy giảm nhận thức nhẹ và dưới 13 điểm có thể là sa sút trí tuệ.
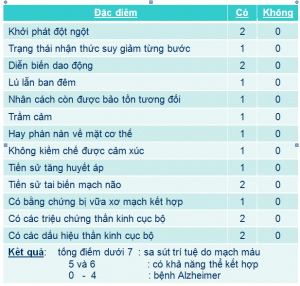
– Thang điểm đánh giá thiếu máu não Hachinski
Tình trạng bệnh nhân được đánh giá qua 13 đặc điểm lâm sàng. Nếu tổng điểm dưới 7 thường là sa sút trí tuệ do mạch máu; nếu đạt từ 0 đến 4 điểm có khả năng là bệnh Alzheimer.
Cận lâm sàng
– Cần làm các xét nghiệm cơ bản thường quy về huyết học (công thức máu; tốc độ máu láng…), sinh hóa (máu, nước tiểu), vi sinh y học (chú ý phản ứng viêm gan, giang mai, HIV…). Cần chú ý tới nồng độ vitamin B12, chức năng tuyến giáp, nồng độ một số thuốc trong cơ thể.
– Thăm dò chức năng: ghi điện tim, ghi điện não…
– Hình ảnh học: Siêu âm Doppler, siêu âm xuyên sọ, chụp X quang quy ước ngực, chụp cắt lớp vi tính, chụp cộng hưởng từ, chụp mạch máu não (CLVT, CHT, số hóa xóa nền), chụp CLVT phát điện tử dương (PET), chụp CLVT phát photon đơn (SPECT).
– Xét nghiệm dịch não – tủy.
Xét nghiệm dấu ấn sinh học
Xét nghiệm dịch não – tủy và huyết thanh, đo nồng độ beta – amyloid 1 – 40 và beta – amyloid 1 – 42, Lejla K và cs (2010) thấy:
Nồng độ beta – amyloid 1 – 42 giảm thấp ngay từ giai đoạn tiền lâm sàng không phụ thuộc tuổi, giới, thời gian mắc bệnh.
Tỷ lệ beta – amyloid 1-42/beta – amyloid 1 – 40 giảm không phụ thuộc vào tuổi và giới.
Trần Viết Lực (2011), nghiên cứu 81 bệnh nhân Alzheimer và 81 bệnh nhân chứng nhận thấy nồng độ beta – amyloid giảm dần theo sự tiến triển của bệnh; beta – amyloid 1 – 42 giảm rõ và nhanh hơn; chỉ số beta – amyloid 1 – 42/ beta – amyloid 1 – 40 giảm dần khi bệnh nặng.
7. Xử trí sớm suy giảm trí nhớ / sa sút trí tuệ
Hiện nay vẫn chưa có khuyến cáo hoặc đồng thuận nào về xử trí sớm sa sút trí tuệ. Tuy nhiên qua theo rõi lâm sàng, căn cứ vào các nghiên cứu sinh học về chức năng nhận thức và quá trình lão hóa ở người cao tuổi, có thể đề xuất một số ván đề dưới đây.
Xử trí các yếu tố nguy cơ
Người ta nhận thấy ba phần tư số người 80 tuổi có ít nhất một bệnh mạn tính. Những trường hợp tử vong ở tuổi này trung bình thấy mắc khoảng sáu bệnh đồng diễn (Serdaru M, 1992). Như vậy, ngoài các biến đổi của hệ thần kinh, về mặt nội khoa cần quan tâm giải quyết các chứng bệnh như tăng huyết áp, đái tháo đường, rối loạn lipid máu, thoái hóa xương khớp, viêm phế quản mạn tính, giảm tưới máu não mạn tính, v.v…Cần đặc biệt chú ý tới suy giảm nhận thức do mạch máu. ( vascular cognitive impairment).
Liệu pháp dinh dưỡng và nội tiết
Trong các giả thuyết sinh lý bệnh về dinh dưỡng liên quan đến sa sút trí tuệ, người ta chú ý đến tác dụng của các acid béo và kích lực oxy – hóa trong quá trình lão hóa não. Não có nhạy cảm đặc biệt đối với kích lực oxy – hóa vì trong thành phần cấu tạo của não có các acid béo đa phần không bão hòa chuỗi dài rất nhạy cảm với peroxy – hóa nhất là DHA, omega – 3. Trong bệnh Alzheimer, protein dạng bột có thể trực tiếp dẫn tới sự gia tăng sản sinh các gốc tự do và gia tăng peroxy – hóa lipid. Các acid béo đa phần không bão hòa omega – 3 và các chất chống oxy – hóa sẽ có tác động hiệp đồng. Các chất acid béo đa phần không bão hòa, ngoài vai trò là thành phần trong cấu tạo và độ lỏng của màng các tế bào thần kinh và các đặc tính của mạch máu còn tác động vào diễn biến của quá trình viêm ở não và các gien liên quan đến độ dẻo hoạt (plasticity) của não. Các thử nghiệm bổ sung vitamin E cho thấy có hiệu quả thuận lợi đối với bệnh nhân Alzheimer. Các nghiên cứu dịch tễ học cũng đã chứng minh vai trò bảo vệ chống nguy cơ sa sút trí tuệ hoặc suy giảm nhận thức khi cho bệnh nhân sử dụng loại cá béo (có nhiều DHA) hoặc các acid béo đa phần không bão hòa omega – 3 (Barberger – Gateau P, 2005).
Trong dự phòng tiên phát hoặc thứ phát, y văn còn đề cập tới liệu pháp nội tiết với tác dụng dưỡng thần kinh của các estrogen, làm giảm sự tích tụ của các peptid beta dạng bột, tác động trên dẫn truyền thần kinh, bảo vệ chống kích lực oxy – hóa. Tuy nhiên chưa có sự nhất trí về chỉ định đối với liệu pháp này (Berr C, 2005).
Liệu pháp dược lý
Nhiều loại thuốc có khả năng tác động đến các triệu chứng khác nhau trong giai đoạn đầu của suy giảm nhận thức nhẹ.
– Thế hệ thứ nhất: Các chất có ảnh hưởng toàn thể bao gồm:
Thuốc điều hòa tuần hoàn não.
Thuốc kích thích tâm trí.
Thuốc hưng khí, kích thích nhận thức.
Thuốc chống oxy hóa.
– Thế hệ thứ hai: Các chất đặc hiệu đối với dẫn truyền thần kinh như:
Thuốc ức chế men cholinesterase.
Thuốc chủ vận nicotin.
Thuốc chủ vận dopamin.
Thuốc chủ vận kênh Natri.
Thuốc điều biến các thụ thể AMPA.
– Thế hệ thứ ba: Các chất nhằm vào sinh lý bệnh như:
Các yếu tố dưỡng thần kinh.
Các chất ức chế ubiquitin – hóa.
Các chất ức chế men secretase.
Gây miễn dịch kháng A – beta.
Dưới đây sẽ nhấn mạnh tới vai trò của các thuốc điều hòa tuần hoàn não. Đó là những chất có thể tác động tới các mạch máu, tăng khẩu kính của các động mạch nhỏ, dẫn tới tăng cường cung lượng tuần hoàn, góp phần cải thiện quá trình oxy – hóa ở các mô. Đặc tính của các thuốc chống co mạch là có khả năng làm giảm độ nhớt của máu, có thể tăng khả năng biến dạng của hồng cầu, kích thích khả năng tiêu sợi huyệt nội sinh của huyết tương, làm giảm độ kết dính và ngưng tập tiểu cầu.
Một số thuốc tác động thụ thể ở động mạch não như hoạt hóa thụ thể adrenalin beta (Isoxsuprin, Bemethan, Nylidrin) hoặc chẹn thụ thể alpha (Hydergin, Dihydroergotamin, Raubasin, Tolazoline, Mexisylite, Ifenprodil). Một số khác có tác động hướng cơ như Papaverin, Khelline (tác động không đặc hiệu, ảnh hưởng tới tất cả hệ cơ trơn) hoặc các dẫn xuất nicotinic, Naftidrofuryl, Piribedil, Vincamin, Pentoxiphyllin (tác động chủ yếu tới thành động mạch).
Trong thực hành lâm sàng, có thể cân nhắc sử dụng các thuốc như: Cinnarizin, Vincamin, Ginkgo biloba, Piracetam, Naftidrofuryl, Pentoxiphylline, Hydergine, Nicergolin, Buflomedil, Flunarizin, Citicholin, Raubasin, Nimodipin, Cerebrolysin, v.v…
8. Điều chỉnh phong cách sinh hoạt
Cần chú ý tới các yếu tố như:
– Học vấn: Có sự khác biệt đáng kể giữa chức năng não của người trưởng thành có hoạt động trí óc và ít hoạt động trí óc.
– Tập luyện: Nên duy trì đi bộ (nhanh) 30 – 45 phút ít nhất ba lần mỗi tuần.
– Nghỉ ngơi: Mỗi đêm ngủ đều đặn khoảng 8 giờ.
– Tâm lý: Khi có kích lực (stress), cơ thể con người tiết ra cortizon; lượng nhỏ cortizon cải thiện trí nhớ còn lượng lớn sẽ xói mỏn hoạt động của tế bào thần kinh ở hải mã.
Ngoài ra cần quan tâm tới 10 dấu hiệu cảnh báo bệnh Alzheimer (theo Hiệp hội bệnh Alzheimer Hoa Kỳ).
– Mất trí nhớ ảnh hưởng tới kỹ năng nghiệp vụ.
– Khó thực hiện công việc trong gia đình.
– Khó khăn trong giao tiếp ngôn ngữ.
– Sai lạc định hướng thời gian và vị trí.
– Suy giảm phán đoán.
– Khó khăn trong suy nghĩ trừu tượng.
– Để đồ vật không đúng chỗ.
– Có biến đổi khí sắc hoặc ứng xử.
– Nhân cách biến đổi.
– Mất năng lực chủ động.
II. KẾT LUẬN
Theo điều tra dân số năm 2009, nước ta đã có 85.789.573 người, đứng hàng thứ 13 dân số trên thế giới. Hiện nay tỷ lệ người trên 60 tuổi đã chiếm xấp xỉ 10% dân số.
Đặc điểm đa bệnh lý thường gặp ở người cao tuổi. Như vậy cùng với các bệnh thường gặp như tăng huyết áp, tai biến mạch não, đái tháo đường, v.v… vấn đề rối loạn nhận thức cần được chú trọng trước mắt và lâu dài, đặc biệt là sa sút trí tuệ với bệnh cảnh Alzheimer.
Trong dự phòng, người thuốc men cần quan tâm tới nhiều biện pháp điều chỉnh phong cách sinh hoạt và các biện pháp tâm lý – xã hội để bảo vệ sức khỏe của con người và nâng cao chất lượng cuộc sống của mọi bệnh nhân.