Tác dụng điều trị thoát vị đĩa đệm cột sống thắt lưng của liệu pháp tiêm methylprednisolon ngoài màng cứng: Kết quả theo dõi dọc 104 bệnh nhân
Tác dụng điều trị thoát vị đĩa đệm cột sống thắt lưng của liệu pháp tiêm methylprednisolon ngoài màng cứng: Kết quả theo dõi dọc 104 bệnh nhân
GS.TS. Nguyễn Văn Chương; BS. Nguyễn Thúy Linh
BS. Nguyễn Việt Trung; BS. Lê Linh Hương
Hội Chống đau Hà Nội
ĐẶT VẤN ĐỀ
Thoát vị đĩa đệm (TVĐĐ) cột sống thắt lưng (CSTL) là bệnh tương đối hay gặp trong đời sống và trong thực hành lâm sàng. Theo nghiên cứu cộng đồng 2015 của Hội Chống đau Hà Nội, trong số 12.136 người được điều tra ở 48/63 tỉnh/thành phố cả nước tỷ lệ người đau thắt lưng có hội chứng rễ thần kinh là 27,75% [1]. Một thống kê khác về mặt bệnh nội trú trong 10 năm (2004-2013) tại Bộ môn – Khoa Thần kinh Bệnh viện Quân y 103 cho thấy tỷ lệ bệnh nhân (BN) điều trị nội trú do TVĐĐ CSTL rất cao (chiếm tới 26,94%), trong đó độ tuổi 20-59 chiếm 87,8% [3]. Đây là lứa tuổi lao động sáng tạo. Điều đó cho thấy ý nghĩa kinh tế – xã hội quan trọng của mặt bệnh này trong cuộc sống [2].
Vấn đề chẩn đoán TVĐĐ CSTL hiện nay tương đối thuận lợi, nhưng việc điều trị bệnh vẫn còn là vấn đề lớn, có nhiều phương pháp điều trị nhưng chỉ định điều trị của từng phương pháp còn chưa thống nhất, hơn nữa còn nhiều bệnh nhân bị tàn tật do TVĐĐ CSTL. Tuy các nghiên cứu độc lập trong nước cho thấy tỷ lệ đạt mục tiêu điều trị bảo tồn (bệnh giảm ≥50%) tương đối khả quan (từ 71,1% đến 90,72%), tuy nhiên tỷ lệ BN bị bệnh cản trở sinh hoạt và lao động xã hội của BN vẫn còn ở mức 9,28-28,9% [2]. Về phương diện điều trị phẫu thuật, các nhà khoa học Trường đại học Y Yonsei, Hàn Quốc (2016) đã nghiên cứu trên 376 BN ở 17 bệnh viện và đi đến kết luận; có cải thiện lâm sàng theo 5 tiêu chí (khả năng vận động; tự chăm sóc; hoạt động hàng ngày; đau; lo âu/trầm cảm) ở 266 BN (70,74%) và 110 BN (29,26%) không thay đổi hoặc tăng nặng [3]. Tỷ lệ BN có Hc mổ thắt lưng không thành công tùy từng tác giả có thể từ 10-46% (thông báo của James R. Daniell và Orso L. Osti trên tạp chí Asian Spine 2018 Apr.) [4],[5] và tỷ lệ biến chứng khoảng 10%.
Các tác giả Việt Nam cũng như thế giới thống nhất rằng có tới 85% BN TVĐĐ CSTL có thể điều trị khỏi bằng phương pháp bảo tồn, trong đó liệu pháp tiêm ngoài màng cứng có vai trò rất quan trọng. Cho tới nay các tác giả thường dùng hỗn hợp thuốc methylprednisolon acetat với thuốc gây tê cục bộ trong liệu pháp tiêm ngoài màng cứng [6];[7];[8].
Đã từ lâu và cho tới nay ở Việt Nam methylprednisolon thường được sử dụng tương đối rộng rãi để tiêm ngoài màng cứng đường liên gai trong điều trị TVĐĐ CSTL [8],[9],[11]. Tuy nhiên các tác giả thường chỉ nghiên cứu tác dụng gần (short term effect), chưa có các báo cáo theo dõi dọc. Vì vậy chúng tôi nghiên cứu đề tài này nhằm mục tiêu nhận xét tác dụng xa (long-term effect) của liệu pháp tiêm ngoài màng cứng trong điều trị TVĐĐ CSTL.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu:
– Số lương BN: 186BN đã được điều trị TVĐĐ CSTL trong 3 năm 2015, 2016, 2017 được đưa vào danh sách theo dõi dọc. Tuy nhiên số lượng các BN đã liên lạc được và có đầy đủ dữ liệu để tổng kết để xử lý chỉ là 104 người.
– Tiêu chuẩn chọn BN:
+ Tuổi từ 18 trở lên
+ Lâm sàng: BN có đủ ≥ 4/6 triệu chứng trong Bảng tiêu chuẩn chẩn đoán của Saporta cải biên.
+ Cận lâm sàng: có hình ảnh TVĐĐ trên MRI CSTL.
+ Sự phù hợp lâm sàng-cận lâm sàng: Biểu hiện lâm sàng tổn thương rễ thần kinh phù hợp với định khu tổn thương trên MRI
– Tiêu chuẩn loại trừ; khi BN có các biểu hiện kết hợp sau:
+ Đã phẫu thuật CSTL
+ Có tiền sử chấn thương cột sống, tủy sống nặng nề, còn mang dụng cụ kết xương
+ BN có bệnh lý nội khoa nặng nề
+ Dị ứng, phản ứng với thuốc gây tê cục bộ hoặc methylprednisolon.
– BN đã được điều trị bằng phác đồ: tiêm ngoài màng cứng CSTL, phong bế dây; rễ thần kinh; NSAIDs, dãn cơ; vitamin 3B trong 2 tuần x 2 đợt.
Phương pháp nghiên cứu:
– Thiết kế nghiên cứu: tiến cứu, mở, mô tả, không đối chứng.
– Phương pháp tiến hành: phỏng vấn qua điện thoại (số điện thoại do BN cung cấp trong giai đoạn điều trị).
– Các chỉ tiêu nghiên cứu và tiêu chí phỏng vấn:
+ Các yếu tố nhân chủng học như tuổi, giới…
+ Đánh giá tình trạng lâm sàng trước và sau điều trị bằng 2 cách
1) Bệnh nhân tự đánh giá tình trạng bệnh Theo cách khái quát
Có 3 câu hỏi chung:
• Đã khám qua bao nhiêu bệnh viện tới khi được điều trị tại cơ sở?
• Theo ông (bà) kết quả điều trị tại thời điểm hiện tại đạt mức nào: Rất tốt (giảm >80); Tốt (giảm >65-80%); Trung bình (giảm >50-65); Kém (25-50%); Tồi tệ (giảm<25%).
• Đã được chỉ định mổ hay chưa?
2) Bệnh nhân tự đánh giá tình trạng bệnh theo Thangđiểm Owestry:
• Cách tính điểm Owestry: có 10 tiêu chí được chấm điểm. Với mỗi tiêu chí cho điểm tăng dần từ 0 đến 5 điểm, điểm số tối đa là 50 điểm.
Điểm thực tế: là tổng điểm của các tiêu chí được chọn.
Điểm lý thuyết = Số điểm tối đa của mỗi tiêu chí* Số tiêu chí được chọn
Điểm Owestry (%) = (Điểm thực tế/Điểm lý thuyết)* 100% [31].
• Cách đánh giá kết quả theo Owestry:
Độ 1 (0% – 20%): mức độ nhẹ, bệnh nhân có thể hoạt động bình thường, chưa có chỉ định can thiệp điều trị, phải được tư vấn về chế độ mang vác, làm việc, thể dục thể thao.
Độ 2 (21% – 40%): mức độ trung bình, bệnh nhân bắt đầu có đau và hạn chế trong một số hoạt động (mang vác, đứng, ngồi). Sinh hoạt tình dục, tự chăm sóc bản thân, ngủ nghỉ chưa bị ảnh hưởng. Giai đoạn này vẫn có thể điều tri bảo tồn.
Độ 3 (41% – 60%): mức độ nặng, đau là triệu chứng chính, các hoạt động sinh hoạt hàng ngày cũng bắt đầu bị ảnh hưởng. Giai đoạn này cần có kế hoạch điều trị cụ thể.
Độ 4 (61% – 80%): mức độ tàn phế, đau ảnh hưởng đến cả hoạt động, tâm lý, đời sống… của bệnh nhân. Giai đoạn này cần phải điều trị tích cực.
Độ 5 (81% – 100%): các triệu chứng đều ở mức tồi tệ, bệnh nhân chỉ sinh hoạt trên giường bệnh.
– Xử lý số liệu: tính tỷ lệ %, trung bình cộng, so sánh trước và sau điều trị.
KẾT QUẢ NGHIÊN CỨU
Đặc điểm chung của nhóm đối tượng nghiên cứu
Bảng 1. Phân bố BN theo tuổi
| Tuổi | <20 | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | ≥70 | Cộng |
| BN | 0 | 5 | 22 | 30 | 28 | 17 | 2 | 104 |
| Tỷ lệ % | 0 | 4,8 | 21,15 | 28,85 | 26,92 | 16,35 | 1,92 | 100 |
– Tuổi trung bình: 48,46 ± 14,2, trẻ nhất 20, cao tuổi nhất 77.
– Tuổi trong thập niên 40-49 chiếm tỷ lệ BN cao nhất (28,85%); sau đó là 50-59 (26.92%).
– Tỷ lệ BN trong độ tuổi lao động (20-59): chiếm hầu hết số BN nghiên cứu (81,73%).
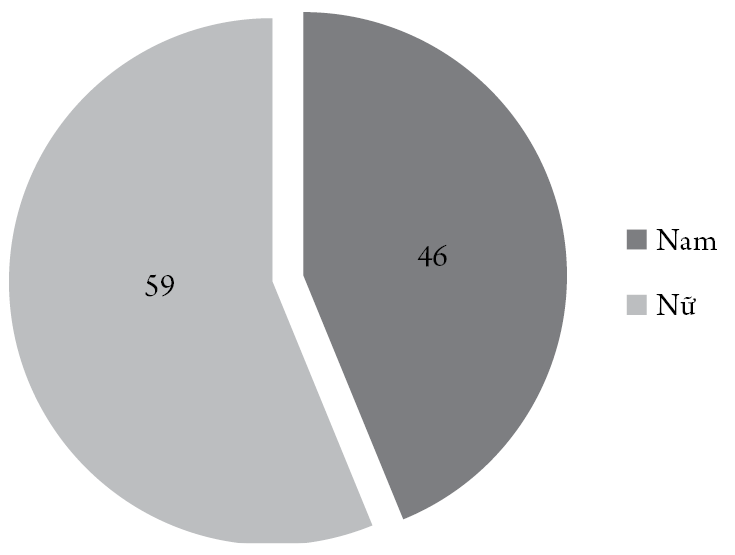
Biểu đồ 1. Phân bố BN theo giới
Tỷ lệ BN nam/nữ=0,78/1
Bảng 2. Phân bố BN theo thời gian mắc bệnh
| Thời gian | <1 tháng | 1-6 tháng | 7-12 tháng | 2 năm | 3 năm | 4 năm | ≥5 năm | Cộng |
| BN (n) | 6 | 11 | 19 | 23 | 30 | 10 | 5 | 104 |
| Tỷ lệ % | 5,77 | 10,58 | 18,27 | 22,12 | 28,85 | 9,62 | 4,81 | 100 |
Thời gian mắc bệnh trung bình 26,57 tháng (ngắn nhất 12 ngày, dài nhất 7,5 năm).
Bảng 3. Số bệnh viện BN đã khám và điều trị qua
| Số bệnh viện | 0 | 1 | 2 | 3 | 4 | ≥5 | Cộng |
| BN | 7 | 38 | 27 | 19 | 7 | 6 | 104 |
| Tỷ lệ % | 6,73 | 36,54 | 25,96 | 18,27 | 6,73 | 5,77 | 100 |
– Trung bình số bệnh viện BN đã khám trước đây là 2,20 bệnh viện.
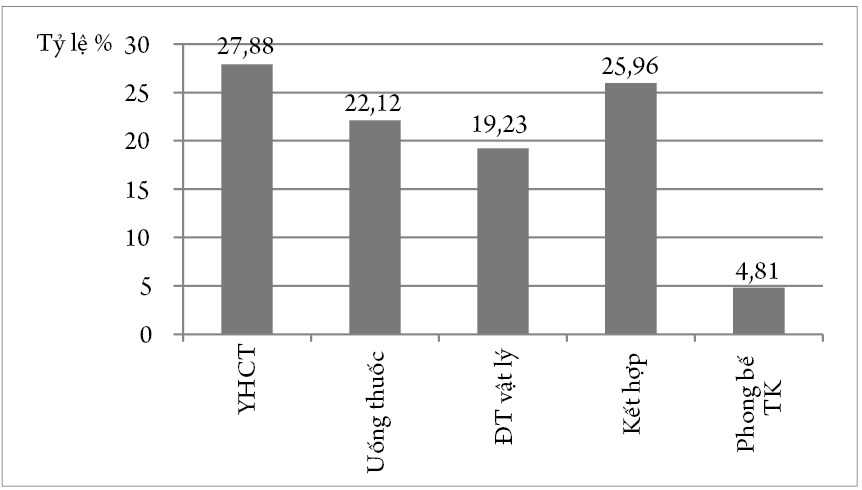
Biểu đồ 2. Các phương pháp điều trị đã được chỉ định
– Số BN từng được khuyên điều trị phẫu thuật quá cao: 50%
– Tất cả BN đều đã có vận dụng các phương pháp điều trị khác nhau trước khi được điều trị chuyên gia.
– Tỷ lệ điều trị ban đầu bằng YHCT cao nhất (27,88%).
Bảng 4. Thời gian theo dõi dọc sau điều trị
| Thời gian theo dõi | 2 năm | 3 năm | 4 năm | Cộng |
| BN (n) | 40 | 27 | 37 | 104 |
| Tỷ lệ | 38,46 | 25,96 | 35,58 | 100 |
Tỷ lệ các BN được theo dõi dọc: cao nhất là 2 năm (38,46%) tương đương số BN được theo dõi 4 năm (p<0,05) và cao hơn có ý nghĩa với số BN được theo dõi 3 năm (p<0,05)
Bảng 5. Bệnh nhân tự đánh giá tình trạng bệnh theo cách khái quát
| Mức độ đau | Rất tốt | Tốt | Trung bình | Kém | Tồi tệ | Cộng | |||||||||||
| Trước điều trị
n (%) |
0(0) | 6 (5/77) | 34 (32,69) | 50 (48,08) | 14 (13,46) | 104
(100) |
|||||||||||
| Sau điều trị
n (%) |
Chung | 17 (16,35) | 26 (25,0) | 28 (26,92) | 19 (18,27) | 14 (13,46) | 104
(100) |
||||||||||
| Theo số năm theo dõi | Số năm theo dõi | ||||||||||||||||
| 2 | 3 | 4 | 2 | 3 | 4 | 2 | 3 | 4 | 2 | 3 | 4 | 2 | 3 | 4 | |||
| 14
(10,0) |
0
(0) |
3
(2,88) |
9
(0,87) |
0
(0) |
17
(16,35) |
9
(0,87) |
4
(3,85) |
15
(14,42) |
1
(0,96) |
16
(15,38) |
2
(1,92) |
7
(6,73) |
7
(6,73) |
0
(0) |
|||
– Tỷ lệ BN đạt kết quả điều trị Rất tốt+ Tốt+Trung bình là sau điều trị là 68,27%, Số BN có tình trạng lâm sàng tồi tệ trước và sau điều trị như nhau (10,0%).
Bảng 6. Bệnh nhân tự đánh giá tình trạng bệnh theo Thang điểm Owestry
| Mức độ đau | Độ 1 | Độ 2 | Độ 3 | Độ 4 | Độ 5 | Cộng | |||||||||||
| Trước điều trị
n (%) |
0 (0) | 0 (0) | 22 (24,18) | 48 (52,75) | 21 (23,08) | 91
(100) |
|||||||||||
| Sau
điều trị n (%)
|
Chung | 41 (45,05) | 29 (31,87) | 19 (20,88) | 2 (2,2) | 0 (0) | 91
(100) |
||||||||||
| Theo số năm theo dõi | Số năm theo dõi | ||||||||||||||||
| 2 | 3 | 4 | 2 | 3 | 4 | 2 | 3 | 4 | 2 | 3 | 4 | 2 | 3 | 4 | |||
| 17
(18,68) |
21
(23,08) |
3
(3,3) |
7
(7,69) |
5
(5,49) |
17
(18,68) |
3
(5,49) |
1
(1,1) |
15
(16,48) |
0
(0) |
0
(0) |
2
(2,2,) |
0
(0) |
0
(0) |
0
(0) |
|||
– Số BN có tình trạng lâm sàng nhẹ và trung bình (Độ 1+ Độ 2) sau điều trị là 71,12%.
– Không còn BN có tình trạng lâm sàng tồi tệ cả trước và sau điều trị.
Bảng 7. BN tự đánh giá kết quả điều trị theo 2 cách
| Đánh giá Theo cách khái quát | Kết quả cụ thể | Rất tốt | Tốt | Trung bình | Kém | Tồi tệ |
| 16,35 | 25,0 | 26,92 | 18,27 | 13,46 | ||
| Đạt mục tiêu điều trị | Đạt | Không đạt | ||||
| 68,27 | 31,73 | |||||
| Đánh giá theo Thang điểm Owestry | Kết quả cụ thể | Nhẹ | Vừa | Nặng | Tàn tật | Tồi tệ |
| 45,05 | 31,87 | 20,88 | 2,2 | 0 | ||
| Đạt mục tiêu điều trị | Đạt | Không đạt | ||||
| 76,92 | 23,08 | |||||
– Số BN có kết quả điều trị đạt mục tiêu điều trị của 2 cách đánh giá khác biệt có ý nghĩa thống kê (p<0,05).
Tác dụng không mong muốn: không gặp trong giai đoạn nghiên cứu.
BÀN LUẬN
Đặc điểm chung của nhóm đối tượng nghiên cứu
Để có BN nghiên cứu chúng tôi đã chọn 1 danh sách điều tra gồm 186 người đã được điều trị TVĐĐ CSTL trong 3 năm 2015,2016,2017. Tuy nhiên số lượng các BN đã liên lạc được và có đầy đủ dữ liệu để tổng kết để xử lý chỉ là 104 người. Chúng tôi phân tích số liệu của 104 BN này.
– Các đối tượng nghiên cứu có độ tuổi trung bình 48,46 ± 14,2, trong đó số BN có tuổi trong thập niên thứ năm của cuộc đời (40-49) chiếm tỷ lệ cao nhất (30%); sau đó là thập niên thứ sáu (50-59) chiếm 28%. Đặc biệt số BN trong độ tuổi lao động sáng tạo (20-59) chiếm 81,73%, cho thấy ý nghĩa lớn lao của việc dự phòng và điều trị TVĐĐ CSTL trong vấn đề kinh tế xã hội. Các nghiên cứu khác cũng cho thấy kết quả tương tự (87,8%-95% BN trong độ tuổi lao động) [8],[9],[10],.
– Tỷ lệ giới tính (Nam/Nữ) của nhóm đối tương nghiên cứu là 0,78/1. Tỷ lệ này có khác với kết quả nghiên cứu của các tác giả khác (2,03/1 theo Nguyễn Văn Chương và CS 2013 [8]; Đinh Huy Cương và CS 2010 [11], Ngô Tiến Tuấn [12]. Sự khác biệt này có thể do cách chọn đối tượng nghiên cứu, trong số BN của chúng tôi nhóm làm việc văn phòng chiếm đa số đây là đối tượng mà gần đây các tác giả cảnh báo có sự gia tăng mắc TVĐĐ CSTL.
– Về thời gian mắc bệnh: trung bình là 26,57 tháng (hơn 2 năm). Đây là thời gian chịu bệnh tương đối dài, có thể có 2 lý do, thứ nhất là đặc tính ham việc, chịu bệnh của bệnh nhân nói chung, thứ hai là BN của chúng tôi thường đã đi khám ở ít nhất 2 bệnh viện trước khi chúng tôi nhận điều trị.
– Xét về chỉ định điều trị:
+ Một điều đặc biệt chúng tôi thấy là tỷ lệ BN được tư vấn điều trị phẫu thuật tương đối cao (50%) và trong mọi giai đoạn bệnh lý.
+ Toàn bộ BN của chúng tôi đã được điều trị bằng các phương pháp bảo tồn khác nhau trước đó. Trong đó theo phương pháp YHCT có tỷ lệ cao nhất (27,88%), Điều trị vật lý (19,23%) hoặc tự mua thuốc uông… Tình trạng này cũng thấy ở BN của các tác giả khác [2];[12];[13]. Cá biệt có 3 trường hợp TVĐĐ thể giả u.
– Đây là con số rất đáng quan tâm bởi theo các nhà lâm sàng cả nội và ngoại khoa thì tỷ lệ BN phải điều trị TVĐĐ bằng phương pháp phẫu thuật chỉ là 5-10%. Cũng có thể do kỹ năng điều trị bảo tồn mặt bệnh này còn chưa được phổ biến rộng rãi.
– Thời gian theo dõi dọc trong nhóm đối tượng của chúng tôi là 2 năm (38,46%); 3 năm (25,96%) và 4 năm (35,58%). Đây là con số quý báu vì ở Việt Nam số đề tài nghiên cứu tác dụng xa (long-term effect) của các phương pháp điều trị còn rất ít ỏi.
Tác dụng điều trị xa
– Vì đau là cảm giác chủ quan nên để đảm bảo khách quan trong sự đánh giá kết quả nghiên cứu chúng tôi phỏng vấn BN và để BN tự đánh giá tình trạng bệnh lý trước và sau điều trị theo 2 cách; cách thứ nhất: BN đánh tình trạng bệnh theo cách khai quát; và cách thứ hai đánh giá chi tiết hơn; BN trả lời các câu hỏi theo thang điểm Owestry (chí có 91 BN hoàn thành cách đánh giá thứ hai này).
– Kết quả theo cách khái quát: BN ghi nhận Rất tốt + Tốt + Trung bình tăng lên 68,27% sau điều trị, trong khi trước điều trị chỉ là 38,46% (p<0,01). Kết quả theo cách tính điểm Owestry: BN đánh giá tình trạng bệnh nhẹ và vừa sau điều trị là 76,92% trong khi trước điều trị là 0%. Chúng tôi cho rằng đây là một thành công trong điều trị bảo tồn, thâm chí có 3 BN TVĐĐ thể giả u cũng được điều trị thành công bằng con đường bảo tồn (BN không có đủ điều kiện phẫu thuật). Kết quả điều trị của chúng tôi nằm trong phạm vi của các nghiên cứu độc lập khác [2],[7];[8],[10],[12]:
| STT | Phương pháp điều trị | Kết quả (%) | Đạt mục tiêu điều trị | |||
| Tốt | Khá | Trung bình | kém | |||
| 1 | Kéo giãn kêt hợp xông hơi | 17,2 | 20,6 | 32,8 | 29,4 | 70,6 |
| 2 | Thuốc đơn thuần | 26,9 | 18,0 | 26,1 | 28,9 | 71,1 |
| 3 | Lý liệu đơn thuần | 20,0 | 14,8 | 33,2 | 32,0 | 68,0 |
| 4 | Kết hợp thuốc và lý liệu | 30,0 | 24,9 | 31,4 | 13,7 | 86,3 |
| 5 | Chọc hút ĐĐ qua da | 11,11 | 46,67 | 30,33 | 11,89 | 88,11 |
| 6 | Giảm áp ĐĐ bằng LASER qua da | 18,42 | 59,15 | 13,15 | 9,28 | 90,72 |
– Nếu xác định mức độ thuyên giảm 50% bệnh ban đầu là đạt mục tiêu điều trị thì thấy rằng: theo cách đánh giá khái quát BN ghi nhận đạt mục tiêu điều trị là 68,27% và theo cách tính Thang điểm Owestry là 76,92% và cao hơn cách 1 có ý nghĩa thống kê (p<0,01). Trong thực tế cách đánh giá theo thang điểm Owestry bệnh mức độ nhẹ và vừa chỉ tính khi bệnh giảm ≥60% thì đã đạt 76,92% số BN; nếu như tính bệnh giảm từ 50% thì tỷ lệ thì tỷ lệ BN đạt mục tiêu điều trị khi đánh giá theo thang điểm Owestry sẽ còn cao hơn nữa.
– Thông qua các tỷ lệ trên chúng tôi thấy: trên cùng 1 nhóm BN; chỉ là 1 tình trạng bệnh lý và chỉ là 1 kết quả điều trị; cũng sẽ cho kết quả đánh giá khác hẳn nhau nếu dùng cách đánh giá khác nhau. Ở đây nếu hỏi 1 câu ngắn “Theo ông (bà) kết quả điều trị tại thời điểm hiện tại đạt mức nào: Rất tốt (giảm >80); Tốt (giảm >65-80%); Trung bình (giảm >50-65); Kém (25-50%); Tồi tệ (giảm<25%)” thì kết quả điều trị sẽ được đánh giá thấp hơn (68,27%), còn nếu đánh giá chi tiết theo tháng điểm Owestry thì kết quả là 76,92% (cao hơn hẳn); và chúng tôi thiên về ý kiến cho rằng cách đánh giá theo thang điểm Owestry sẽ đảm bảo khách quan và chính xác hơn.
KẾT LUẬN
– Phân tích số liệu ở 104 BN TVĐĐ CSTL điều trị bảo tồn được theo dõi dọc chúng tôi thấy:
– Trung bình BN đã mắc bệnh trên 2 năm và đã khám qua ít nhất 2 bệnh viện trước khi được điều trị bằng phương pháp chuyên biệt cần thiết.
– Tỷ lệ BN được khuyên điều trị phẫu thuật rất cao (50%) và nhiều BN được khuyên sớm trong giai đoạn đầu của bệnh.
– Kết quả điều trị sau 2,3,4 năm theo dõi đạt mục đich điều trị rất cao (68,27% đến 76,92%).
– Đánh giá kết quả điều trị theo cách đánh giá lâm sàng khái quát cho kết quả kém hơn là cách đánh giá chi tiết bằng thang điểm Owestry (68,27% so với 76,92%).
– Không có tác dụng không mong muốn trong khi nghiên cứu.
KIẾN NGHỊ:
– Cần có nhiều nghiên cứu tác dụng xa của các phương pháp điều trị TVĐĐ CSTL với thời gian nghiên cứu dài hơn.
– BN cần được cân nhắc điều trị bảo tồn trước khi can thiệp phẫu thuật.
TÀI LIỆU THAM KHẢO
1. Nguyen Van Chuong; Dinh Cong Pho; Nguyen Thi Thanh Thuy; Dinh Toan Nguyen; Nguyen The Luan; Luu Hong Minh; Luong Thi Khai; Nguyen Thuy Linh; Nguyen Trung Kien (2019); Pain incidence, assessment, and management in Vietnam: a cross-sectional study of 12,136 Respondents; Journal of Pain Research;12, 769–777
2. Nguyễn Văn Chương; Nguyễn Minh Hiện; Nguyễn Văn Tuấn; Trần Thị Bích Thảo; Hoàn Thi Dung; Lê Quang Toàn; Thái Sơ (2013); Nghiên cứu thoát vị đĩa đệm cột sống thắt lưng tại Bộ môn – Khoa Nội Thần kinh; Bệnh viện 103; Học viện Quân y: SỐ LIỆU THU THẬP TỪ 4084 BỆNH NHÂN TRONG 10 NĂM (2004 – 2013).; Tạp Chí Thần kinh học Việt Nam; 93-99.
3. Byung Ho Lee,1,2 Jae-Ho Yang,3 Hwan-Mo Lee,3 Jun-Young Park,3 Sang-Eun Park,4 and Seong-Hwan Moon3 (2016); Surgical Outcome Predictor in Degenerative Lumbar Spinal Disease Based on Health Related Quality of Life Using Euro-Quality 5 Dimensions Analysis; Yonsei Med J. 57(5):1214-1221. English.
4. James R. Daniell1,2 and Orso L. Osti (2018); Failed Back Surgery Syndrome: A Review Article; Asian Spine J12(2): 372–379.
5. Jafar Mobaleghi,1 Faramarz Allahdini,2 Karim Nasseri,3 Behzad Ahsan,3 Shoaleh Shami, 4 Mansour Faizi,5 andFardin Gharibi5 (2011); Comparing the effects of epidural methylprednisolone acetate injected in patients with pain due to lumbar spinal stenosis or herniated disks: a prospective study; Int J Gen Med. 2011; 4: 875–878.
6.Boqing Chen, MD, PhD; Chief Editor: Stephen Kishner, MD, MHA (2018); What is the dosage used for epidural steroid injections (ESIs); Medscape;
7. Ketan Patel; Sekhar Upadhyayula (2019). Epidural steroid injections have been utilized for pain relief since 1952; Global Spine J. (2):143-149.
8. Nguyễn Thị Hòa (2013) Đánh giá hiệu quả điều trị thoát vị đĩa đệm cột sống thắt lưng của phác đồ tiêm ngoài màng cứng methylprednisolon kết hợp với uống cyclosporine A; Luận văn tốt nghiệp cao học chuyên ngành Bệnh học nội khoa. Tr. 86-90.
9. Khonethasouk Xaynhavansy (Học viên nước Cộng Hoà Nhân Dân Lào) (2011); “Nghiên cứu lâm sàng, hình ảnh cộng hưởng từ và tác dụng điều trị thoát vị đĩa đệm cột sống thắt lưng của phương pháp phong bế cạnh rễ thần kinh”. 86-88.
10. Nguyễn Văn Chương*, Nhữ Đình Sơn*, Nguyễn Đức Thuận* 2009; Kết quả nghiên cứu thoát vị đĩa đệm cột sống thắt lưng của phương pháp giảm áp đĩa đệm qua da bằng LASER; Tạp chí Y – Dược học Quân sự; vol.34; số 4; 4/2009; tr.43-53.
11. Đinh Huy Cương (2010); Góp phần nghiên cứu đặc điểm lâm sàng và điều trị thoát vị đĩa đệm cột sống thắt lưng bằng phơng pháp tiêm ngoài màng cứng tại Khoa Thần kinh Bệnh viện Đa khoa Tỉnh Ninh Bình; thuộc chương trình nghiên cứu khoa học xã hội và nhân văn; Ninh Bình.
12. Ngô Tiến Tuấn (2010); Nghiên cứu đặc điểm lâm sàng, hình ảnh cộng hưởng từ và điều trị thoát vị đĩa đệm cột sống thắt lưng bằng phương pháp chọc cắt đĩa đệm qua da; Luận án tiến sĩ chuyên ngành Thần kinh học.