Huỳnh Thị Như Ý 1, Huỳnh Đăng Lộc 1, Đoàn Văn Anh Vũ 1, Trương Minh Thương 2, Hoàng Tiến Trọng Nghĩa 1
1 Khoa Nội thần kinh, Bệnh viện Quân y 175
2 Khoa Chẩn đoán hình ảnh, Bệnh viện Quân y 175
Giới thiệu
Bất thường phát triển vỏ não là loại mô bệnh học thường gặp thứ ba, được tìm thấy ở 19,8% mẫu mô được lấy từ phẫu thuật động kinh 1. Trong số đó, loạn sản vỏ não khu trú (FCD) là dị tật phát triển vỏ não phổ biến nhất, chiếm 70,6% trường hợp. Theo hệ thống phân loại của Liên đoàn chống động kinh quốc tế (LĐCĐKQT), FCD được chia thành ba týp từ I đến III. Một bản cập nhật của phân loại FCD được đề xuất với việc bổ sung các dị tật nhẹ về phát triển vỏ não (mMCDs), tăng sản thần kinh đệm ít nhánh (MOGHE) và “không có FCD xác định trên mô bệnh học” là các phân loại mới 2. Động kinh gây ra bởi FCD thường dẫn đến kháng thuốc và phẫu thuật có thể đạt kết quả tốt. Tuy nhiên, những bất thường trên MRI thường khó phát hiện và không thay đổi trong thời gian dài nên dễ bị bỏ sót. MRI với các chuỗi xung chuyên biệt và công cụ xử lý hình ảnh có thể giúp phát hiện tổn thương FCD tốt hơn. Trong báo cáo này, chúng tôi trình bày một trường hợp lâm sàng động kinh có tổn thương loạn sản vỏ não khu trú được phát hiện bằng protocol HARNESS trên máy MRI 3 Tesla (3T).
Mô tả ca lâm sàng
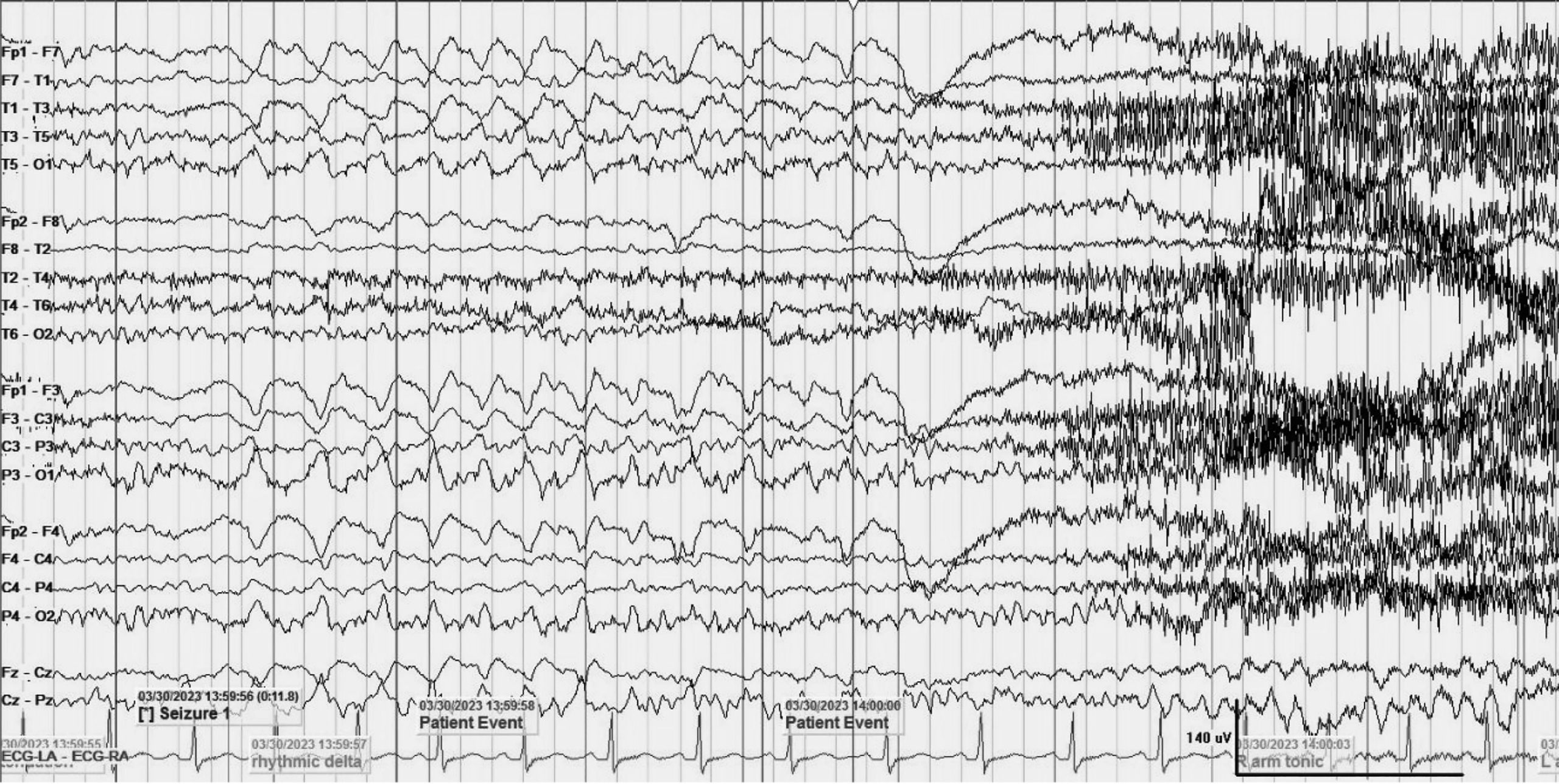
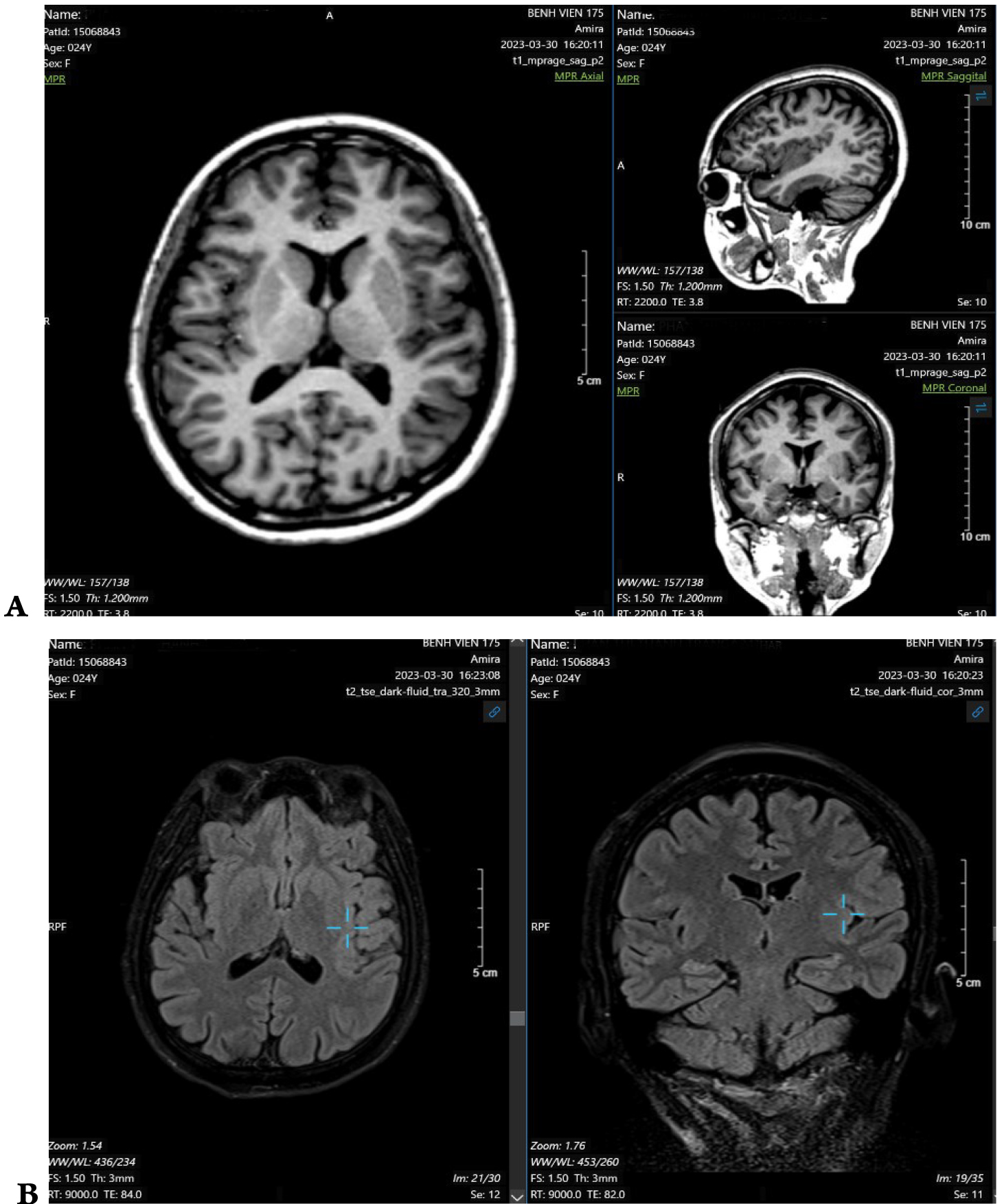
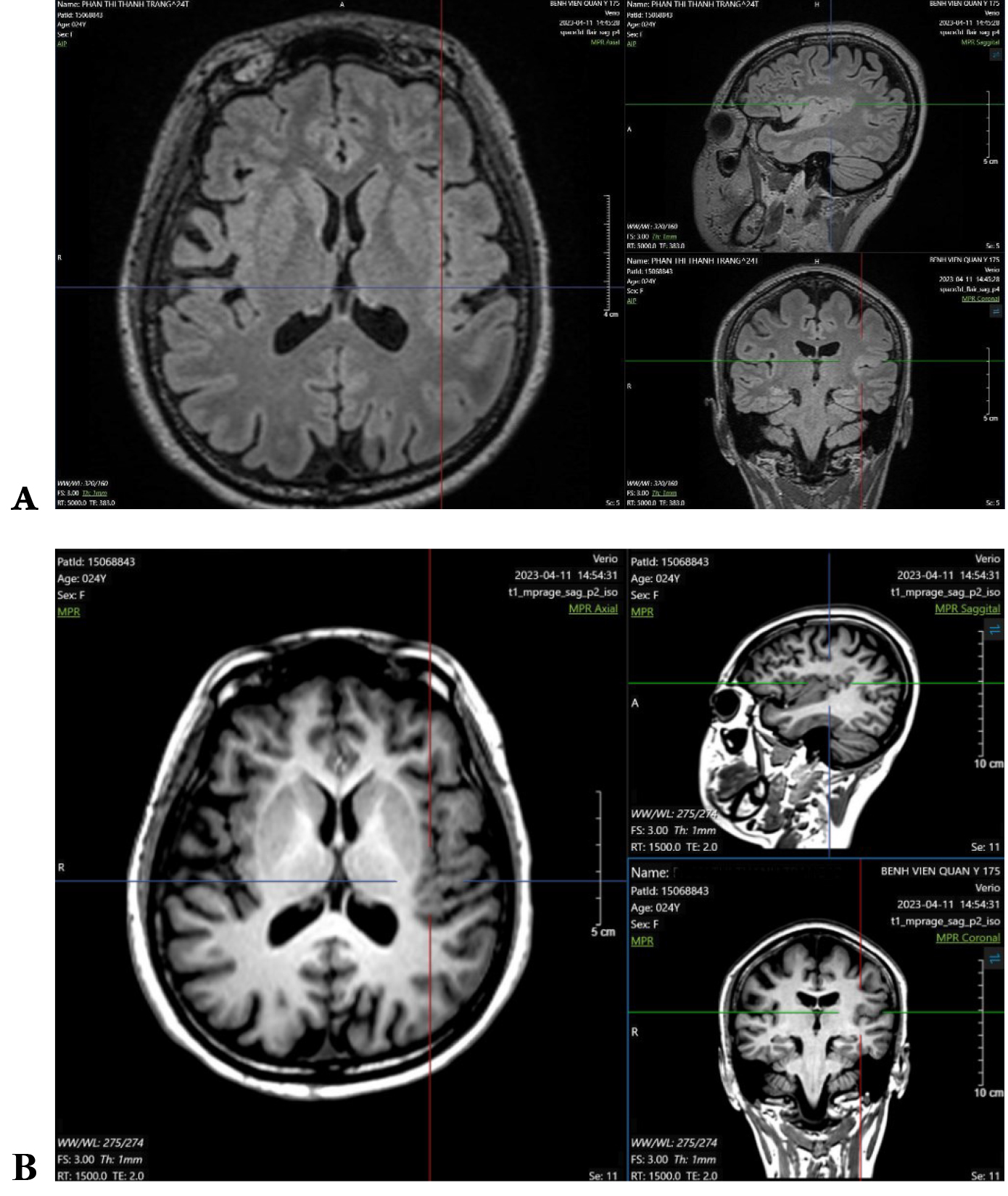
Một bệnh nhân nữ, 24 tuổi, đến khoa Nội thần kinh sau khi xuất hiện nhiều cơn co giật. Bệnh nhân khởi phát động kinh lúc 1 tuổi. Mẹ bệnh nhân mô tả lại cơn xuất hiện khi bệnh nhân đang bú thì đột ngột ngưng lại, duỗi hai tay và môi tím tái. Bệnh nhân được chẩn đoán động kinh và được điều trị bằng Valproate từ đó đến nay. Sau khi nhận thức được, bệnh nhân mô tả có cảm giác tê tay phải trước cơn động kinh. Trong cơn, bệnh nhân có gồng tay phải sau đó đến tay trái, mất ý thức và hồi phục ngay sau cơn. Thời gian của các cơn ngắn, khoảng 10 đến 20 giây. Tần suất co giật khoảng hơn 10 cơn mỗi ngày. Bệnh nhân không có tiền sử chấn thương đầu, nhiễm trùng thần kinh hoặc các bệnh mạn tính khác. Khám lâm sàng tổng quát và thần kinh không ghi nhận bất thường. Các xét nghiệm huyết học và sinh hóa đều bình thường. Điện não đồ video (EEG) ghi lại 3 cơn động kinh khởi phát cục bộ với cảm giác tê tay phải trước cơn, tonic tay phải xuất hiện trước, sau đó đến tay trái. Tương ứng trên điện não ghi nhận hoạt động delta/theta có nhịp khởi phát ở vùng thái dương và vùng trung tâm bên trái (Hình 1). Bệnh nhân được chụp 2 phim MRI sọ não. Lần thứ nhất, bệnh nhân được chụp MRI với protocol động kinh do Wellmer đề xuất vào năm 2013, thực hiện trên máy MRI 1.5T. Hình ảnh MRI ban đầu gần như bình thường, nhưng từ vị trí gợi ý bởi điện não đồ cho thấy nghi ngờ có bất thường ở vùng trán và thái dương bên trái nhưng không rõ ràng (Hình 2). Do đó, chúng tôi đã thực hiện một MRI sọ não khác bằng protocol HARNESS trên máy 3T. Hình ảnh MRI mới cho thấy bất thường tín hiệu của vỏ não ở xung quanh và sâu trong vùng rãnh sylvius, gợi ý FCD (Hình 3). Bất thường này phù hợp với vị trí trên điện não và MRI trước đó. Bệnh nhân được thêm oxcarbazepine vào điều trị hiện tại. Phẫu thuật cắt bỏ sang thương gây động kinh sẽ được đặt ra nếu bệnh nhân kháng trị với thuốc chống động kinh.
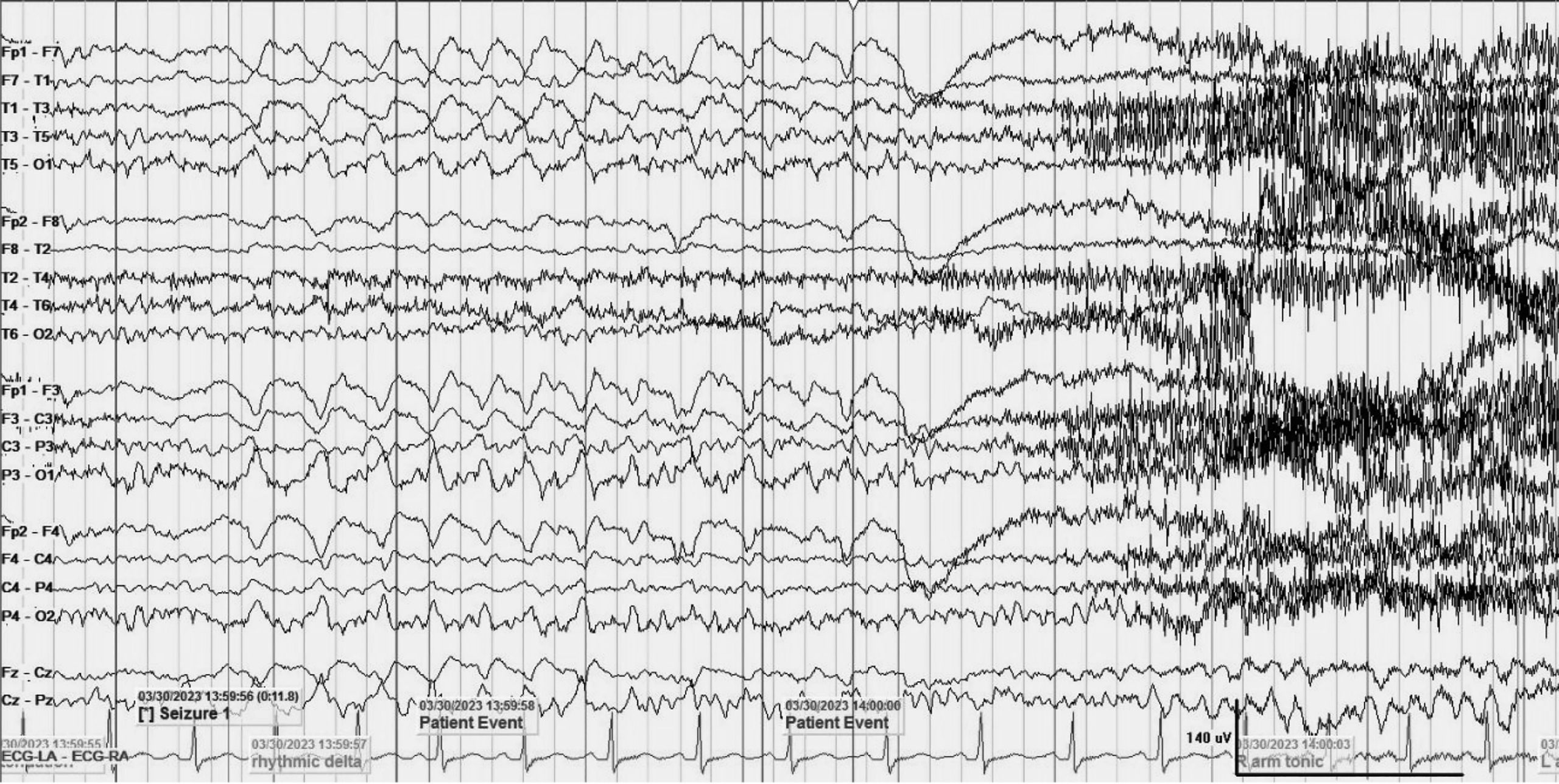
Hình 1. Điện não đồ video của bệnh nhân cho thấy cơn động kinh khởi phát từ vùng thái dương và vùng trung tâm bên trái với các sóng delta có nhịp (đảo pha ở T3 và C3).
Hình 2. MRI sọ não thứ nhất của bệnh nhân không nhìn thấy bất thường rõ ràng. (A) Xung 3D T1 – MPRAGE; (B) Xung 2D T2 – FLAIR.
Hình 3. MRI sọ não thứ hai của bệnh nhân với protocol HARNESS thu được trên máy MRI 3T. (A) Xung 3D – T2 FLAIR cho thấy tăng tín hiệu chất xám vỏ não ở rãnh sylvius; (B) Xung 3D T1-MPRAGE cho thấy dày vỏ não ở cùng vị trí.
Bàn luận
Loạn sản vỏ não khu trú là một trong những tổn thương sinh động kinh phổ biến nhất ở cả trẻ em và người lớn. Các đặc điểm của FCD trên MRI là dày vỏ não (60 - 91%), xóa mờ ranh giới chất xám - chất trắng (74 - 96%), tăng tín hiệu chất xám vỏ não trên xung T2 FLAIR và/hoặc T2W, transmantle sign (chỉ thấy trong FCD týp II)3. Các tổn thương FCD nhỏ hoặc nằm trong các rãnh não thường khó phát hiện như trường hợp lâm sàng trên. FCD là tổn thương sinh động kinh có kết quả MRI bình thường (negative MRI) gặp nhất và cần có các chuỗi xung MRI chuyên dụng để dễ phát hiện 3.
Bệnh nhân của chúng tôi ban đầu được chụp MRI với protocol này trên máy 1.5T. Tuy nhiên, hình ảnh cho thấy độ phân giải kém và kết quả gần như bình thường. Do đó, chúng tôi quyết định chụp lại MRI não cho bệnh nhân với protocol HARNESS trên máy 3T được đề xuất vào năm 2019. MRI não thứ hai của bệnh nhân cho thấy chất lượng tốt hơn và bất thường rõ ràng hơn trên xung 3D FLAIR. Sự khác biệt này có thể đến từ 2 lý do: một là protocol MRI động kinh mới được xây dựng lại giúp tối ưu hóa việc phát hiện tổn thương, hai là sử dụng MRI với từ trường cao hơn có thể giúp cải thiện chất lượng hình ảnh.
Năm 2013, dựa trên một chương trình đánh giá trước phẫu thuật động kinh lớn ở Châu Âu bao gồm 2.740 bệnh nhân, Welmer và cộng sự đã xác định được tập hợp các chuỗi xung MRI cần thiết để phát hiện tổn thương một cách đáng tin cậy 4. “Sáu xung cơ bản” bao gồm xung T1W (được dựng hình 3D với voxel 1 mm đẳng hướng; 3D-T1), xung T2W hoặc xung xóa mỡ (STIR), xung xóa dịch (FLAIR), phục hồi đảo ngược T1 (IR), và các chuỗi nhạy cảm với vôi hóa - hemosiderin (hemo-calc); xung khuếch tán (DWI) và T1 có tương phản. Độ dày, hướng và góc của lát cắt được khuyến cáo như trong Bảng 1. Tuy nhiên, protocol này có một số hạn chế. Dựng hình 3D chỉ được áp dụng cho các chuỗi xung T1W, với độ dày lát cắt thay đổi trong khoảng từ 1 đến 3 mm, hiếm khi thu được với các voxel đẳng hướng. Đáng chú ý, trong khi thu nhận hình ảnh 3D với voxel đẳng hướng, độ dày lát cắt có thể quyết định độ phân giải hình ảnh, còn đối với hình ảnh 2D, chỉ có kích thước pixel trong mặt phẳng quyết định điều đó. Vì vậy, để đạt được độ phân giải trong mặt phẳng tốt hơn (≤1 mm), chúng ta phải giảm kích thước của trường quan sát hoặc tạo ra các khoảng trống giữa các lát cắt làm tăng nguy cơ bỏ sót tổn thương.
Bảng 1. Protocol MRI động kinh (sáu xung cơ bản)
aAc – pc: mép trắng trước – sau; bhc: vuông góc với hồi hải mã
Năm 2019, LĐCĐKQT khuyến cáo sử dụng protocol MRI HARNESS (Harmonized of neuroimaging of epilepsy structural sequences) cho bệnh nhân động kinh. Protocol này bao gồm ba chuỗi xung là 3D T1W có độ phân giải cao, 3D FLAIR có độ phân giải cao và 2D T2 trong mặt phẳng có độ phân giải cao (Hình 4)5. 3D – T1 và FLAIR với độ phân giải voxel milimet đẳng hướng (nghĩa là 1 × 1 × 1 mm3) và không có khoảng trống giữa các lát cắt. Chụp MRI 2D coronal T2W có độ phân giải cao trong mặt phẳng vuông góc với trục dài của vùng hải mã và sử dụng độ phân giải voxel dưới milimet (ví dụ: 0,4 × 0,4 × 2 mm, không có khoảng cách giữa các lát cắt). Việc dựng hình 3D có độ phân giải cao tạo điều kiện thuận lợi cho tái tạo nhiều mặt phẳng ở bất kỳ mặt phẳng nào, điều này rất quan trọng để phân biệt tổn thương chính xác với các cấu trúc chất trắng xám bình thường. Đặc biệt, điều này quan trọng đối với loạn sản vỏ não vì nó khó phát hiện, chỉ giống như vết mờ của mô. Một điều đáng chú ý của protocol này là xung FLAIR cũng được dựng hình 3D, đây là trình tự MRI phù hợp nhất để quan sát các tổn thương động kinh. Việc xóa tín hiệu của dịch não tủy giúp cải thiện khả năng hiển thị của các tổn thương vỏ não tăng tín hiệu. Như ca lâm sàng nêu trên, tín hiệu bất thường vỏ não được nhìn thấy rõ hơn trên xung FLAIR và khi xem ở nhiều mặt phẳng khác nhau.
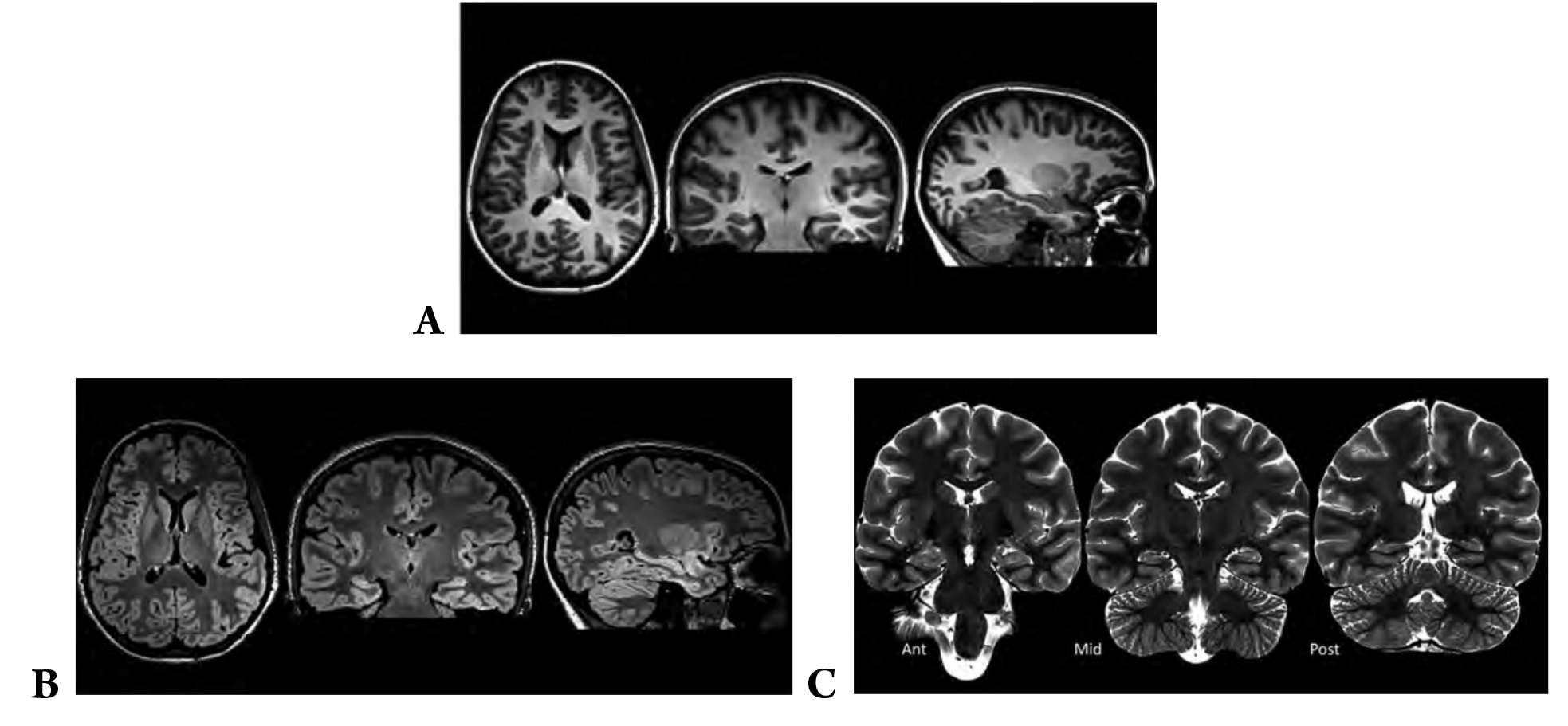 Hình 4. HARNESS-MRI bao gồm ba chuỗi xung: (A) 3D T1W có độ phân giải cao; (B) 3D FLAIR độ phân giải cao; (C) 2D coronal T2W có độ phân giải cao
Hình 4. HARNESS-MRI bao gồm ba chuỗi xung: (A) 3D T1W có độ phân giải cao; (B) 3D FLAIR độ phân giải cao; (C) 2D coronal T2W có độ phân giải cao
Ngoài ra, cường độ từ trường cao hơn như 3 Tesla (3T) có khả năng cung cấp tỷ lệ tín hiệu trên tạp âm (signal-to-noise) và tỷ lệ tương phản trên tạp âm (contrast-to-noise) cao hơn so với cường độ từ trường thấp hơn như 1.5T. Tỷ lệ tín hiệu trên tạp âm cao cho phép tăng độ phân giải không gian, do đó tối ưu hóa việc phát hiện các tổn thương khu trú nhỏ. Thu thập hình ảnh ở 3T kết hợp với xử lý song song làm cho việc dựng hình 3D ở độ phân giải gần như isovoxel toàn bộ não trở nên khả thi. Mặc dù kỹ thuật này có thể thực hiện trên MRI 1.5T, nhưng hình ảnh không đạt được như mong muốn vì chất lượng hình ảnh bị suy giảm do nhiễu tăng. Một nghiên cứu mù và ngẫu nhiên so sánh giữa MRI 1,5T và 3T ở 100 bệnh nhân bị động kinh đã báo cáo rằng độ tương phản mô và các nhiễu do chuyển động hoặc kỹ thuật đã được cải thiện ở MRI 3T (Hình 5)6. Trong nghiên cứu này, 5 bệnh nhân có các tổn thương khó phát hiện chỉ được nhìn thấy ở MRI 3T. Một nghiên cứu khác cho thấy ở những bệnh nhân có MRI với protocol động kinh 1.5T trước đó bình thường, MRI 3T sau đó giúp phát hiện tổn thương mới ở 65% trường hợp người bệnh 7.
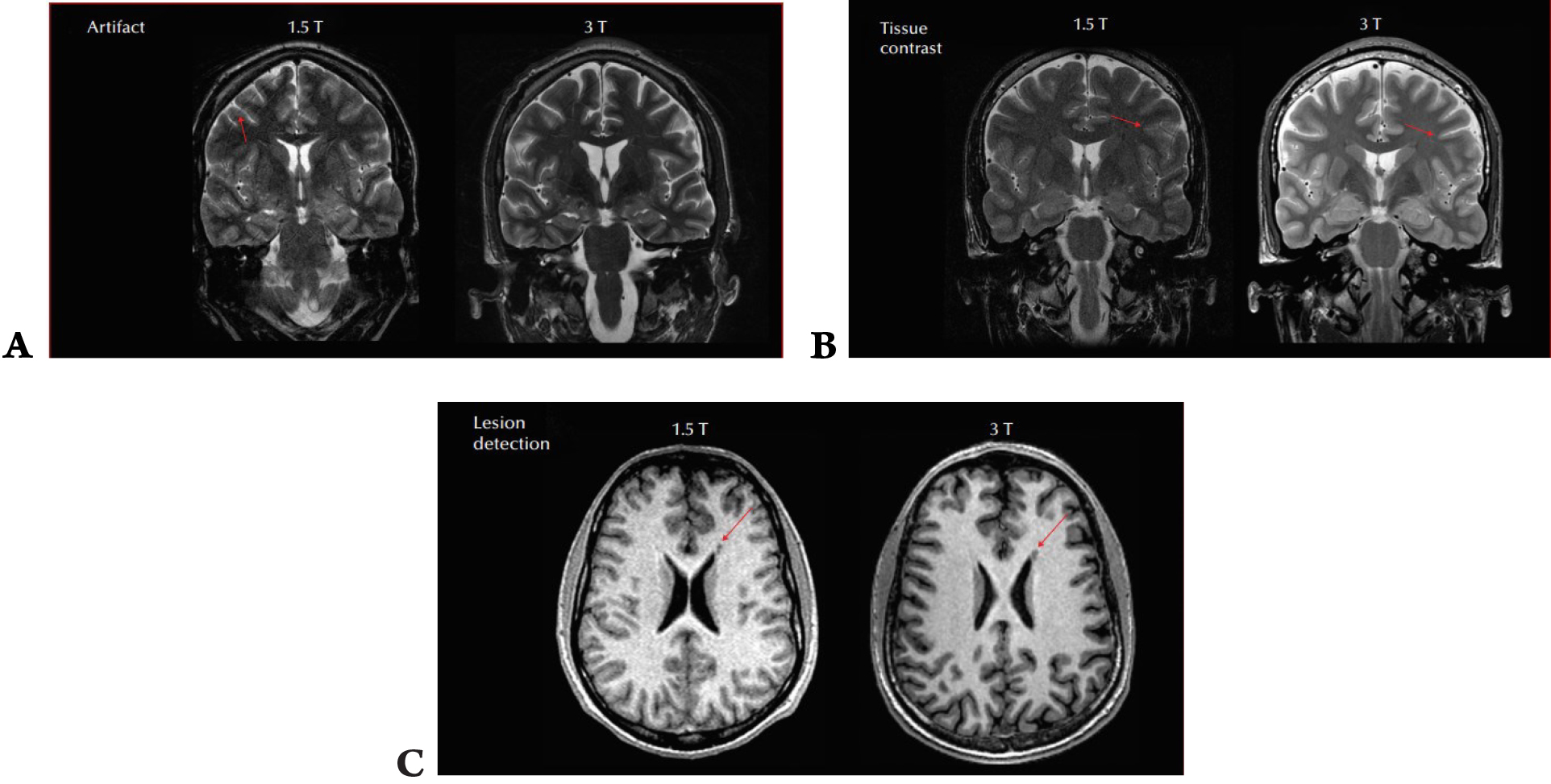
Hình 5. Sự khác biệt giữa MRI 1,5T và 3T. (A) Cải thiện artifact; mũi tên màu đỏ cho thấy sự hiện diện của nhiễu do chuyển động ở 1,5T. (B) Cải thiện độ tương phản mô ở MRI 3T, như được hiển thị bằng các mũi tên màu đỏ biểu thị một vùng tương tự giữa MRI 1.5T và 3T. (C) Sự khác biệt trong phát hiện tổn thương; các mũi tên màu đỏ chỉ vào một nốt dị hình quanh não thất rõ ràng hơn ở 3T.
Kết luận
Ca lâm sàng động kinh trên của chúng tôi là một ví dụ điển hình cho thấy rằng việc thực hiện MRI sọ não với protocol HARNESS trên máy MRI 3 Tesla có thể giúp phát hiện được tổn thương loạn sản vỏ não khu trú kín đáo tốt hơn so với protocol trước đây thực hiện trên máy MRI 1.5T.
Tài liệu tham khảo
1. Blumcke I, Spreafico R, Haaker G, et al. Histopathological Findings in Brain Tissue Obtained during Epilepsy Surgery. 2017;377(17):1648-1656. doi:10.1056/NEJMoa1703784
2. Najm I, Lal D, Alonso Vanegas M, et al. The ILAE consensus classification of focal cortical dysplasia: An update proposed by an ad hoc task force of the ILAE diagnostic methods commission. Epilepsia. 2022;63(8):1899-1919. doi:10.1111/epi.17301
3. Urbach H, Kellner E, Kremers N, Blümcke I, Demerath T. MRI of focal cortical dysplasia. Neuroradiology. 2022;64(3):443-452. doi:10.1007/s00234-021-02865-x
4. Wellmer J, Quesada CM, Rothe L, Elger CE, Bien CG, Urbach H. Proposal for a magnetic resonance imaging protocol for the detection of epileptogenic lesions at early outpatient stages. 2013;54(11):1977-1987. doi:https://doi.org/10.1111/epi.12375
5. Bernasconi A, Cendes F, Theodore WH, et al. Recommendations for the use of structural magnetic resonance imaging in the care of patients with epilepsy: A consensus report from the International League Against Epilepsy Neuroimaging Task Force. 2019;60(6):1054-1068. doi:https://doi.org/10.1111/epi.15612
6. Zhu H, Scott J, Hurley A, Gaxiola-Valdez I, Peedicail JS, Federico P. 1.5 versus 3 Tesla structural MRI in patients with focal epilepsy. 2022;24(2):274-286. doi:https://doi.org/10.1684/epd.2021.1384
7. Knake S, Triantafyllou C, Wald LL, et al. 3T phased array MRI improves the presurgical evaluation in focal epilepsies: a prospective study. Neurology. 2005;65(7):1026-31. doi:10.1212/01.wnl.00 00179355.04481.3c
 Hình 4. HARNESS-MRI bao gồm ba chuỗi xung: (A) 3D T1W có độ phân giải cao; (B) 3D FLAIR độ phân giải cao; (C) 2D coronal T2W có độ phân giải cao
Hình 4. HARNESS-MRI bao gồm ba chuỗi xung: (A) 3D T1W có độ phân giải cao; (B) 3D FLAIR độ phân giải cao; (C) 2D coronal T2W có độ phân giải cao