Phối hợp sớm perampanel trong điều trị động kinh cục bộ: Kinh nghiệm từ các trường hợp lâm sàng
Lê Thụy Minh An1, Võ Thị Hạnh Vi2, Lê Quỳnh Ngân2 Bộ môn Thần kinh, Đại học Y Dược TP. Hồ Chí Minh1 Khoa Thần kinh, Bệnh viện Nguyễn Tri Phương2
Tóm tắt Động kinh là một bệnh lý thần kinh mạn tính thường gặp, ảnh hưởng đến mọi độ tuổi, giới tính và dân tộc. Động kinh cũng gây ra các ảnh hưởng về tâm lý xã hội lâu dài. Do đó, việc điều trị hết cơn động kinh là quan trọng trong việc đưa người bệnh trở về cuộc sống bình thường. Trong đó, thuốc chống động kinh là một trong những điều trị phổ biến nhất và có hiệu quả trên 60% trường hợp động kinh. Perampanel là một thuốc chống động kinh thế hệ mới với cơ chế ức chế chọn lọc thụ thể α-amino-3-hydroxy-5-methyl-4-isoxazole-propionic acid (AMPA) ở màng sau xi-nap. Perampanel đã được chứng minh có hiệu quả trong việc điều trị phối hợp trong động kinh cục bộ trong nhiều nghiên cứu trên thế giới. Nhân hai trường hợp lâm sàng được chẩn đoán động kinh cục bộ sử dụng perampanel tại phòng khám Động kinh, Bệnh viện Nguyễn Tri Phương, chúng tôi bàn luận về sử dụng phối hợp sớm perampanel và các vấn đề liên quan.
Giới thiệu Động kinh là một trong những bệnh lý thần kinh mạn tính thường gặp nhất. Theo ước tính của Liên hội Quốc tế chống Động kinh (ILAE) năm 1996, có khoảng 50 triệu người trên thế giới mắc căn bệnh này và chủ yếu sống ở các nước đang phát triển, mỗi năm có khoảng 61,4/100.000 trường hợp phát hiện động kinh mới (1). Tại Việt Nam, động kinh ảnh hưởng 0,6 - 1% dân số, tỷ lệ hiện mắc là 4,4/1.000 người (2). Tuy nhiên, khoảng trống điều trị tại Việt Nam lên đến 85% và trở thành vấn đề đáng quan tâm (3). Thuốc chống động kinh là một phương pháp điều trị phổ biến. Trong đó, Kwan và cộng sự đã báo cáo trong dân số động kinh mới chẩn đoán, gần 50% người bệnh động kinh kiểm soát được cơn động kinh với thuốc đầu tiên, thêm 15% kiểm soát với thuốc thứ 2 hay thứ 3 (4). Tuy nhiên hiệu quả kiểm soát cơn giảm hẳn khi phối hợp từ thuốc thứ 3 trở lên. Perampanel (PER) là một trong những thuốc chống động kinh thế hệ mới với cơ chế khác biệt là chất đối kháng thụ thể α-amino-3-hydroxy-5-methyl-4-isoxazole-propionic acid (AMPA) không cạnh tranh, được chấp thuận trên toàn cầu như một phương pháp điều trị phối hợp. Perampanel đã được chứng minh có hiệu quả trong việc điều trị phối hợp trong động kinh toàn thể và động kinh cục bộ (5-7). Tuy nhiên, để tối ưu hóa việc điều trị động kinh, việc phối hợp sớm với PER là một vấn đề đáng được quan tâm. Chúng tôi mô tả hai trường hợp lâm sàng động kinh cục bộ có sử dụng PER như một thuốc phối hợp sớm.
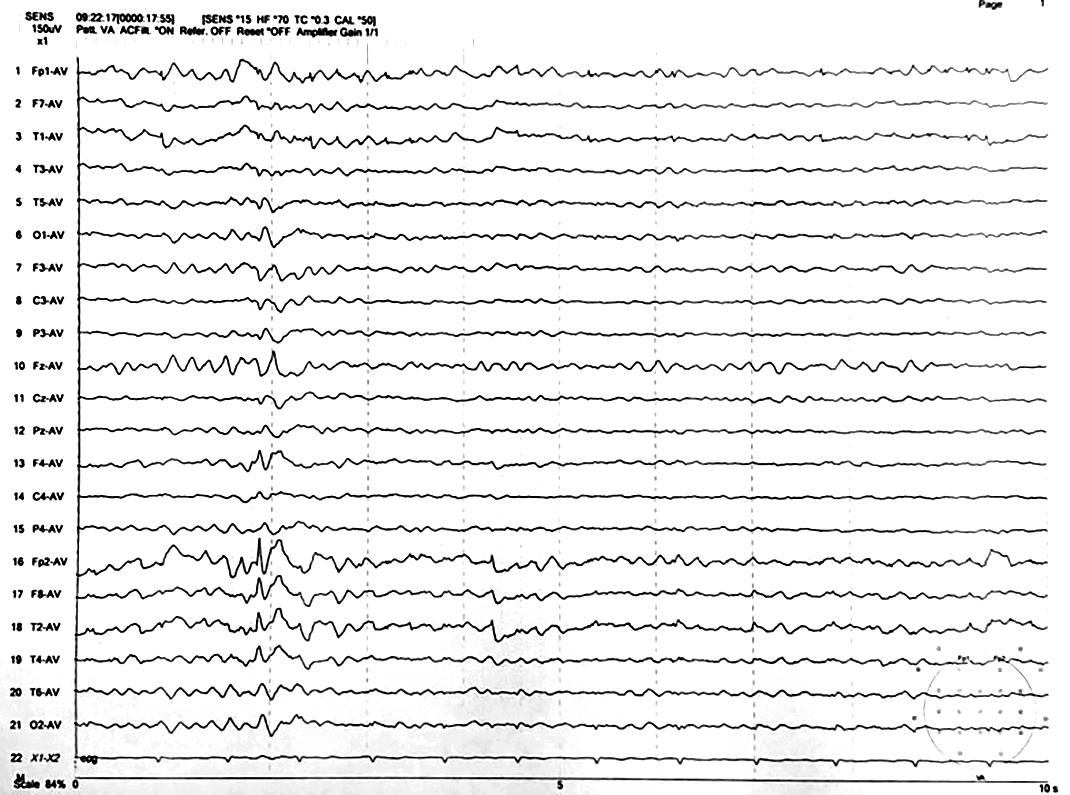
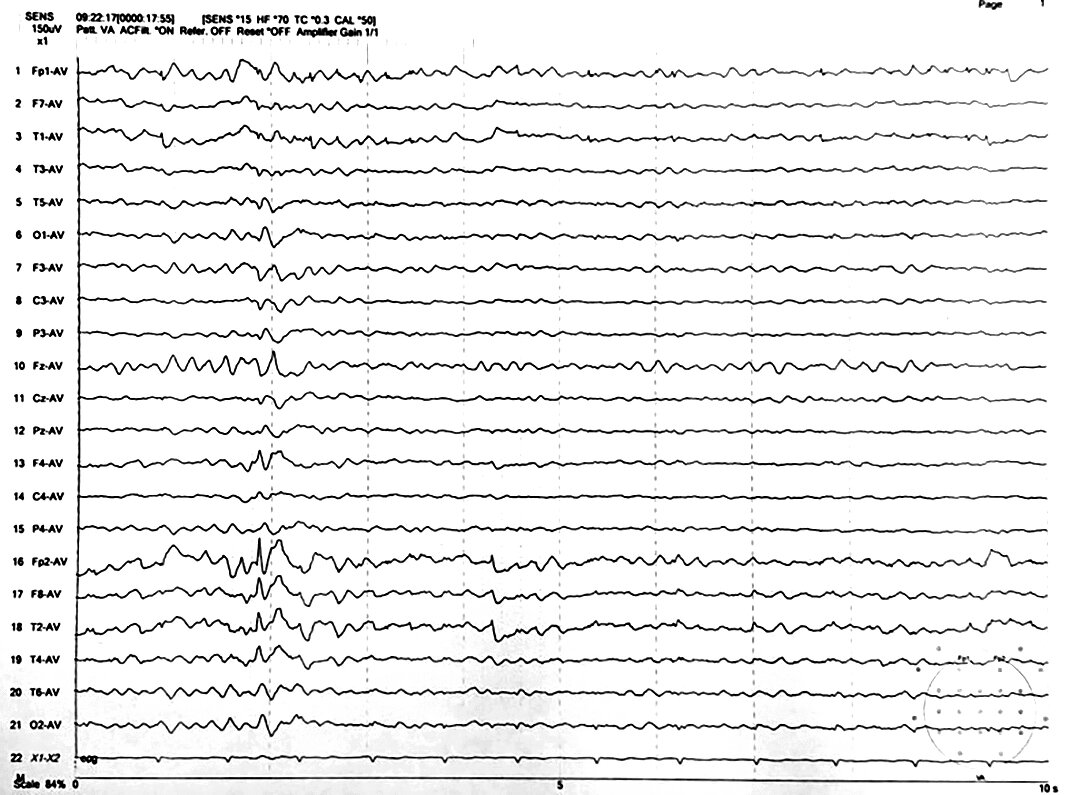
Trường hợp lâm sàng Trường hợp lâm sàng 1 P.V là nam sinh 15 tuổi, thuận tay phải đến khám tại phòng khám Động kinh, Bệnh viện Nguyễn Tri Phương từ tháng 11/2019. Người bệnh khởi phát động kinh từ năm 12 tuổi. Triệu chứng cơn thường xảy ra vào ban đêm, người bệnh đang ngủ, đột ngột thức giấc, có cử động tự động hai tay, sau đó có triệu chứng xoay đầu mắt sang trái và chuyển thành co cứng co giật hai bên. Người bệnh là con thứ 2 trong gia đình, sinh thường, đủ tháng, không ghi nhận tiền căn bệnh lý thần kinh như sốt co giật, nhiễm trùng thần kinh, chấn thương sọ não; và cũng không ghi nhận tiền sử gia đình động kinh. Cộng hưởng từ (MRI) sọ não ghi nhận bình thường, điện não đồ (EEG) giấc ngủ trưa ghi nhận gai – sóng dạng động kinh vùng trán phải (Fp2/F8/T2) (Hình 1). Xét nghiệm HLA-B1502 dương tính. Dựa vào triệu chứng lâm sàng, hình ảnh học và điện não đồ, người bệnh được chẩn đoán là cơn động kinh cục bộ suy giảm ý thức, khởi phát vận động chuyển thành co cứng co giật hai bên. Chẩn đoán theo hội chứng động kinh phù hợp với Động kinh thùy trán, với căn nguyên chưa rõ. Người bệnh điều trị tại bệnh viện địa phương với levetiracetam (LEV) 1000mg/ngày và không có cơn trong vòng 1 năm. Sau đó, người bệnh tái phát cơn với tần số 1 cơn/tuần. Người bệnh được tăng liều dần levetiracetam đến 2000 mg nhưng tần số cơn vẫn không thay đổi. Topiramate (TPX) được thêm vào và tăng dần đến liều 200mg/ngày. Tuy tần số cơn giảm còn từ 1 đến 2 cơn/tháng nhưng người bệnh vẫn không đạt được tình trạng không cơn. Lúc này, chúng tôi quyết định sử dụng phối hợp với perampanel (PER) với liều khởi đầu là 2mg. Sau 2 tuần sử dụng, chúng tôi dự tính tăng liều PER thành 4mg nhưng người thân than phiền bé dễ nổi nóng, hay cáu gắt so với ngày thường. Do đó, PER được dùng tiếp liều 2mg trong 2 tuần kế tiếp. Trong lần tái khám tiếp theo, khi các triệu chứng cáu gắt đã thuyên giảm, chúng tôi tăng PER đến liều 4mg. Hiện tại, người bệnh ghi nhận không còn cơn động kinh trong vòng 6 tháng với PER 4mg, TPX 200mg và kế hoạch giảm dần và ngưng LEV.
Hình 1. EEG ngoài cơn vùng trán phải
Trường hợp lâm sàng 2 T.Q.K là sinh viên nam, 22 tuổi, thuận tay phải khởi phát động kinh từ năm 18 tuổi. Triệu chứng cơn khởi phát với hình ảnh các hình tròn hay tam giác màu trắng hay các chớp sáng nhỏ xuất hiện góc trái di chuyển sang bên phải thị trường, cơn kéo dài khoảng 10 đến 20 giây, người bệnh hoàn toàn tỉnh táo trong cơn (Hình 2). Từ 18 tuổi đến năm 20 tuổi, người bệnh còn có các cơn khởi phát tương tự kèm theo cử động xoay đầu mắt sang trái, loại cơn này kết thúc khi người bệnh điều trị với levetiracetam liều 1000mg/ngày. Người bệnh đến khám tại phòng khám Động kinh với những cơn cục bộ còn ý thức khởi phát bằng triệu chứng giác quan (thị giác), tần số từ 1 đến 2 cơn mỗi ngày, và đang sử dụng levetiracetam 1000mg/ngày. Điện não đồ ghi nhận hình ảnh gai – sóng dạng động kinh ngoài cơn vùng chẩm phải với hoạt động nền bình thường. MRI sọ não chưa ghi nhận bất thường. Dựa vào triệu chứng lâm sàng, điện não và hình ảnh học, người bệnh được chẩn đoán là động kinh thuỳ chẩm. Về căn nguyên và độ tuổi khởi phát, hội chứng Động kinh thuỳ chẩm khởi phát trễ thể Gastaut là một chẩn đoán có khả năng, và phân biệt với Động kinh thuỳ chẩm với căn nguyên không rõ. Chúng tôi tiến hành tăng dần liều levetiracetam đến 2000mg/ngày. Người bệnh có giảm tần số cơn còn 2-3 cơn/tuần. Với dự định phối hợp thuốc, người bệnh kiểm tra gen HLA-B1502 và có kết quả dương tính. PER được lựa chọn là thuốc phối hợp thứ 2 với liều khởi đầu là 2mg. Hiện tại, người bệnh không còn cơn động kinh trong vòng 6 tháng với LEV 2000mg/ngày và PER 2mg/ngày.
Hình 2. Hình vẽ người bệnh mô tả triệu chứng thị giác trong cơn
Bàn luận Hiệu quả phối hợp sớm PER Hai trường hợp lâm sàng ghi nhận PER có hiệu quả kiểm soát cơn với vai trò thuốc phối hợp thứ 2 và thứ 3 sau khi thuốc đầu tiên thất bại trong động kinh cục bộ có và không chuyển thành co cứng co giật hai bên. Điều này cũng đã được ghi nhận ở các nghiên cứu gần đây. Một nghiên cứu hồi cứu quan sát, đa trung tâm tại Tây Ban Nha thu thập 77 người bệnh sử dụng PER như một thuốc phối hợp sớm (thuốc thứ 2 và thứ 3) sau khi thất bại với đơn trị liệu và theo dõi hiệu quả sau 3, 6 và 12 tháng (8). Sau 12 tháng điều trị (liều trung bình 6 mg/ngày), 60% bệnh nhân (39/65) giảm được ≥50% tần suất co giật so với ban đầu. Tỷ lệ đáp ứng ở thời điểm 12 tháng cao hơn đáng kể khi PER được sử dụng như thuốc thứ 2 sau thất bại đơn trị liệu (72,2%) so với khi PER được đưa vào sau hai thuốc (44,8%). Một nghiên cứu nhãn mở về hiệu quả và tính an toàn của perampanel như là thuốc phối hợp đầu tiên cho đơn trị liệu ở bệnh nhân động kinh cục bộ có hoặc không có chuyển thành co cứng co giật hai bên ở Hàn Quốc (N = 85) (9). Tỷ lệ đáp ứng 50% (giảm ≥50% tần suất co giật) được báo cáo ở 80% bệnh nhân trong thời gian duy trì, với các cải thiện về co giật được thấy ở cả mức thấp (4 và 6 mg/ngày) và cao (8, 10, và 12 mg/ngày). Ngoài ra, các phân tích hậu kiểm cho thấy rằng khi phân tầng theo tốc độ tăng liều (chậm: tăng liều được thực hiện trong khoảng thời gian ≥2 tuần; nhanh: thực hiện ở khoảng thời gian <2 tuần), tỷ lệ bệnh nhân trong nhóm chậm những đạt được tỷ lệ đáp ứng 50%, 75% hoặc 100% cao hơn về số lượng so với những người trong nhóm nhanh (lần lượt là 83,1% so với 73,1%, 72,9% so với 69,2% và 49,2% so với 42,3%). Năm 2021, các tác giả đã đăng tải kết quả kéo dài 3 năm của nghiên cứu trên (10). Tỷ lệ đáp ứng 50% ở năm thứ 3 là 84,8% và trong 3 năm là 71,7%. Tỷ lệ duy trì thuốc trong một, hai và ba năm tương tự nhau (lần lượt là 62,5%, 53,1%, và 52,1%). Liều sử dụng có hiệu quả của PER ghi nhận 4-6mg trong các nghiên cứu ở châu Á cũng tương tự liều thuốc chúng tôi sử dụng trong 2 trường hợp lâm sàng. Trong thời gian 3 năm mà người bệnh nhận được liều cuối cùng của PER ở 4 mg/ngày, 87,5% người bệnh đã giảm 50% cơn co giật và 45,8% bệnh nhân không có cơn (10). Tỷ lệ này cao hơn ở người được dùng PER với liều 6 mg/ngày. Những kết quả tương tự cũng được báo cáo trong một nghiên cứu của Nhật Bản, trong đó >50% bệnh nhân không cơn với liều PER tối thiểu là 2mg (11). Tác dụng ngoại ý thường gặp Buồn ngủ, chóng mặt, bứt rứt là những tác dụng thường gặp khi sử dụng PER đã được ghi nhận trong các nghiên cứu trên (8-10). Một số tác dụng ngoại ý về tâm thần cũng được ghi nhận như kích động, bứt rứt nhưng với tỷ lệ thấp. Nghiên cứu cho thấy các tác dụng ngoại ý này đa số ở mức độ nhẹ và trung bình, có thể chấp nhận được, chỉ có rất ít trường hợp ngưng sử dụng PER do tác dụng nghiêm trọng. Ở trường hợp lâm sàng số 1, bé trai xuất hiện dễ cáu gắt trong thời gian bắt đầu sử dụng PER. Xét thấy người bệnh chấp nhận được, chúng tôi quyết định kéo dài thời gian tăng liều PER trong vòng 2 tuần thành 4 tuần. Sau đó, người bệnh dung nạp với các tác dụng ngoại ý này nên chúng tôi tăng liều PER và người bệnh dung nạp được liều tiếp theo. Tỷ lệ duy trì sử dụng PER cũng đã được báo cáo khá cao khoảng %. Tuy nhiên, một số đối tượng có tiền căn rối loạn tâm thần, rối loạn nhận thức cần cẩn trọng trong việc lựa chọn PER. Tối ưu hóa việc sử dụng PER Dựa trên kinh nghiệm lâm sàng và ý kiến một số chuyên gia động kinh, một số lời khuyên được đưa ra để hướng dẫn người bệnh sử dụng hiệu quả PER cũng như xử trí các tác dụng ngoại ý. • Thông tin và giải thích các tác dụng ngoại ý cùng với lợi ích của việc sử dụng PER cho người bệnh và thân nhân cũng như cách theo dõi và báo với bác sĩ điều trị. • Hướng dẫn người bệnh uống vào thời gian chuẩn bị đi ngủ (60-90 phút), không nên uống ngay trước khi ngủ. Điều này sẽ giúp tránh tác dụng buồn ngủ và chóng mặt vào buổi sáng. • Khởi đầu liều thấp (1-2mg/ngày) và tăng liều chậm sau mỗi 2 tuần. • Nếu người bệnh xuất hiện tác dụng ngoại ý, có thể kéo dài thời gian tăng liều (2-4 tuần). Trong một số trường hợp, có thể xem xét giảm xuống một liều để tác dụng ngoại ý biến mất và tăng dần liều trở lại.
Kết luận PER với cơ chế khác biệt được ghi nhận có hiệu quả đối với động kinh cục bộ có hay không chuyển thành co cứng co giật hai bên. Việc phối hợp sớm PER nhằm tối ưu hóa điều trị động kinh cần có sự hợp tác điều trị giữa người bệnh, thân nhân và bác sĩ lâm sàng.
Tài liệu tham khảo 1. Fiest KM, Sauro KM, Wiebe S, Patten SB, Kwon CS, Dykeman J, et al. Prevalence and incidence of epilepsy: A systematic review and meta-analysis of international studies. Neurology. 2017;88(3):296-303. 2. Tuan NA, Cuong le Q, Allebeck P, Chuc NT, Persson HE, Tomson T. The prevalence of epilepsy in a rural district of Vietnam: a population-based study from the EPIBAVI project. Epilepsia. 2008;49(9):1634-7. 3. Tuan NA, Tomson T, Allebeck P, Chuc NT, Cuong le Q. The treatment gap of epilepsy in a rural district of Vietnam: a study from the EPIBAVI project. Epilepsia. 2009;50(10):2320-3. 4. Kwan P, Brodie MJ. Early identification of refractory epilepsy. New England Journal of Medicine. 2000;342(5):314-9. 5. French JA, Krauss GL, Wechsler RT, Wang X-F, DiVentura B, Brandt C, et al. Perampanel for tonic-clonic seizures in idiopathic generalized epilepsy: a randomized trial. Neurology. 2015;85(11):950-7. 6. Hwang SK, Lee YJ, Nam SO, Kim WS, Kim JS, Kim SJ, et al. Real-Life Effectiveness and Tolerability of Perampanel in Pediatric Patients Aged 4 Years or Older with Epilepsy: A Korean National Multicenter Study. J Clin Neurol. 2020;16(1):53-9. 7. Villanueva V, Montoya J, Castillo A, Mauri-Llerda J, Giner P, López-González FJ, et al. Perampanel in routine clinical use in idiopathic generalized epilepsy: The 12-month GENERAL study. Epilepsia. 2018;59(9):1740-52. 8. Rodríguez-Osorio X, Lema-Facal T, Rubio-Nazábal E, Castro-Vilanova MD, Pato-Pato A, Abella-Corral J, et al. Perampanel effectiveness and safety as early add-on treatment for focal-onset seizures: PEREAGAL study. Epilepsy Res. 2021;172:106570. 9. Kim JH, Kim DW, Lee SK, Seo DW, Lee JW, Park HJ, et al. First add-on perampanel for focal-onset seizures: An open-label, prospective study. Acta Neurol Scand. 2020;141(2):132-40. 10. Im K, Lee S-A, Kim JH, Kim DW, Lee SK, Seo DW, et al. Long-term efficacy and safety of perampanel as a first add-on therapy in patients with focal epilepsy: Three-year extension study. Epilepsy & Behavior. 2021;125:108407. 11. Takahashi S, Shimizu K, Inaji M, Hashimoto S, Yamamoto S, Maehara T. Effectiveness of perampanel as a first add-on antiepileptic drug for the treatment of partial epilepsy. Epilepsy Behav. 2019;100(Pt A):106492.