Nghiên cứu hội chứng bệnh lý ngoài tuyến giáp trong tiên lượng bệnh nhân nhồi máu não giai đoạn cấp
Nguyễn Duy Duẩn, Hoàng Khánh
Trường Đại Học Y Dược Huế
TÓM TẮT
Mục tiêu: Khảo sát hội chứng bệnh lý ngoài tuyến giáp (NTIS) và mối liên quan với FT3, FT4, TSH và các thang điểm đột quỵ não của các Viện Sức khỏe Quốc gia Hoa Kỳ (NIHSS), thang điểm Rankin sửa đổi (mRS) và khả năng phục hồi chức năng sau 3 tháng trên những bệnh nhân nhồi máu não (NMN) cấp.
Đối tượng và phương pháp:Nghiên cứu mô tả cắt ngang tiến cứu trên 57 bệnh nhân NMN cấp điều trị nội trú tại Khoa Nội Tiết-Thần Kinh tại Bệnh viện Trung ương Huế từ tháng 5/2017 đến tháng 6/2018.
Kết quả:Tỷ lệ NTIS là 17,54% với biểu hiện là giảm nồng độ FT3 và nồng độ FT4 và TSH trong giới hạn bình thường. Điểm NIHSS trong nhóm có NTIS và nhóm không có NTIS lần lượt là 12 (8,75-15,75;CI: 95%) và 6 (4,00-8,00;CI: 95%).Điểm mRS nhập viện và sau 3 tháng của nhóm có NTIS cao hơn nhóm không có NTIS trung bình lần lượt là 1,21 điểm và 2,41 điểm.Nồng độ FT3 trong máu của nhóm bệnh nhân có NTIS thấp hơn nhóm không có NTIS 1,97 pmol/L.Sự khác biệt nồng độ FT4, TSH không có ý nghĩa thống kê giữa nhóm có NTIS và nhóm không có NTIS. Nồng độ FT3 có mối tương quan nghịch với điểm NIHSS nhập viện với r = - 0,43; điểm mRS nhập viện với r = - 0,31; điểm mRS sau 3 tháng với r = - 0,43; và mối tương quan thuận với mức độ cải thiện điểm mRS sau 3 tháng với r = 0,28. Không có mối tương quan giữa nồng độ FT4, và TSH với thang điểm NIHSS, thang điểm mRS và mức độ cải thiện điểm của mRS. Điểm mRS nhập viện là yếu tố độc lập có ý nghĩa tiên lượng điểm mRS sau 3 tháng. Với điểm cắt FT3 > 3,755 thì tiên lượng bệnh nhân có phục hồi chức năng sau 3 tháng với độ nhạy là 63,90% và độ đặc hiệu là 71,40% với diện tích dưới đường cong ROC là 0,70 (95%CI: 0,55 - 0,85).
Kết luận: Tỷ lệ NTIS là 17,54%. Nhóm có NTIS tiên lượng và phục hồi chức năng xấu hơn so với nhóm không có NTIS qua thang điểm NIHSS, mRS nhập viện và sau 3 tháng theo dõi. Nồng độ FT3 có mối tương quan nghịch với điểm NIHSS nhập viện, mRS nhập viện, mRS sau 3 tháng và mối tương quan thuận với mức độ cải thiện mRS sau 3 tháng. Không có mối tương quan FT4, TSH với các thang điểm trên.
Từ khóa: Hội chứng bệnh lý ngoài tuyến giáp, FT3, FT4, TSH, NIHSS, mRS, tiên lượng nhồi máu não cấp.
I. ĐẶT VẤN ĐỀ
Đột quỵ não có hai thể: nhồi máu não và chảy máu não. Trong đó, thể nhồi máu não chiếm 2/3 số ca đột quỵ não ở Hoa Kỳ theo thống kê năm 2017 [13]. Ở Việt Nam, tỷ lệ nhồi máu não năm 1990 là 59,58% và tại Huế là 60,58% [2]. Nhồi máu não không những gây tử vong nhanh chóng mà còn để lại di chứng gây tàn tật là gánh nặng cho gia đình, bệnh nhân và xã hội.
Trong những năm gần đây có nhiều nghiên cứu đánh giá tiên lượng trên bệnh nhân nhồi máu não cấp dựa vào các bằng chứng lâm sàng, các kỹ thuật chẩn đoán hình ảnh và các dấu ấn sinh học [3], [15]. Trong đó một số nghiên cứu về xét nghiệm chức năng tuyến giáp. Hormone tuyến giáp có vai trò quan trọng trong điều hòa hoạt động chuyển hóa tế bào và sự phát triển tế bào thần kinh [7], [16]. Lượng hormone lưu hành trong máu có thể giúp điều hòa kết cục của tưới máu. Trong tình huống nguy kịch, hormone tuyến giáp có thể kích hoạt quá mức chuyển hóa và khuếch đại tác dụng hệ thần kinh giao cảm, biểu lộ các gene đóng góp vào việc điều hòa các quá trình viêm tại não, sự hình thành và duy trì mạch máu não [1], [2], [4], [5].
Hội chứng bệnh lý ngoài tuyến giáp (Non-thyroidal Illness Syndrome), hay còn gọi là hội chứng bệnh lý bình giáp trong bệnh nặng, được mô tả bằng sự bất thường trong xét nghiệm chức năng tuyến giáp trong bối cảnh không có bệnh lý tuyến giáp, không có sự bất thường trong trục dưới đồi-yên và rối loạn chức năng tại tuyến giáp. Sau khi hồi phục bệnh lý nền, những xét nghiệm này sẽ trở về giới hạn bình thường [6], [17]. Biểu hiện của hội chứng này là nồng độ FT3 thấp, FT4 bình thường hoặc thấp và TSH trong giới hạn bình thường. Nhiều bằng chứng đưa ra rằng nồng độ FT3 máu thấp theo ngay sau nhồi máu não cấp liên quan đến độ trầm trọng của bệnh, tỷ lệ tử vong cao hơn, và kết cục hồi phục chức năng thấp hơn [8], [12]. Tuy nhiên, trong nước vẫn chưa có nghiên cứu nào về khảo sát hội chứng này trên đối tượng bệnh nhân nhồi máu não cấp.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Thiết kế nghiên cứu: Nghiên cứu mô tả cắt ngang tiến cứu trên 57 bệnh nhân điều trị nội trú tại Khoa Nội Tiết-Thần Kinh tại Bệnh viện Trung Ương Huế từ tháng 5/2017 đến tháng 6/2018.
2.2. Tiêu chuẩn chọn bệnh nhân
- Không có tiền sử bị đột quỵ và không mất chức năng trước khi nhập viện (mRS=0).
- Đồng ý tham gia nghiên cứu.
- Có TSH nằm trong khoảng tham chiếu bình thường của xét nghiệm, FT3 và FT4 không tăng [9], [14], [40].
2.3. Tiêu chuẩn loại trừ:
- Không đồng ý tham gia nghiên cứu.
- Chảy máu não, chảy máu dưới nhện; có tiền sử bệnh lý tuyến giáp đã và đang điều trị.
- Mắc các bệnh ảnh hưởng đến xét nghiệm chức năng tuyến giáp: bệnh đa nội tiết, tự miễn, bệnh tiêu hóa, bệnh phổi, bệnh tim mạch, bệnh thận, rối loạn chuyển hóa, viêm và nhiễm trùng, nhồi máu cơ tim, bỏng, chấn thương, sau phẫu thuật, ghép tủy xương.
- Đang sử dụng các thuốc có ảnh hưởng đến xét nghiệm chức năng tuyến giáp: Propylthiouracil, Methimazole (ức chế tổng hợp T3/T4), Lithium, Iodide, Amiodarone, Amioglutethimide (ức chế tiết T3/T4), INF, IL2, Sunitinib (viêm tuyến giáp), Iodide, Amiodarone (cường giáp Jod-Basedow), Glucocorticoids, đồng vận Dopamin, đồng phân Somatostatin, Rexinoid, Carbamazepine, Metformin (ức chế TSH), Metyparone (tăng TSH), Furosemid, Phenyltoin, Probenecid, Heparin, thuốc kháng viêm không steroid (thay thế vị trí gắn của T4 vào TBG) .
- Đang mắc bệnh lý ác tính hoặc đang điều trị các thuốc ức chế miễn dịch.
- Có xét nghiệm chức năng tuyến giáp cho thấy bệnh lý tuyến giáp rõ hoặc dưới lâm sàng: bất thường xét nghiệm TSH hoặc tăng FT4 hoặc tăng FT3[14], [40].
III. KẾT QUẢ
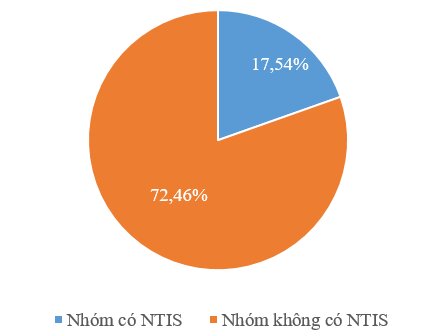
1. Tỷ lệ NTIS trong bệnh nhân NMN
Biểu đồ 1: Tỷ lệ hội chứng bệnh lý ngoài tuyến giáp
Tỷ lệ NTIS là 17,54% với biểu hiện là giảm nồng độ FT3 và nồng độ FT4và TSH trong giới hạn bình thường.
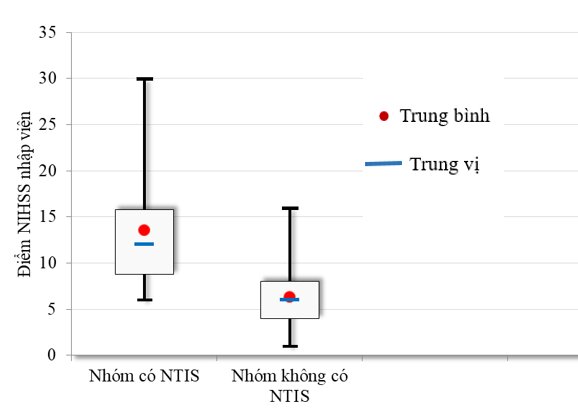
2. Mối liên quan của NTIS, FT3, FT4 và TSH với các thang điểm NIHSS, mRS và khả năng phục hồi chức năng sau 3 tháng.
Biểu đồ 2: Phân bố điểm NIHSS nhập viện ở nhóm có NTIS và không có NTIS
Điểm NIHSS trong nhóm có NTIS và nhóm không có NTIS lần lượt là 12 (8,75-15,75;CI: 95%) và 6 (4,00-8,00;CI: 95%).
Bảng 1. Điểm mRS nhập viện, sau thời gian 3 tháng và các thông số cận lâm sàng của nhóm có NTIS và nhóm không có NTIS
| Thông số | Nhóm có NTIS (n=10) | Nhóm không có NTIS (n=47) | p |
| mRS nhập viện | 4,10 ± 0,74 | 2,89 ± 1,11 | < 0,05 |
| mRS sau 3 tháng | 4,30 ± 1,16 | 1,89 ± 1,29 | < 0,05 |
| FT3 | 1,98 ± 0,52 | 3,95 ± 0,83 | < 0,05 |
| FT4 | 12,77 ± 1,88 | 13,70 ± 2,53 | > 0,05 |
| TSH | 3,00 ± 1,26 | 2,30 ± 1,13 | > 0,05 |
Điểm mRS nhập viện và sau 3 tháng của nhóm có NTIS cao hơn nhóm không có NTIS trung bình lần lượt là 1,21 điểm và 2,41 điểm.Nồng độ FT3 trong máu của nhóm bệnh nhân có NTIS thấp hơn nhóm không có NTIS 1,97 pmol/L.Sự khác biệt nồng độ FT4, TSH không có ý nghĩa thống kê giữa nhóm có NTIS và nhóm không có NTIS.
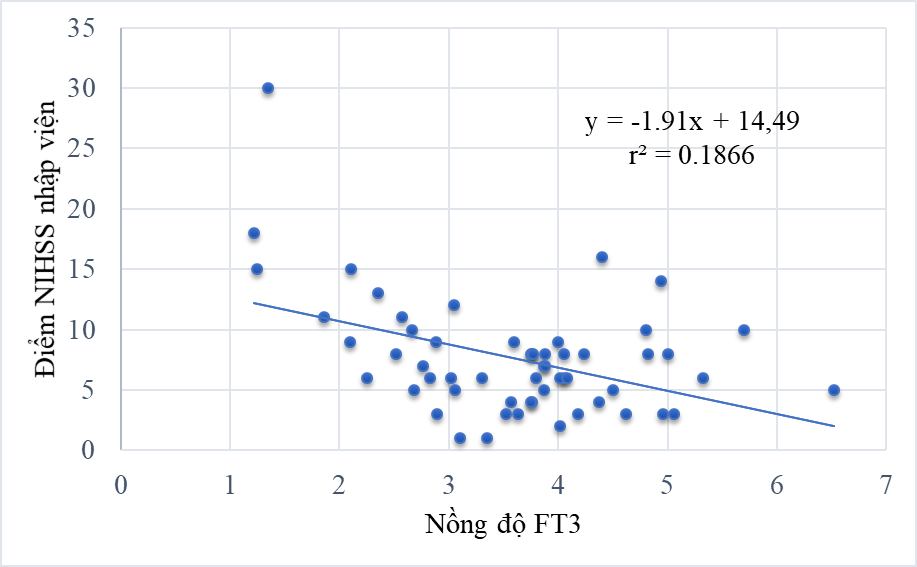
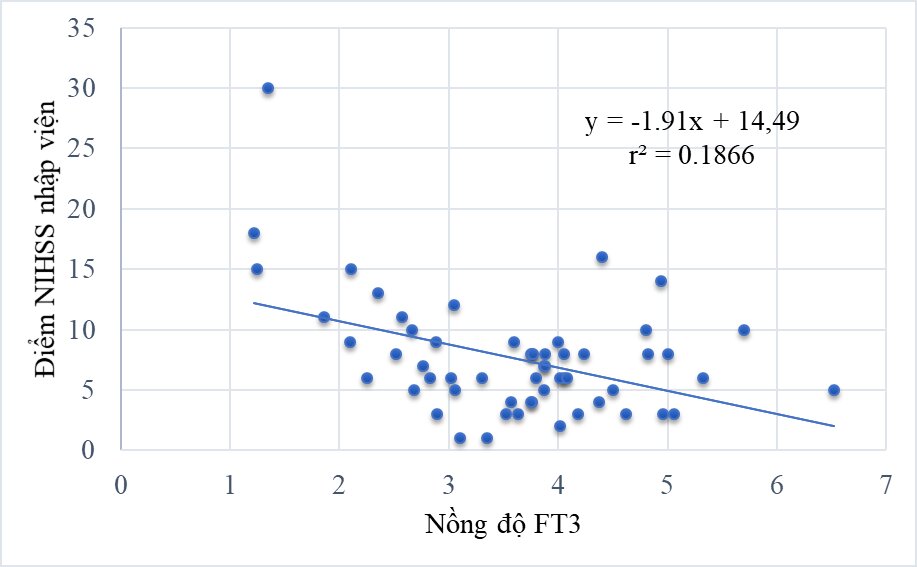
Biểu đồ 3: Tương quan giữa nồng độ FT3 và điểm NIHSS nhập viện
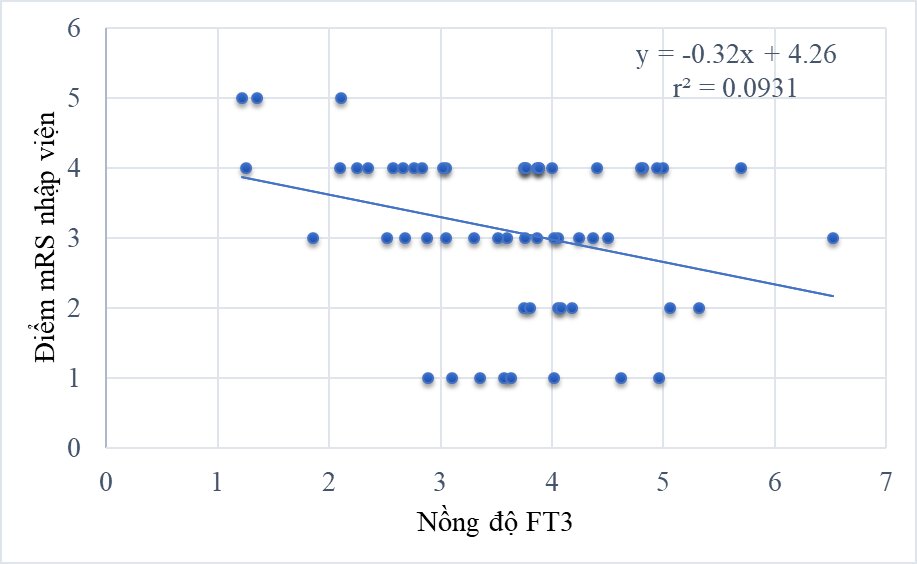
Biểu đồ 4: Tương quan giữa nồng độ FT3 và điểm mRS nhập viện
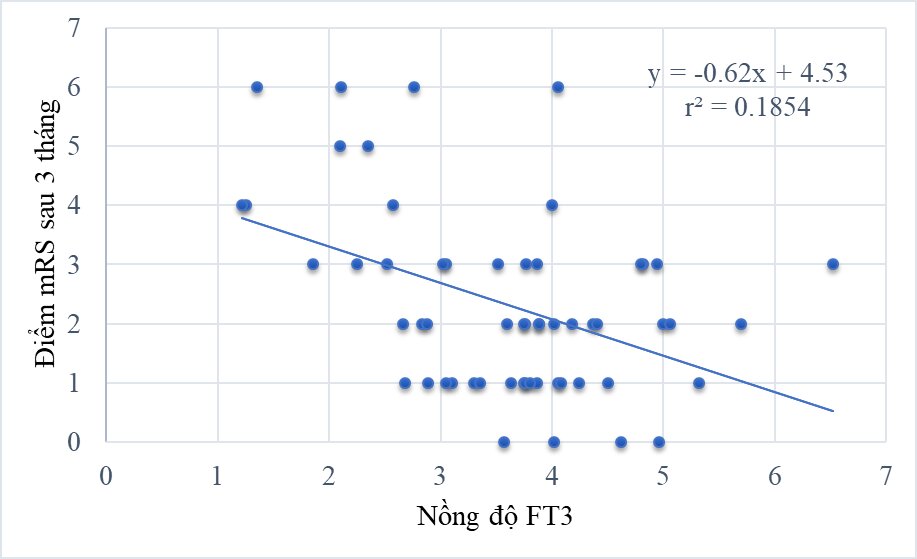
Biểu đồ 5: Tương quan giữa nồng độ FT3 và điểm mRS sau 3 tháng
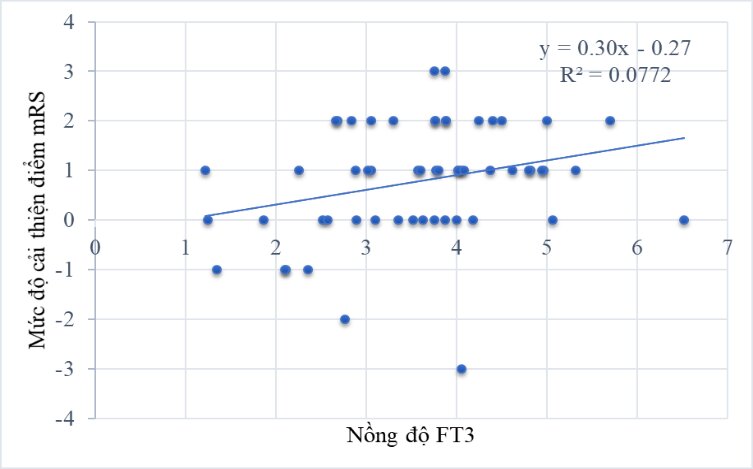
Biểu đồ 6: Tương quan giữa nồng độ FT3 và mức độ cải thiện điểm mRS sau 3 tháng
Nồng độ FT3 có mối tương quan nghịch với điểm NIHSS nhập viện với r = - 0,43; điểm mRS nhập viện với r = - 0,31; điểm mRS sau 3 tháng với r = - 0,43; và mối tương quan thuận với mức độ cải thiện điểm mRS sau 3 tháng với r = 0,28. Không có mối tương quan giữa nồng độ FT4, và TSH với thang điểm NIHSS, thang điểm mRS và mức độ cải thiện điểm của mRS. Điểm mRS nhập viện là yếu tố độc lập có ý nghĩa tiên lượng điểm mRS sau 3 tháng.
Bảng 2. Mô hình hồi quy tuyến tính đa biến giữa điểm mRS sau 3 tháng và các thông số
| Chỉ số | B | p |
| Hằng số | 0,869 | > 0,05 |
| Điểm NIHSS nhập viện | 0,073 | > 0,05 |
| Điểm mRS nhập viện | 0,612 | < 0,01 |
| Nồng độ FT3 | -0,280 | > 0,05 |
| Kết quả đánh giá mô hình hồi quy: Hệ số hồi quy r = 0,73, p < 0,05 | ||
Mô hình hồi quy có ý nghĩa thống kê, tuy nhiên khả năng tiên lượng trung bình (r = 0,73, p < 0,05). Sau khi tiến hành phân tích hồi quy đa biến chỉ có điểm mRS nhập viện là yếu tố độc lập có ý nghĩa thống kê để dự đoán điểm mRS sau 3 tháng (p < 0,05) với phương trình hồi quy đa biến:
Điểm mRS sau 3 tháng = 0,869 + 0,62*Điểm mRS nhập viện + 0,07* Điểm NIHSS nhập viện - 0,28 *nồng độ FT3.
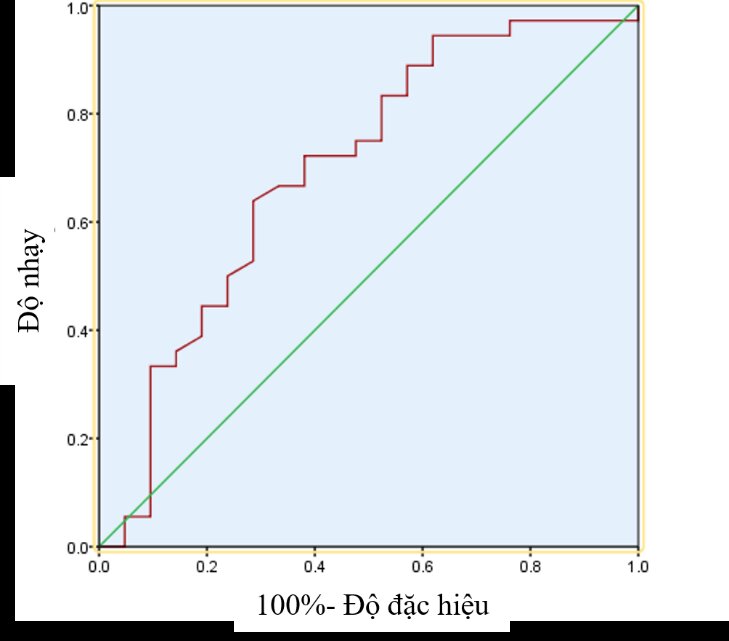
Biểu đồ 7: Xác suất bệnh nhân NMN có hồi phục chức năng sau 3 tháng
Với điểm cắt FT3 > 3,755 thì tiên lượng bệnh nhân có phục hồi chức năng sau 3 tháng với độ nhạy là 63,90% và độ đặc hiệu là 71,40% với diện tích dưới đường cong ROC là 0,70 (95% CI: 0,55 – 0,85).
IV. BÀN LUẬN
Trong nghiên cứu của chúng tôi, tỷ lệ bệnh nhân NMN có NTIS là 17,54% cao hơn so với nghiên cứu của Akram Mohammed Al-Mahdawi ở Iraque với tỷ lệ 3,80% nhưng lại thấp hơn rất nhiều so với nghiên cứu phân tích tổng hợp của Adomas Bunevicius và cộng sự với tỷ lệ NTIS lên đến 61% bệnh nhân bị NMN và 32% trong quần thể bệnh nhân đột quỵ não nói chung [16] [10]. Sự khác biệt này có thể trong nghiên cứu của chúng tôi, định lượng FT3 có giá trị < 2,6 pmol/L và FT4, TSH bình thường được xem là có NTIS trong khi đó nghiên cứu họ sử dụng một số định lượng có độ chính xác cao hơn như T3 toàn phần và rT3 và nghiên cứu trên nhóm chứng bình thường.
Mức độ nặng của NMN lúc nhập viện qua thang điểm NIHSS và mRS nhập viện cao hơn trong nhóm có NTIS. Cụ thể là nhóm có NTIS có điểm NIHSS cao hơn có ý nghĩa thống kê so với nhóm không có NTIS 6 điểm (p>0,05) và điểm mRS nhập viện trung bình cao hơn 1,21 điểm. Tương tự, với điểm mRS sau 3 tháng thì nhóm có NTIS cao hơn nhóm không có NTIS 2,41 điểm. Kết quả trên sơ bộ cho thấy những bệnh nhân NMN cấp có NTIS có khiếm khuyết thần kinh nhập viện và sau 3 tháng nặng hơn so với nhóm bình giáp không có NTIS.
Có mối tương quan nghịch mức độ trung bình và yếu giữa nồng độ FT3 với điểm NIHSS nhập viện, điểm mRS nhập viện và điểm mRS sau 3 tháng.Tuy nhiên lại không có mối tương quan nào giữa nồng độ FT4 và TSH với các chỉ số trên, điều này cho thấy vai trò quan trọng của T3 trong độ nặng của NMN và tiên lượng hồi phục chức năng não. Kết quả này phù hợp với các nghiên cứu của Apurva P. và Dhital R. [11], [12]. Với mô hình hổi quy tuyến tính của mRS sau 3 tháng cho thấy: sự thay đổi của mRS nhập viện có thể giải thích được 45% sự thay đổi của mRS sau 3 tháng, và NIHSS có thể giải thích được 40% sự thay đổi của điểm mRS sau 3 tháng; cứ mỗi điểm NIHSS nhập viện tăng lên thì điểm mRS sau 3 tháng tăng thêm 0,20 điểm; cứ mỗi điểm mRS nhập viện tăng thêm thì điểm mRS sau 3 tháng tăng thêm 0.92 điểm; cứ mỗi mmol/L nồng độ FT3 tăng thêm thì mRS sau 3 tháng giảm đi 0,62 điểm. Tuy nhiên chỉ có mức độ nặng của khiếm khuyết chức năng lúc nhập viện có giá trị tiên đoán tiên lượng độ nặng của khiếm khuyết chức năng sau 3 tháng.
KẾT LUẬN
Tỷ lệ bệnh lý ngoài tuyến giáp (NTIS) là 17,54%.Nhóm có NTIS tiên lượng và phục hồi chức năng xấu hơn so với nhóm không có NTIS qua thang điểm NIHSS, mRS nhập viện và sau 3 tháng theo dõi. Nồng độ FT3 có mối tương quan nghịch với điểm NIHSS nhập viện, mRS nhập viện, mRS sau 3 tháng và mối tương quan thuận với mức độ cải thiện mRS sau 3 tháng. Không có mối tương quan FT4, TSH với các thang điểm trên.
ABSTRACT
STUDY ON THE NON-THYROIDAL ILLNESS SYNDROME IN ACUTE ISCHEMIC STROKE PROGNOSIS
Purpose:To investigate Non-thyroidal Illness Syndrome (NTIS) and the association with FT3, FT4, TSH concentration, National Institutes of Health Stroke Scale (NIHSS) modified Rankin Scale (mRS) and the functional improvement in 3 months in patients with acute ischemic stroke (AIS).
Materials and methods: A longitudinal observational study is conducted on 57 in-hospital patients in Endocrinology-Neurology Department of Hue Central Hospital from May 2017 to June 2018.
Results: NTIS is accounted for 17,54% patients with AIS with decreased FT3 while as FT4, TSH in a normal range. NIHSS in the group with NTIS and without NTIS are 12 (8,75-15,75;CI: 95%) and 6 (4,00-8,00;CI: 95%), respectively. On-admission and 3-months mRS in the group with NTIS are 1,21 and 2,41 score higher than those without NTIS, respectively. FT3 concentration in the group with NTIS is 1,97 pmol/L lower than those without NTIS. There are no differences in the two group in terms of FT4, TSH concentration. There are reverse correlation between FT3 and NIHSS with r = - 0,43; and on-admission mRS with r = - 0,31; 3-months mRS with r = - 0,43. There is a correlation between FT3 and 3- months mRS improvement with r = 0,28. There is no correlation between FT4, TSH and NIHSS, mRS, mRS improvement. On-admission mRS is an independent prognostic factor of 3-months mRS. With the cut-off FT3 > 3,755, the recovery possibility of patient is with 63,90% sensitivity and 71,40% specificity with the Area Under the Cure is 0,70 (95%CI: 0,55 – 0,85).
Conclusion: NTIS is accounted for 17,54%. The severity and 3-months functional recovery of patients with NTIS are worse than those without NTIS through NIHSS, on-admission and 3-months mRS. FT3 is reverse correlated with on-admission NIHSS, admission, and 3-months mRS while correlated with mRS improvement. There is no correlation between FT4, TSH and these scales.
Keywords: Non-thyroidal Illness Syndrome, FT3, FT4, TSH, NIHSS, mRS, acute ischemic stroke prognosis.
Tài liệu tham khảo
1. Hoàng Trọng Hanh (2015), Nghiên cứu nồng độ Protein S100B và NSE huyết thanh ở bệnh nhân nhồi máu não giai đoạn cấp tại bệnh viện Trung Ương Huế, Luận án Tiến Sĩ Y Học, Đại Học Y Dược Huế, Đại Học Huế.
2. Hoàng Khánh (2013), "Dịch tể học Tai biến mạch máu não", Giáo trình sau đại học Thần kinh học, Huế, pp.227-231.
3. Hoàng Khánh (2015), "Tai biến mạch máu não", Giáo trình Nội thần kinh, NXB Đại Học Huế.
4. Ngô Thanh Sơn (2016), Nghiên cứu lâm sàng và hình ảnh siêu âm doppler động mạch cảnh ngoài sọ ở bệnh nhân nhồi máu não trên lều giai đoạn cấp có đái tháo đường, Tiến sĩ Y học, Học viện Quân y.
5. Trương Văn Sơn và Cao Phi Phong (2010), "Ứng dụng thang điểm đánh giá đột quỵ trong tiên lượng sớm bệnh nhân đột quỵ thiếu máu não cục bộ cấp", Y Học TP. Hồ Chí Minh, 14 (3).
6. Nguyễn Khoa Diệu Vân (2016), Nội tiết học trong thực hành lâm sàng, NXB Y học, pp.136.
7. Alevizaki M., Margaret Synetou, Konstantinos Xynos et al. (2006), "Hypothyroidism as a protective factor in acute stroke patients", Clinical Endocrinology, (65), pp.369–372.
8. Apurva P., Vijay Kumar Goel, Amit Rastogi et al. (2017), "Thyroid dysfunction in patients of ischemic cerebrovascular accidents", Thyroid Research and Practice, 14 (1), pp.32.
9. American Diabetes Association (2017), "Standards of medical care in diabetes—2017 abridged for primary care providers", Clinical Diabetes, 35 (1), pp.5-26.
10. Bunevicius A. et al. (2015), "Neuroprotective actions of thyroid hormones and low-T3 syndrome as a biomarker in acute cerebrovascular disorders", Expert Review of Neurotherapeutics, 15 (3), pp.315–326.
11. Cong Ng. H. (2007), "Stroke care in Vietnam", International Journal of Stroke, 2 (4), pp.279.
12. Dhital R. et al. (2017), "Ischemic Stroke and Impact of Thyroid Profile at Presentation: A Systematic Review and Meta-analysis of Observational Studies", Journal of Stroke and Cerebrovascular Diseases, 26 (12), pp.2926–2934.
13. Emelia J. B. et al. (2017), "Heart disease and stroke statistics—2017 update: a report from the American Heart Association", Circulation, 135 (10), pp.e146.
14. Forti P. et al. (2014), "Thyroid function tests and early outcomes of acute ischemic stroke in older euthyroid patients", Experimental Gerontology.
15. Francesco L. et al. (2016), "The prognostic value of biomarkers in stroke", Immunity & Ageing, 13 (1), pp.19.
16. Mohammed A. A. (2013), "Thyroid Function Tests in Patient with Ischemic Stroke", Karbala Journal of Medicine, 6 (2).
17. Thuy T. T. (2018), "Abnormal thyroid function in nonthyroidal illness", Journal of Endocrinology and Diabetes, 30 (2), pp.7-13.