Mối tương quan giữa áp lực nội sọ và điểm Glassgow ở bệnh nhân xuất huyết não 5 ngày đầu
Lê Thị Bích Thủy1, Nguyễn Văn Chương2 Bệnh viện Đa khoa Tỉnh Phú Thọ1 Bệnh viện Quân y 1032
TÓM TẮT Xuất huyết não gây nên những thương tổn nguyên phát và thứ phát, chính những thương tổn này dẫn đến phù não và hậu quả cuối cùng gây tăng áp lực nội sọ(ALNS). Áp lực nội sọ càng càng cao thì tiên lượng càng nặng. Mục tiêu: Xác định giá trị áp lực nội sọ ở bệnh nhân xuất huyết não 5 ngày đầu và tìm mối tương quan giữa áp lực nội sọ với điểm Glassgow tỷ lệ sống còn ở bệnh nhân xuất huyết não 5 ngày đầu. Đối tượng và phương pháp nghiên cứu: 70 bệnh nhân xuất huyết não điều trị tại Bệnh viện Bạch Mai. Kết quả: 48 bệnh nhân nam, 32 bệnh nhân nữ, < 40 tuổi có 8 bệnh nhân, 40- 49 tuổi có 8 bệnh nhân, 50- 59 tuổi có 23 bệnh nhân, 60- 69 tuổi có 28 bệnh nhân, trên 70 tuổi có 3 bệnh nhân. Nhóm Glasgow dưới 5 điểm có 16 bệnh nhân, nhóm bệnh nhân Glasgow 6-8 điểm có 30 bệnh nhân, nhóm Glasgow 9- 14 điểm có 19 bệnh nhân, nhóm Glasgow 15 điểm có 5 bệnh nhân. Giá trị áp lực nội sọ theo số lượng bệnh nhân: 0- 15 mmHg có16 bệnh nhân, 16- 20 mmHg có 10 bệnh nhân, 21- 40 mmHg có 29 bệnh nhân, > 40 mmHg có 15 bệnh nhân. Kết luận: Ở bệnh nhân xuất huyết não áp lực nội sọ tăng cao, khi áp lực nội sọ càng cao, thang điểm Glasgow càng thấp. Từ khóa: Xuất huyết não, Áp lực nội sọ.
ĐẶT VẤN ĐỀ
Xuất huyết não gây nên những thương tổn nguyên phát và thứ phát, chính những thương tổn này dẫn đến phù não và hậu quả cuối cùng gây tăng áp lực nội sọ. Áp lực nội sọ càng càng cao thì tiên lượng càng nặng. Ngày nay bên cạnh những phương tiện chẩn đoán hình ảnh hiện đại như chụp CTScan, cộng hưởng từ để chẩn đoán chính xác, trong quá trình điều trị việc theo dõi các chỉ số sinh lý nội sọ đã mở ra một hướng mới giúp các bác sỹ hồi sức cấp cứu và các bác sỹ chuyên khoa thần kinh có thể điều trị cho bệnh nhân XHN nặng rất hiệu quả, giảm tỷ lệ tử vong cũng như tàn phế [1]. Do vậy chúng tôi nghiên cứu đề tài này nhằm hai mục tiêu: 1. Xác định giá trị áp lực nội sọ ở bệnh nhân xuất huyết não 5 ngày đầu. 2. Tìm mối tương quan giữa áp lực nội sọ với điểm Glassgow ở bệnh nhân xuất huyết não 5 ngày đầu.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- Đối tượng nghiên cứu:
1.1.Tiêu chuẩn nghiên cứu
- Gồm 70 bệnh nhân được chẩn đoán xuất huyết não và được đặt catheter đo ALNS tại bệnh viện Bạch Mai trong khoảng thời gian từ tháng 1/2015 đến tháng 12/2019.
- Các bệnh nhân đến viện phải ở trong 5 ngày đầu của bệnh.
1.2. Tiêu chuẩn loại trừ
- Bệnh nhân đột quỵ tái diễn.
- CMN trong u não.
- Bệnh nhân có các bệnh não khác trong tiền sử.
- Tình trạng lâm sàng quá nặng không thể tiến hành đo ALNS: tụtHA, sốc..
2. Phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, chọn mẫu ngẫu nhiên thuận tiện. Tất cả bệnh nhân được khám lâm sàng thầnkinhvànộikhoa, được chụp CTScaner sọ não để chẩn đoán xác định và được đặt catheterđoáp lực nội sọ... Các dữ liệu thu thập được ghi chép vào phiếu nghiên cứu cho từng bệnh nhân. Số liệu thu thập được xử lý trên phần mềm Stata.
KẾT QUẢ NGHIÊN CỨU
1. Đặc điểm chung của nhóm nghiên cứu
1.1. Đặc điểm về tuổi
Bảng 1. Phân bố theo lứa tuổi.
| Tuổi | Số bệnh nhân (n= ) | Tỷ lệ (%) |
| < 40 | 8 | 11,4 |
| 40-49 | 8 | 11,4 |
| 50-59 | 23 | 32,9 |
| 60-69 | 28 | 40 |
| ≥ 70 | 3 | 4,3 |
| X+ SD | 56 ± 11 | |
| Tổng | 70 | 100 |
Nhận xét: Nhóm tuổi chiếm tỷ lệ cao nhất là 60- 69 ( chiếm tỷ lệ cao nhất là 40%), nhóm tuổi 50- 59 ( chiếm tỷ lệ 32,9%), tuổi trung bình là 56 ± 11.
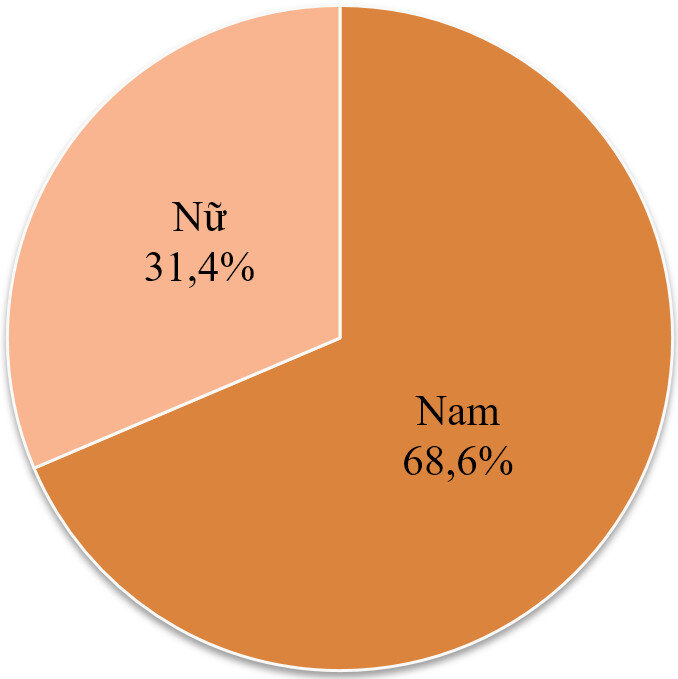
1.2. Đặc điểm về giới
Biểu đồ 1. Phân bố theo giới tính.
Nhận xét: Tỷ lệ nam cao hơn nữ , nam chiếm tỷ lệ 68,6%, nữ chiếm tỷ lệ 31,4%.
1. Một số đặc điểm khởi phát
Bảng 2. Một số đặc điểm khởi phát
| Triệu chứng | Số lượng | Tỷ lệ (%) | |
| Khởi phát | Đột ngột | 31 | 44.3 |
| Cấp tính | 19 | 27.1 | |
| Nặng dần | 20 | 28.6 | |
| Ý thức | Không rối loạn | 28 | 40 |
| Rối loạn | 42 | 60 | |
| Đau đầu | 40 | 57.1 | |
| Nôn | 21 | 30 | |
| Rối loạn ngôn ngữ | 18 | 25.7 | |
| Rôí loạn cơ vòng | 14 | 20 | |
| Liệt nửa người | 11 | 15.7 | |
| Huyết áp tăng | 2 | 2.9 | |
Nhận xét: Khởi phát đột ngột chiếm tỷ lệ cao ( 44,3%), triệu chứng đau đầu chiếm tỷ lệ cao ( 57,1%).
- Một số triệu chứng lâm sàng khi vào viện
| Triệu chứng lâm sàng | Số lượng | Tỷ lệ (%) | |
| Điểm Glasgow | ≤ 3 điểm | 3 | 4.3 |
| 4-5 điểm | 13 | 18.6 | |
| 6- 8 điểm | 30 | 42.9 | |
| 9-14 điểm | 19 | 27.1 | |
| 15 điểm | 5 | 7.1 | |
| X ± SD | 7,9 ± 3,2 | ||
| Đau đầu | 26 | 37.1 | |
| Nôn | 12 | 17.1 | |
| Liệt nửa người | 32 | 45.7 | |
| Rối loạn ngôn ngữ | 5 | 7.1 | |
| Rối loạn cơ vòng | 40 | 57.1 | |
| Co giật | 0 | 0 | |
Nhận xét:Điểm Glasgow 6- 8 điểm chiếm tỷ lệ cao nhất (42.9%)
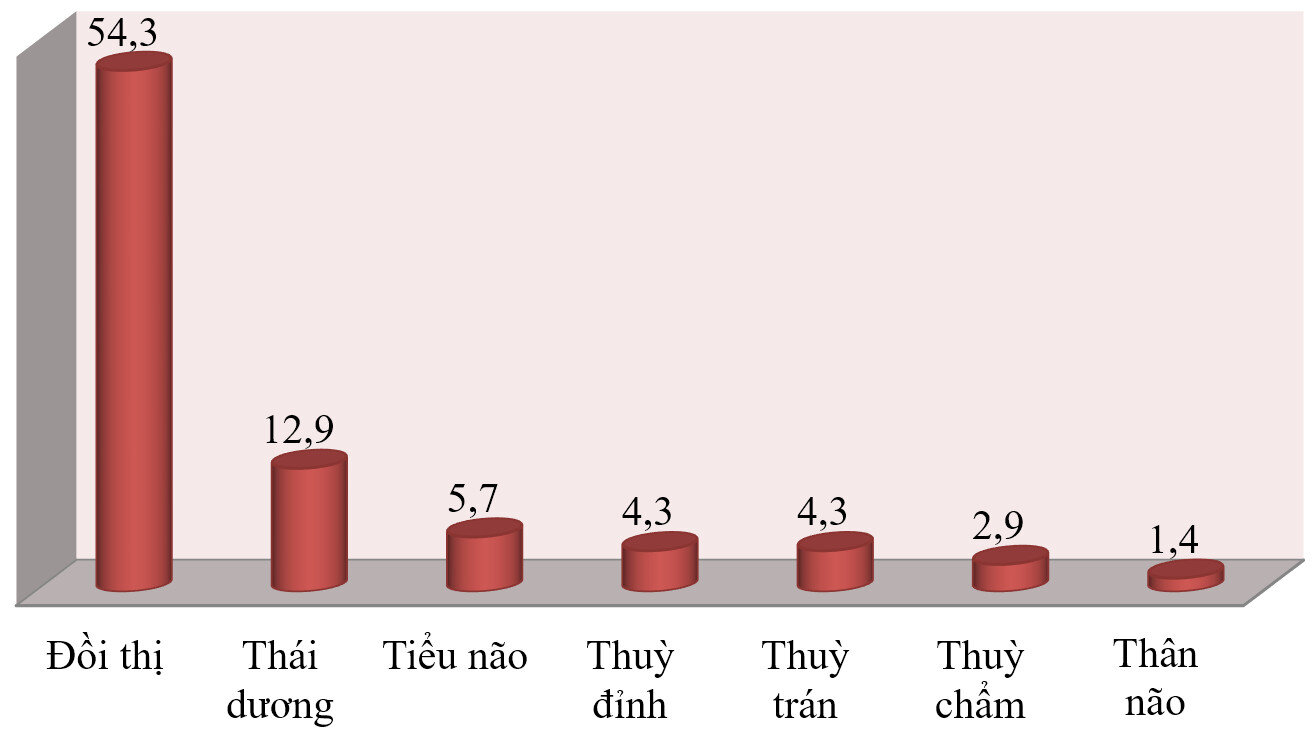
- Đặc điểm về thương tổn
Biểu đồ 2. Vị trí tổn thương não trên hình ảnh cắt lớp vi tính sọ não
Nhận xét: Tổn thương đồi thị chiếm tỷ lệ cao ( 54,3%).
1. Giá trị áp lực nội sọ của bệnh nhân nghiên cứu
Bảng 4. Chỉ số ALNS của nhóm bệnh nhân nghiên cứu| Chỉ số ALNS | Số bệnh nhân(n= ) | Tỷ lệ (%) |
| ALNS bình thường (0 –15mmHg) | 16 | 22,9 |
| ALNS bất thường (16–20mmHg) | 10 | 14,3 |
| Tăng ALNS trung bình (21–40mmHg) | 29 | 41,4 |
| Tăng ALNS nguy hiểm (Trên 40mmHg) | 15 | 21,4 |
| X ± SD | 26,6 ± 12,0 | |
| Tổng | 70 | 100 |
Nhận xét: Tăng ALNS trung bình (21– 40 mmHg) chiếm tỷ lệ cao 41,4 %, ALNS bình thường (0 –15 mmHg) chiếm tỷ lệ 22,9%.
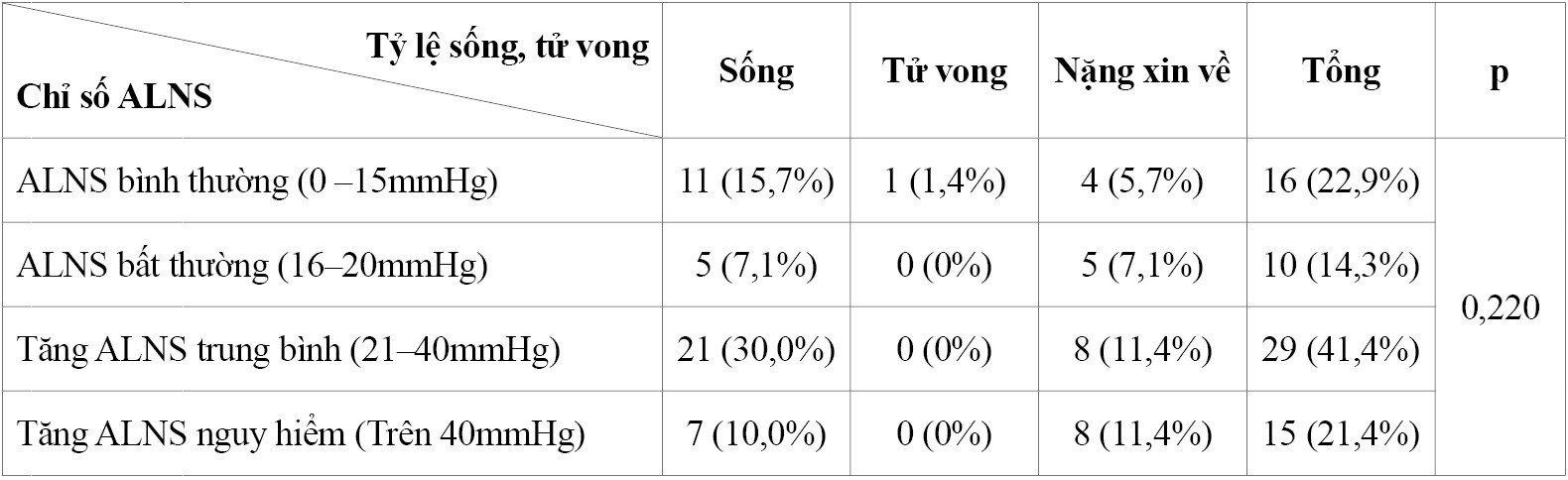
- Mối liên quan giữa chỉ số áp lực nội sọ và tỷ lệ sống, tử vong, nặng xin về
Bảng 5. Mối liên quan giữa chỉ số ALNS và tỷ lệ sống, tử vong, nặng xin về
Nhận xét:Tăng ALNS trung bình ở bệnh nhân nặng xin về chiếm tỷ lệ 11,4%.
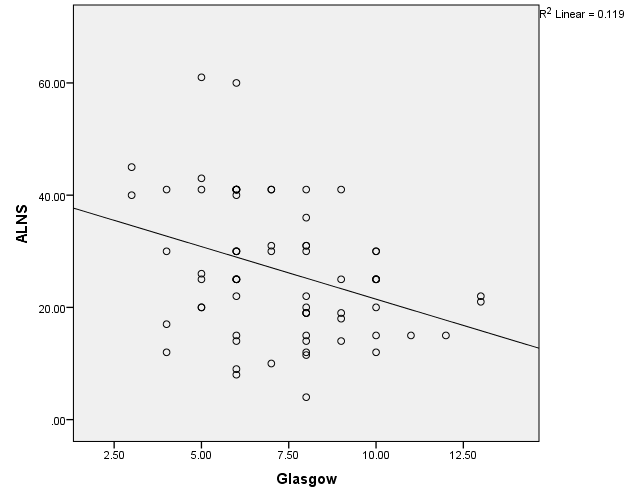
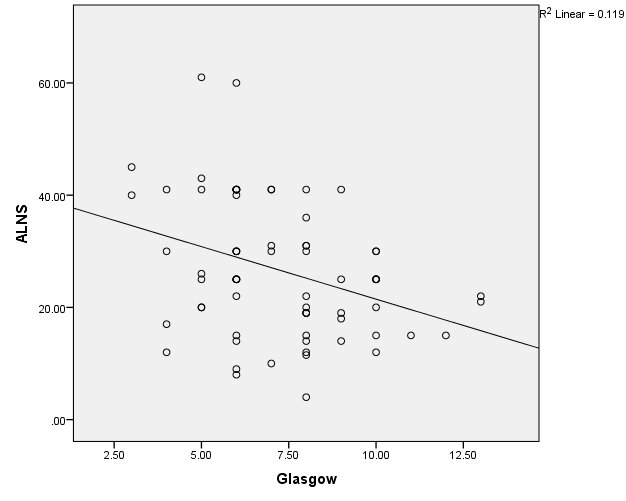
- Mối tương quan giữa ALNS và điểm Glassgow
Biểu đồ 3. Mối liên quan giữa ALNS và điểm Glassgow.
Nhận xét:ALNS và Glasgow có mối tương quan mức độ trung bình với r=0,346, p=0,003. Phương trình tương quan tuyến tính y= -1,87x+40,19.
BÀN LUẬN
Bệnh nhân trong nhiên cứu của chúng tôi có tỷ lệ mắc bệnh cao nhất khoảng từ 50- 69 tuổi (72,9%), thấp nhất là độ tuổi ≥ 70 tuổi (4,3%), nhóm tuổi dưới 40 chiếm tỷ lệ 11,4%, tuổi trung bình 56 ± 11 . Kết quả này cũng tương tự một số tác giả trong và ngoài nước. Theo Nguyễn Văn Chương và cộng sự năm 2012 khi nghiên cứu trên bệnh nhân chảy máu não tại Bệnh viện 103 nhóm chảy máu não có tuổi trung bình là 60,41 ± 13,85 tuổi[4]. Do nguyên nhân chủ yếu của chảy máu não là do tăng huyết áp chiếm 65%, ngoài các nguyên nhân khác như bệnh mạch máu dạng bột, u não, dị dạng động tĩnh mạch,…Nguyên nhân chủ yếu của nhồi máu não là do xơ vữa động mạch, mảng xơ vữa cần thời gian hình thành và tiến triển nhiều năm. Điều này cũng phù hợp với y văn vì XHN tự phát phần lớn do THA ở nhóm bệnh nhân trung niên, trong khi XHN ở bệnh nhân lớn tuổi thường kèm theo nguyên nhân khác như bệnh mạch máu thoái hóa dạng bột có tỷ lệ thấp hơn mặt khác phần lớn CMN là hậu quả của tăng HA, do đó độ tuổi trên dưới 60 tuổi của các nghiên cứu là phù hợp về yếu tố thời gian và bệnh lý. Bệnh nhân trong nghiên cứu của chúng tôi có giới tính như trong Biểu đồ 1. Trong nghiên cứu này, nam giới chiếm đa số (68,6% so với 31,4% là nữ). Tỷ lệ về giới tính trong nghiên cứu này cũng tương tự các nghiên cứu khác trong và ngoài nước. Theo tác giả Nguyễn Văn Tuyến nam mắc bệnh nhiều hơn nữ, tỷ lệ nam/nữ là 2,83/1[5]. XHN thường gặp hơn ở nam giới với các yếu tố nguy cơ hay gặp ở giới này như uống rượu nhiều, hút thuốc lá… nhiều hơn nữ giới nên tỷ lệ bệnh lý tim mạch và đột quỵ não thường gặp ở nam nhiều hơn ở nữ. Ngoài ra tính chất về hormon có sự khác biệt ở 2 giới, hormon testosteron so với nữ giới estrogen. Không chỉ chảy máu não mà nhiều bệnh lý tim mạch khác tỷ lệ nam giới đều cao hơn nữ giới.
Về một số đặc điểm khởi phát trong nghiên cứu của chúng tôi đa số bệnh nhân có khởi phát đột ngột (44.3%). Tỷ lệ này thấp hơn so với tác giả Nguyễn Văn Chương và cộng sự năm 2012 khi nghiên cứu trên bệnh nhân chảy máu não tại Bệnh viện 103 nhóm chảy máu não có đặc điểm khởi phát nặng dần ngay từ đầu chiếm 78,1%, nặng dần dần chiếm 21,9% [4]. Đa số bệnh nhân có rối loạn ý thức với 60% bệnh nhân. Các triệu chứng sau khởi phát bao gồm đau đầu, nôn, rối loạn ngôn ngữ, rối loạn cơ vòng, tăng huyết áp và liệt nửa người. Trong đó đau đầu là triệu chứng chiếm đa số 57% bệnh nhân có triệu chứng này. Tuy nhiên tỷ lệ này cao hơn Nguyễn Văn Chương và cộng sự là 40,6% [4]. Chúng tôi cho rằng sự khác nhau này do đặc điểm lâm sàng khác nhau từng bệnh nhân và liên quan đến thiết kế của các nghiên cứu.
Rối loạn về mặt ý thức là triệu chứng lâm sàng nổi bật ở bệnh nhân khi mới vào viện với 65.8% bệnh nhân khi mới vào viện trong trạng thái hôn mê (Bảng 3). Đa số bệnh nhân đánh giá theo thang điểm Glasgow có điểm số từ 6-8 điểm chiếm tỷ lệ 42.9%, theo Nguyễn Văn Chương và cộng sự tỷ lệ bệnh nhân có rối loạn ý thức là 59,3%, Glasgow 14,30 ± 1,85[4]. Một số các triệu chứng lâm sàng khác lúc nhập viện như đau đầu, nôn, liệt nửa người, rối loạn ngôn ngữ, rối loạn cơ vòng cũng có xuất hiện ở bệnh nhân nghiên cứu của chúng tôi. Đây là các dấu hiện biểu hiện các tổn thương thần kinh do chảy máu não. Đáng chú ý 2 dấu hiệu là liệt nửa người (45.7%) và rối loạn cơ vòng (57.1%) có thấy ở khoảng một nửa số bệnh nhân mới vào viện. Tỷ lệ này thấp hơn so với nghiên cứu của Nguyễn Văn Tuyến với 78.26% bệnh nhân có rối loạn cơ tròn [5].
Vị trí tổn thương trên hình ảnh cắt lớp vi tính sọ não trong nghiên cứu của chúng tôi là vùng đồi thị với 54,3% các trường hợp. Trong xuất huyết, vị trí hay gặp nhất là thùy thái dương (15.7%) và thùy trán (11.4%) thấp nhất là thùy chẩm (8.6%) và thùy đỉnh (4.3%).
XHN làm tăng ALNS bằng nhiều cơ chế khác nhau. Ban đầu, bản thân thể tích ổ xuất huyết có thể mở rộng đến 24 giờ sau khởi phát ảnh hưởng đến thể tích đệm nội sọ, sau đó, những protein trong ổ xuất huyết thẩm thấu tích cực dẫn đến phù nề trong các mô xung quanh, khoảng 75% bệnh nhân bị tăng phù nề quanh ổ xuất huyết trong vòng 24 giờ đầu tiên. Trên cơ sở lý thuyết , rõ ràng tăng ALNS ở những bệnh nhân xuất huyết não luôn phối hợp với nhứng tình huống lâm sàng nặng nhất cũng như có tiên lượng xấu nhất. Trong nghiên cứu của chúng tôi có 22.9% bệnh nhân có ALNS bình thường và có đến 77.1% bệnh nhân có ALNS cao trên mức bình thường (>16 mmHg), trong đó ALNS bất thường (16-20 mmHg) chiếm tỷ lệ 14,3%, tăng ALNS trung bình (21 – 40 mmHg) chiếm tỷ lệ cao nhất 41,4%, tăng ALNS nguy hiểm (trên 40 mmHg) chiếm tỷ lệ 21,4% [Bảng 4]. Theo kết quả nghiên cứu của chúng tôi giá trị ALNS trung bình là 26,6 ± 12,0 . ALNS liên quan đến áp lực tưới máu não và huyết áp trung bình. Với mức áp lực tưới máu não bình thường ≥ 65mmHg, huyết áp trung bình≥85mmHg để có đựơcáp lực nội sọ bình thường( ICP bình thường từ 5-10mmHg) [2],[3]. Để điều trị có hiệu quả, với thiết bị đo ALNS chúng ta biết được giá trị chính xác của áp lự vào các thời điểm. Phải tìm mọi cách để hạ ALNS về mức cho phép như cho ngủ sâu, thuốc giãn cơ, tư thế đầu cao 30 độ, tăng thông khí hoặc dùng thêm manitol [6],[7]. Nhóm bệnh nhân có ALNS >40mmHg tiên lượng rất xấu, tỷ lệtử vong cao. Năm 2000, Lane và cộng sự đã công bố kết quả nghiên cứu tại Bệnh viện chấn thương Ontario từ 1989-1995. Với 9001 bệnh nhân, 66,80% nam, tuổi trungbình34,10tuổi.Kếtquảchothấyrằngcácbệnh nhân được đặt thiết bị đo ALNS để hồi sức giảm đáng kể, tỷ lệ bệnh nhân được cứu sống 71,7% [8].
Năm 2012, Farahvar và cộng sự đã nghiên cứu ở khoa phẫu thuật thần kinh Đại học Rochester ở New York. Tác giả đã cho rằng tất cả những bệnh nhân có đặt thiết bị theo dõi ALNStỷ lệ tử vong rất thấp [9]. Theo nghiên cứu của chúng tôi , tỷ lệ bệnh nhân sống chiếm tỷ lệ cao 62,8%, về mối liên quan giữa ALNS và điểm Glasgow thì ALNS và Glasgow có mối tương quan thuận mức độ vừa và có ý nghĩa thống kê với p < 0,05.
Nói tóm lại, biết được nguyên nhân gây tăng ALNS và biết được giá trị ALNS các bác sỹ chuyên gia hồi sức thần kinh có thể có những giải pháp hữu hiệu trong điều trị để gia tăng tỷ lệ sống, giảm tỷ lệ tử vong ở các bệnh nhân xuất huyết não nặng.
KẾT LUẬN
- Nhóm tuổi chiếm tỷ lệ cao nhất là 60- 69 ( chiếm tỷ lệ cao nhất là 40%), nhóm tuổi 50- 59 ( chiếm tỷ lệ 32,9%)
- Tỷ lệ nam cao hơn nữ , nam chiếm tỷ lệ 68,6%, nữ chiếm tỷ lệ 31,4%.
- Triệu chứng khởi phát: khởi phát đột ngột chiếm tỷ lệ cao ( 44,3%), triệu chứng đau đầu chiếm tỷ lệ cao ( 57,1%).
- Một số triệu chứng lâm sàng khi vào viện:
+ Điểm Glassgow ≤ 3 điểm chiếm 4,3%, 4- 5 điểm 18,6%, 6- 8 điểm chiếm 42,9%, 9- 14 điểm chiếm 27,1%, 15 điểm chiếm 7,1%.
+ Đau đầu chiếm 37,1%, nôn chiếm 17,1%, liệt nửa người chiếm 45,7%, rối loạn ngôn ngữ chiếm 7,1%, rối loạn cơ vòng chiếm 57,1%.
+ Vị trí tổn thương não trên hình ảnh cắt lớp vi tính sọ não: Tổn thương đồi thị chiếm 54,3%, thái dương chiếm 12,9%
- Chỉ số ALNS: Tăng ALNS trung bình (21– 40 mmHg ) chiếm tỷ lệ cao 41,4 %, ALNS bình thường (0 –15 mmHg ) chiếm tỷ lệ 22,9%, ALNS bất thường (16 –20 mmHg) chiếm 14,3%, tăng ALNS nguy hiểm (Trên 40 mmHg) chiếm 21,4%.
- ALNS và Glasgow có mối tương quan thuận mức độ vừa với r = 0,346, và có ý nghĩa thống kê với p < 0,05(p = 0,003). Phương trình tương quan tuyến tính y= -1,87x + 40,19.
SUMMARY
CORRELATION BETWEEN THE INTRCRANIAL PRESSURE AND GLASSGOW SCORE IN PATIENTS WITH BRAIN HEMORRHAGE FOR THE FIRST 5 DAYS
Background: Brain hemorrhage causes lesions of primary and secondary, primary lesions leads to cerebral edema and consequently ultimately causing increased intracranial pressure. High value of intracranial pressure is the worse prognosis. Objectives: Valuation of intracranial pressure in patients with brain hemorrhage for the first 5 days and find the correlation between intracranial pressure with Glassgow point in patients with brain hemorrhage for the first 5 days . Subjects and methods: 70 patients with brain hemorrhagetreated atBach Mai Hospital. Results: 70 patients, 48 males, 22 females, under 40 years old: 8 patients 40- 49 years old: 8patients,23 patients 50- 59 years old,60- 69 years old: 28 patients, over 70 years old: 3 patients . Group Glasgow score under 5 points: 16 patients, Glasgow 6- 8 points :30 patients, Glasgow 9- 14 points : 30 patients, Glasgow 15 points :5 patients. Intracranial pressure values with number of patients:0- 15 mmHg 16 patients,16- 20 mmHg: 10 patients,21- 40mmHg 29 patients, over 40mmHg 15 patients. Conclusion: In patients with brain hemorrhage, intracranial pressure increased and Glasgow coma scale decreased. While increasing intracranial pressure, the lower the Glasgow coma scale, worse prognosis.Keywords:brain hemorrhage, intracranial pressure.
TÀI LIỆU THAM KHẢO
- BroderickJ, ConnollyS, FeldmannE. et al(2007).Guidelines for the management of spontaneous intracerebral hemorrhagein adults:2007 update: A guideline from the American HeartAssociation/American Stroke Associa-tion Stroke Council, High Blood Pressure Research Council, and the Quality of Care and Out comes in Research Interdisciplinary Working Group. Circulation,116,e391–e413.
- Miller JD, Sullivan HG. Severe intracranial hypertension. Int Anesthesiol Clin.1979;17:19–75.
- Rosner MJ, Coley IB. Cerebral perfusion pressure, intracranial pressure, and head elevation. J Neurosurg. 1986;65:636–41.
- Nguyễn Văn Chương, Trần Nguyên Hồng (2012). Nghiên cứu đặc điểm lâm sàng của đột quỵ não do chảy máu não và nhồi máu não, Tạp chí y dược học quân sự , số 2, năm 2012, trang 103- 110.
- Nguyễn Văn Tuyến ( 2013), “ Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và chỉ định thông khí cơ học ở bệnh nhân chảy máu não mức độ vừa và lớn trên lều tiểu não”, Luận án tiến sỹ y học, Viện nghiên cứu khoa học y dược lâm sàng 108.
- Doczi T. Volume regulation of the brain tissue—a survey. Acta Neurochir (Wien)1993;121:1–8.
- Andrews BT, Chiles BW, III, Oslen WL, et al. The effect of intracerebral hematoma location onthe risk of brain stem compression and on clinical outcome. J Neurosurg.1988;69:518–22.
- Friedman DI. Medication- induced intracranial hypertension in dermatology. Am J Clin Dermatol. 2005;6:29–37.
- Jacob S, Rajabally YA. Intracranial hypertension induced by rofecoxib. Headache.2005;45:75–6.