Phạm Thị Ngọc Linh2, Võ Hồng Khôi1,2,3
1 Trung tâm Thần kinh Bệnh viện Bạch Mai
2 Trường Đại học Y Hà Nội
3 Trường Đại học Y Dược - Đại học Quốc gia Hà Nội
Huyết khối tĩnh mạch não (HKTMN) là thuật ngữ chung mô tả bệnh lý huyết khối của hệ thống tĩnh mạch não bao gồm huyết khối xoang tĩnh mạch màng cứng và hệ thống tĩnh mạch não sâu cũng như tĩnh mạch vùng vỏ não. Đây là một thể ít gặp trong số các bệnh lý đột quỵ (chiếm 0,5-1% số bệnh nhân đột quỵ) với tỷ lệ mới mắc bệnh 5/1000000 dân mỗi năm.1 Bệnh thường gặp ở người trẻ tuổi, 78% số bệnh nhân huyết khối tĩnh mạch não gặp ở độ tuổi <50 tuổi.2 MRI não cùng với MRV trở thành phương thức chẩn đoán hình ảnh được lựa chọn trong chẩn đoán HKTMN. Khả năng cho hình ảnh nhiều chiều và không bị nhiễu xương làm cho hình ảnh MRI nhạy hơn CT.
Giải phẫu hệ thống tĩnh mạch não
Hệ thống tĩnh mạch não bao gồm các xoang tĩnh mạch não và các tĩnh mạch não.3 Các tĩnh mạch não bao gồm 3 nhóm: các tĩnh mạch nông bề mặt, các tĩnh mạch não sâu và các tĩnh mạch của thân não và vùng hố sau.
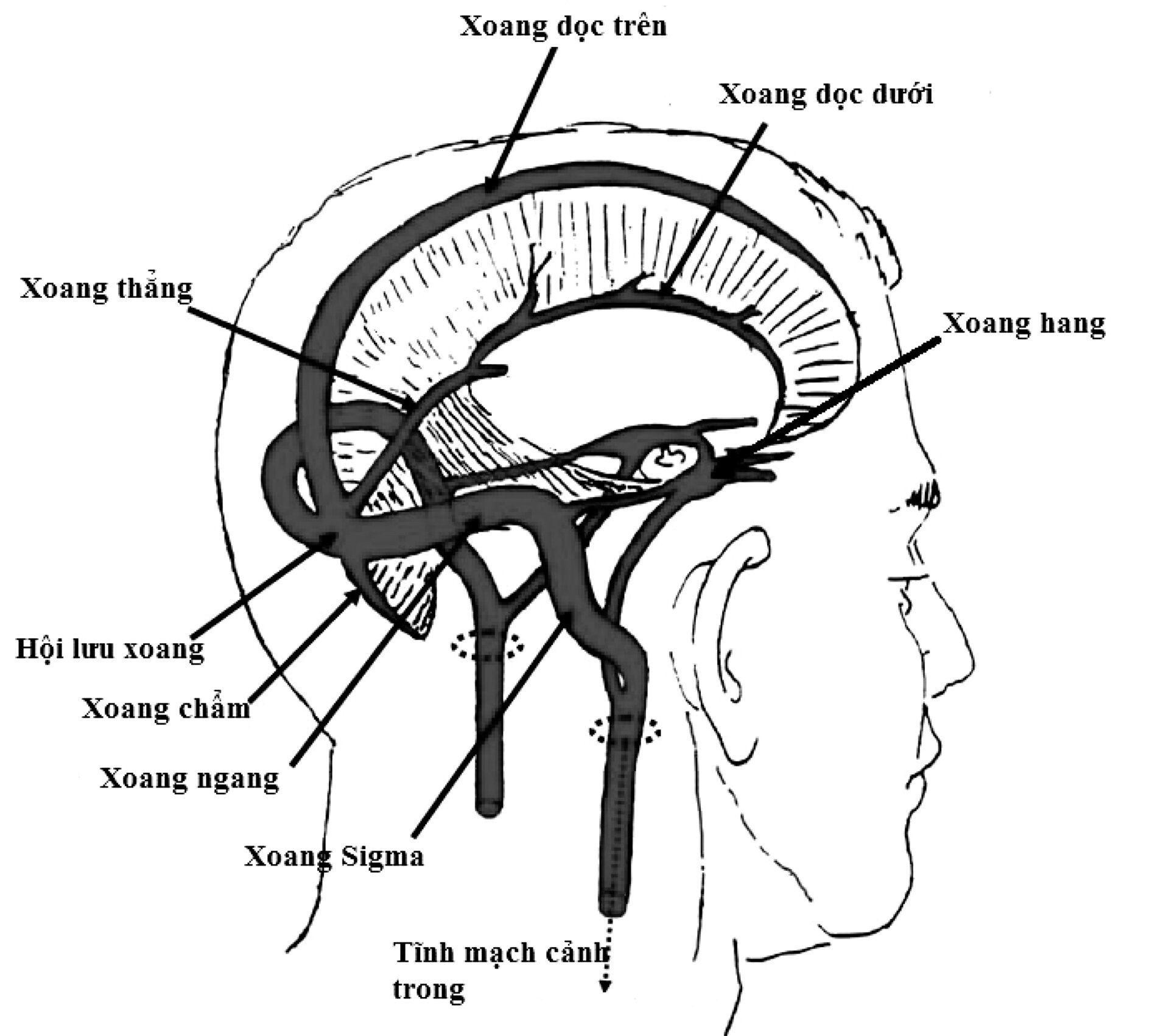
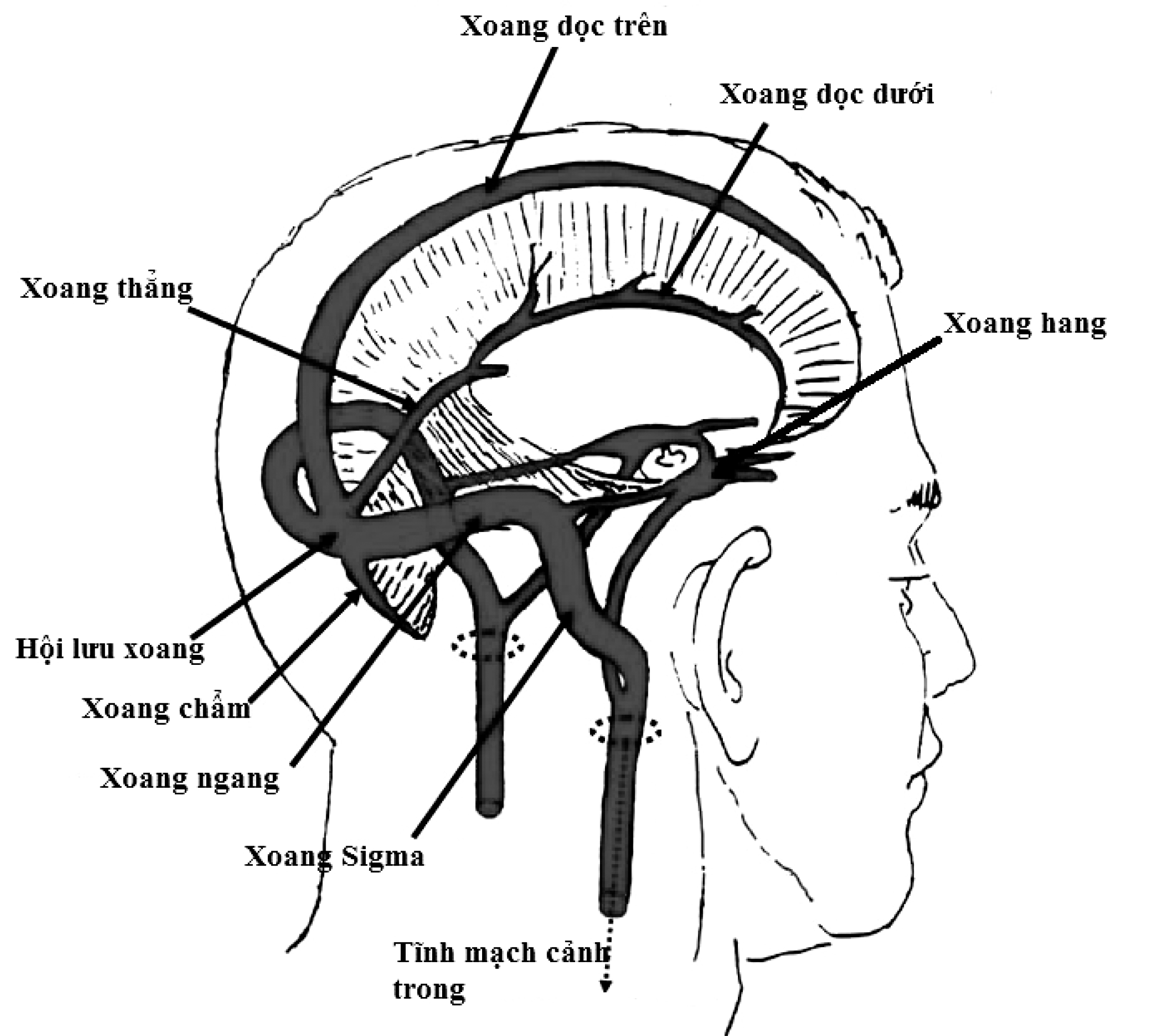
Hình 1.1. Các xoang tĩnh mạch màng cứng
1. Hình ảnh cộng hưởng từ nhu mô não
Phù não
Phù hoặc nhồi máu có tín hiệu thấp hoặc đồng tín hiệu trên ảnh T1W, tăng tín hiệu trên ảnh T2W. Mờ rãnh cuộn não, giảm kích thước não thất và các bể não có thể xảy ra. Không giống như phù não do nguyên nhân thiếu máu cục bộ động mạch với phù độc tế bào là đặc trưng, trong HKTMN phù não lại được đặc trưng bởi phù vận mạch do áp lực tăng cao trong lòng tĩnh mạch gây ra bởi cục huyết khối. Khi áp lực tiếp tục tăng cao dẫn đến nhồi máu não và khi đó phù độc tế bào có thể xảy ra. Xung DWI trên MRI cho phép phân loại phù vận mạch với DWI giảm khuếch tán và tăng ADC hay phù độc tế bào với DWI giảm khuếch tán và giảm ADC.3
Nhồi máu não
HKTMN có thể gây ra nhồi máu tĩnh mạch. Nhồi máu tĩnh mạch có các đặc điểm nhiều ổ, không thuộc khu vực tưới máu của động mạch, tổn thương khu trú ở dưới vỏ, ranh giới không rõ và tổn thương hai bên đồi thị hoặc nhân xám hai bên. Tổn thương nhu mô não trong HKTMN phù hợp với vị trí dẫn lưu máu của các xoang tĩnh mạch. Những bệnh nhân bị huyết khối xoang tĩnh mạch dọc trên thường bị tổn thương ở thùy trán và đỉnh, tắc xoang bên thường gây tổn thương ở thùy thái dương và thùy chẩm.4
Xuất huyết não
Xuất huyết nhu mô não có thể gặp ở 1/3 số trường hợp HKTMN. Vị trí xuất huyết trong nhu mô não thường theo vùng dẫn lưu của tĩnh mạch não. Cộng hưởng từ với chuỗi xung T2* rất nhạy trong việc phát hiện những vùng xuất huyết trong nhu mô não.4
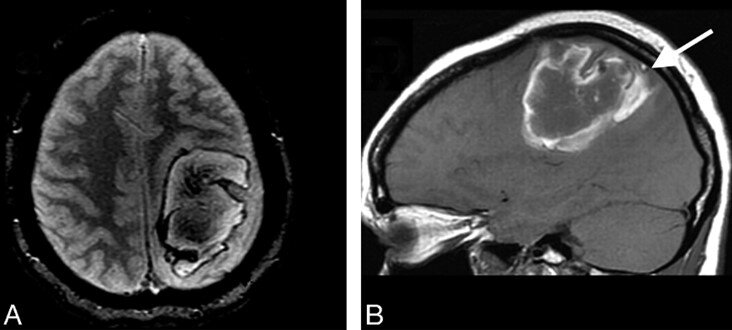
Hình 1.2. Hình ảnh chảy máu não trong HKTMN trên MRI3
Tổn thương nhu mô não do HKTMN sâu
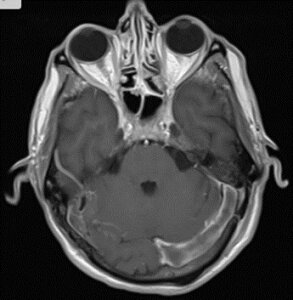
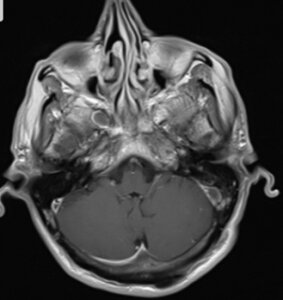
HKTMN trong, tĩnh mạch Galen, hoặc xoang thẳng chiếm khoảng 16% số bệnh nhân HKTMN. Đặc điểm hình ảnh của HKTMN sâu là phù não vùng đồi thị, phù có thể lan rộng vào vùng nhân đuôi và chất trắng sâu. Phù đồi thị một bên có thể xảy ra nhưng hiếm. 4
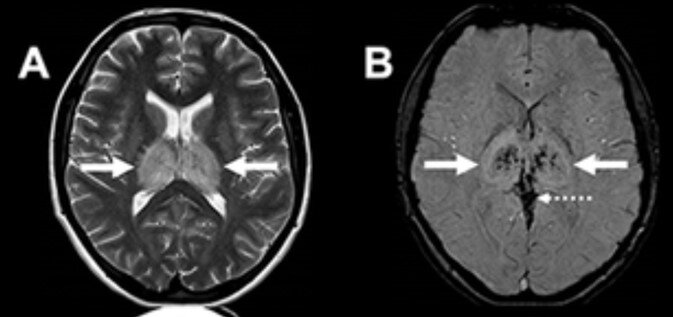 Hình 1.3. Tổn thương đồi thị hai bên trong huyết khối tĩnh mạch sâu
Hình 1.3. Tổn thương đồi thị hai bên trong huyết khối tĩnh mạch sâu
Xuất huyết dưới nhện
Trên cộng hưởng từ nó biểu hiện một hình tăng tín hiệu trên chuỗi xung FLAIR và giảm tín hiệu trên T2* trong các rãnh cuộn não. 4
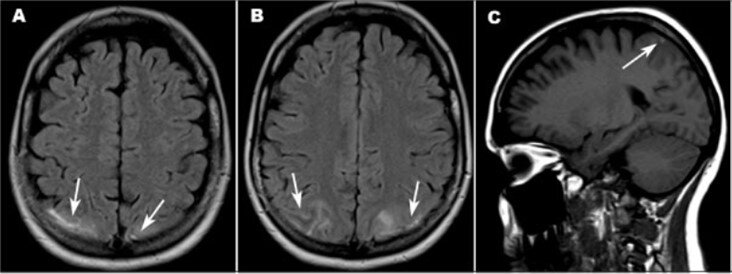
Hình 1.4. Xuất huyết dưới nhện ở bệnh nhân HKTMN3
Tổn thương nhu mô não do HKTM vỏ đơn độc
Huyết khối tĩnh mạch vỏ não hiếm gặp (2-5%), tổn thương nhu mô não điển hình là những ổ phù não hoặc chảy máu vùng vỏ não. Hình ảnh huyết khối tĩnh mạch vỏ não trên chuỗi xung GRE T2* là hình ảnh giảm tín hiệu quá mức của các tĩnh mạch vỏ não có huyết khối. Chuỗi xung GRE T2* rất có giá trị trong việc chẩn đoán huyết khối tĩnh mạch vỏ vì hiệu ứng nhạy từ của các sản phẩm thoái hóa hemoglobin trên chuỗi xung GRE thấy được ở cả giai đoạn sớm và muộn của huyết khối. 5
Hình ảnh cộng hưởng từ não tại vị trí có huyết khối
Hình ảnh MRI tùy thuộc vào số lần chụp và giai đoạn của huyết khối về cơ bản tại vị trí có huyết khối hình ảnh cộng hưởng từ não thấy mất tín hiệu dòng chảy thay vào đó là tín hiệu của huyết khối.
Trong thời gian rất sớm của giai đoạn cấp (1-5 ngày) thấy mất tín hiệu dòng chảy và cục huyết khối đồng tín hiệu trên T1W, giảm tín hiệu trên T2W do sự có mặt của oxyhemoglobin trong hồng cầu còn nguyên vẹn. Hình ảnh MRI này ít gặp do bệnh nhân đến thường đã qua giai đoạn này.
Trong giai đoạn bán cấp (ngày thứ 6-21) cục huyết khối trở nên tăng tín hiệu, ban đầu là trên T1W (ngày thứ 6-9) sau đó là trên T2W (ngày thứ 10-15) do sự chuyển hóa oxyhemoglobin thành methemoglobin. Hình ảnh tăng tín hiệu cả trên T1W và T2W là hình ảnh MRI thường thấy ở bệnh nhân HKTMN. Hình ảnh này kéo dài cho tới ngày 21-35 của bệnh.
Ở giai đoạn mạn tính (trên 21-35 ngày) hình ảnh MRI thay đổi nhiều hơn. Cục huyết khối trong xoang tĩnh mạch vẫn còn làm tắc hoàn toàn hay một phần hoặc đã được thông. Cục huyết khối không đồng nhất, đồng tín hiệu trên T1W và đồng tín hiệu đến tăng tín hiệu trên T2W. Những hình ảnh này có thể kéo dài hàng năm và dễ nhầm với HKTMN tái phát. 5
Hình ảnh HKTMN trên chuỗi xung GRE T2*: chuỗi xung GRE T2* được áp dụng chẩn đoán huyết khối tĩnh mạch vỏ đơn độc và giai đoạn cấp của huyết khối xoang tĩnh mạch não khi mà hình ảnh trên chuỗi xung T1W và T2W không rõ ràng. Trong giai đoạn cấp và bán cấp hemoglobin giáng hóa thành deoxyhemoglobin, methemoglobin (ở trong tế bào) là các chất thuận từ và nó gây ra hiệu ứng nhạy từ trên chuỗi xung GRE T2*.
2. Hình ảnh xoang tĩnh mạch não
Chụp cộng hưởng từ tĩnh mạch não (MRV)
MRV là phương pháp chẩn đoán hình ảnh được áp dụng rộng rãi để chẩn đoán HKTMN. Mất tín hiệu dòng chảy trong xoang tĩnh mạch gợi ý đến huyết khối trong xoang tĩnh mạch. MRV còn là thăm dò không xâm nhập để xác định thông lòng mạch đánh giá hiệu quả điều trị chống đông. Có 2 kỹ thuật MRV được áp dụng để quan sát hệ thống tĩnh mạch não đó là sử dụng chuỗi xung TOF 2D và T1 3D sau tiêm thuốc đối quang từ.
Có 2 kỹ thuật MRV được áp dụng để quan sát hệ thống tĩnh mạch não đó là sử dụng chuỗi xung TOF 2D và T1 3D sau tiêm thuốc đối quang từ.3
Chuỗi xung TOF 2D MRV
Chuỗi xung TOF 2D MRV được sử dụng rộng rãi như một kĩ thuật không xâm lấn giúp quan sát hệ thống tĩnh mạch nội sọ do thời gian chụp ngắn và độ che phủ rộng. TOF 2D MRV dựa vào hiện tượng dòng chảy để tạo ra sự tương phản. TOF 2D được sử dụng để đánh giá hệ thống tĩnh mạch nội sọ vì nhạy với dòng chảy chậm và nhạy nhất với những dòng chảy có hướng vuông góc với mặt phẳng thu nhận tín hiệu.
HKTMN được nhìn thấy là một vùng mất tín hiệu trên ảnh TOF 2D. Tuy nhiên TOF 2D có thể không phân biệt được huyết khối với thiểu sản hoặc bất sản xoang tĩnh mạch. Bên cạnh đó do TOF 2D sử dụng hiện tượng dòng chảy để tạo ảnh cho nên các ảnh có thể bị mất tín hiệu trong lòng mạch trên mặt phẳng qua các vị trí dòng chảy phức tạp như dòng chảy ngược, dòng chảy ở mạch ngoằn ngoèo. TOF 2D cũng ít nhạy hơn với những trường hợp huyết khối tĩnh mạch vỏ đơn độc. Hạn chế này được khắc phục bằng kĩ thuật dựng hình 3D trên xung T1W sau tiêm thuốc đối quang từ.
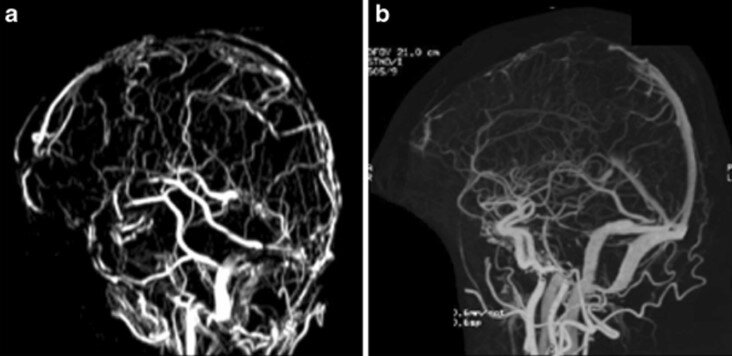 Hình 1.5. Huyết khối xoang dọc trên xung TOF 2D
Hình 1.5. Huyết khối xoang dọc trên xung TOF 2DChuỗi xung T1 3D sau tiêm thuốc đối quang từ
Khuyết hoàn toàn hoặc bán phần sự lấp đầy thuốc đối quang từ bên trong lòng xoang hay tĩnh mạch nhưng vẫn hiện hình thành xoang trên ảnh T1 3D sau tiêm thuốc đối quang từ. Ảnh được tái tạo trên MPR và MIP trên các mặt phẳng ngang, đứng dọc và đứng ngang để đánh giá ngấm thuốc xoang/tĩnh mạch. Các ảnh 3D MIP quan sát được toàn bộ hệ thống tĩnh mạch não. Các ảnh T1 3D không bị ảnh hưởng bởi góc giữa mạch máu và mặt phẳng thu nhận tín hiệu, tín hiệu mô nền được xóa tốt, hình ảnh có độ phân giải không gian cao. Các ảnh T1 3D sau tiêm thuốc đối quang từ được cho là tương đương với DSA và tốt hơn TOF 2D trong việc đánh giá cấu trúc tĩnh mạch bình thường. Các ảnh T1 3D sau tiêm thuốc đối quang từ giúp cho việc mô tả các cấu trúc bình thường trong xoang, như các vách xơ và lồi hạt màng nhện vào trong thành xoang một cách rõ ràng hơn so với ảnh DSA. Một ưu điểm khác của T1 3D sau tiêm thuốc đối quang là khả năng đồng thời mô tả xoang tĩnh mạch, nhu mô não và những tổn thương kèm theo như u, áp xe. Tuy nhiên trong giai đoạn mạn tính của cục HKTMN và/hoặc kèm theo sự tái thông dòng chảy có sự ngấm thuốc của xoang tĩnh mạch dễ gây ra âm tính giả.
Hình 1.6. HKTMN xoang ngang và Sigma trái trên T1W 3D sau tiêm thuốc 5
Tài liệu tham khảo
1. G. S, F. B, D. BR, et al. Diagnosis and Management of Cerebral Venous Thrombosis: A Statement for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2011;42:1158-1192.
2. P. C, Ferro J. M., Lindgren A. G., et al. Causes and Predictors of Death in Cerebral Venous Thrombosis. Stroke. 2005;36:1720-1725.
3. Caso V, Agnelli G, Paciaroni M. Handbook on cerebral venous thrombosis. Karger Medical and Scientific Publishers; 2008:16-22.
4. Leach JL, Fortuna RB, Jones BV, Gaskill-Shipley MF. Imaging of cerebral venous thrombosis: current techniques, spectrum of findings, and diagnostic pitfalls. Radiographics : a review publication of the Radiological Society of North America, Inc. 2006;26(suppl_1):S19-S41.
5. Saposnik G, Barinagarrementeria F, Brown Jr RD, et al. Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011;42(4):1158-1192.

 Hình 1.3. Tổn thương đồi thị hai bên trong huyết khối tĩnh mạch sâu
Hình 1.3. Tổn thương đồi thị hai bên trong huyết khối tĩnh mạch sâu Hình 1.5. Huyết khối xoang dọc trên xung TOF 2D
Hình 1.5. Huyết khối xoang dọc trên xung TOF 2D