Đặc điểm lâm sàng, hình ảnh cắt lớp vi tính tưới máu não áp dụng phần mềm Rapid ở bệnh nhân nhồi máu não hệ tuần hoàn não trước
Nguyễn Huy Ngọc1, Nguyễn Quang Ân2, Đỗ Đức Thuần3 Sở Y tế Phú Thọ1 Trường Cao đẳng Y tế Phú Thọ2 Bệnh viện Quân y 103 3
TÓM TẮT Mục tiêu: Mô tả đặc điểm lâm sàng, hình ảnh cắt lớp vi tính tưới máu não áp dụng phần mềm Rapid ở bệnh nhân nhồi máu não hệ tuần hoàn não trước. Đối tượng và phương pháp nghiên cứu: Gồm 61 bệnh nhân Nhồi máu não cấp đến viện trong cửa sổ thời gian 24 giờ kể từ thời điểm khởi phát tại Trung tâm đột quỵ - Bệnh viện Đa khoa tỉnh Phú Thọ, từ tháng 6 năm 2021 đến tháng 6 năm 2022. Kết quả: Tiền sử tăng huyết áp 67,2%, đột quỵ não cũ chiếm 26,2%. Điểm Glasgow trung bình: 12,8 ± 2,3 ml. Trung bình NIHSS: 14,1 ± 5,8. Trung bình thể tích vùng tổn thương cao nhất ở nhóm không rõ thời điểm khởi phát 73,8 ± 9,2, trung bình thể tích vùng tranh tối tranh sáng lớn nhất ở nhóm tắc ĐM cảnh: 65,3 ± 19,9 ml. Kết luận: Thể tích vùng tranh tối tranh sáng phân bổ tương đối đồng đều ở các nhóm tuổi và ở các nhóm thời gian từ lúc khởi phát đến lúc nhập viện khác nhau trong vòng 24 giờ kể từ khi khởi phát. Vị trí tắc mạch ngoài sọ có thể tích vùng tổn thương và thể tích vùng tranh tối tranh sáng lớn hơn so với tắc mạch nội sọ. Từ khóa: Nhồi máu não, cắt lớp vi tính tưới máu não, phần mềm trí tuệ nhân tạo Rapid.
1. ĐẶT VẤN ĐỀ Đột quỵ não là nguyên nhân gây tử vong đứng thứ ba sau bệnh tim mạch, ung thư; và là nguyên nhân hàng đầu gây tàn phế ở Việt Nam và trên thế giới, trong đó đột quỵ nhồi máu não (NMN) chiếm phần lớn với tỷ lệ 80% - 85% [3]. Theo các nghiên cứu ước tính tại Châu Âu, tỷ lệ này có xu hướng sẽ tiếp tục tăng 3,718,785 người vào năm 2015 lên 4,631,050 người vào 2035, tăng gần 1 triệu người, tương đương 25%, song song với đó dự kiến số ca tử vong do đột quỵ sẽ tăng 45% từ 532,321 người năm 2015 lên 770,038 người năm 2035 [7]. Trực tiếp ảnh hưởng đến gia đình và xã hội, là gánh nặng về sức khỏe, kinh tế và giảm đáng kể chất lượng cuộc sống. Phim CLVT tưới máu não áp dụng phần mềm Rapid cung cấp thêm những chỉ số hình ảnh mới đáng tin cậy phục vụ tiên lượng, điều trị và mở rộng cửa sổ thời gian can thiệp đặc hiệu đối với đột quỵ nhồi máu não cấp. Từ đó chúng tôi làm nghiên cứu này nhằm mục tiêu: “Mô tả đặc điểm lâm sàng, hình ảnh cắt lớp vi tính tưới máu não áp dụng phần mềm Rapid ở bệnh nhân nhồi máu não hệ tuần hoàn não trước”.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Đối tượng Gồm 61 bệnh nhân Nhồi máu não cấp đến viện trong cửa sổ thời gian 24 giờ kể từ thời điểm khởi phát tại Bệnh viện Đa khoa tỉnh Phú Thọ, từ tháng 6 năm 2021 đến tháng 6 năm 2022, đáp ứng cao điều kiện tiêu chuẩn chọn bệnh nhân: + Tuổi ≥ 18. + Điểm mRS: 0-1 điểm. + Được khảo sát hình ảnh não, mạch não phim: CLVT sọ não; CTA; MRI mạch máu não. + Được khảo sát một số thông số áp dụng phần mềm RAPID: Thể tích lõi nhồi máu; Thể tích vùng tổn thương; Thể tích vùng tranh tối tranh sáng trên phim cắt lớp vi tính tưới máu não. + Được sự chấp thuận của BN hoặc người đại diện hợp pháp đồng ý tham gia nghiên cứu. Loại khỏi nghiên cứu khi có 1 trong các tiêu chí + Suy gan, suy thận nặng: Creatinine > 264 μmol/L + Nhồi máu não do tổn thương hệ mạch thuộc tuần hoàn não sau. 2.2. Phương pháp nghiên cứu 2.1. Thiết kế nghiên cứu Nghiên cứu mô tả cắt ngang. 2.2. Nội dung nghiên cứu Đánh giá các số liệu thu được dựa vào các tiêu chuẩn sau: - Đánh giá các tiêu chuẩn lâm sàng: + Các triệu chứng đột quỵ não. + Đánh giá mức độ nặng của đột quỵ não theo thang điểm NIHSS. + Đánh giá mức độ liệt theo thang điểm sức cơ MRC. + Đánh giá rối loạn ý thức theo thang điểm Glasgow. - Đánh giá các tiêu chuẩn chẩn đoán hình ảnh CLVT tưới máu não áp dụng phần mềm RAPID. + Đánh giá thể tích vùng lõi nhồi máu: V (CBF < 30%) (ml) + Thể tích vùng tổn thương: V (Tmax>6s) (ml). + Thể tích vùng Mismatch = V (CBF < 30%) - V (Tmax > 6s) (ml). 2.3. Xử lý số liệu Xử lý số liệu trên phần mềm SPSS 22.0 bao gồm: Thống kê mô tả chung các biến số nghiên cứu. Các biến định tính được mô tả bằng tần suất và tỷ lệ phần trăm (%).
3. KẾT QUẢ 3.1. Đặc điểm chung của nhóm NC
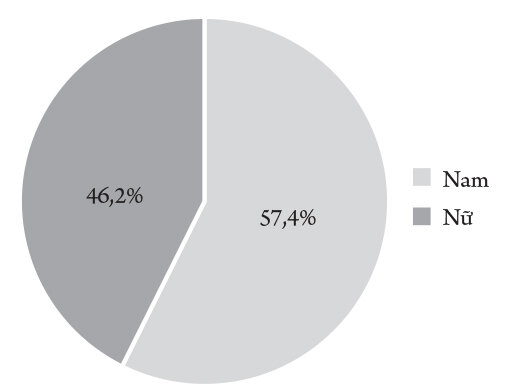
Biểu đồ 1. Giới tính
Số bệnh nhân nam nhiều hơn nữ, tỷ lệ nam/nữ = 1,3/1. Trong đó nam giới chiếm 57,4%, nữ giới chiếm 42,6%.
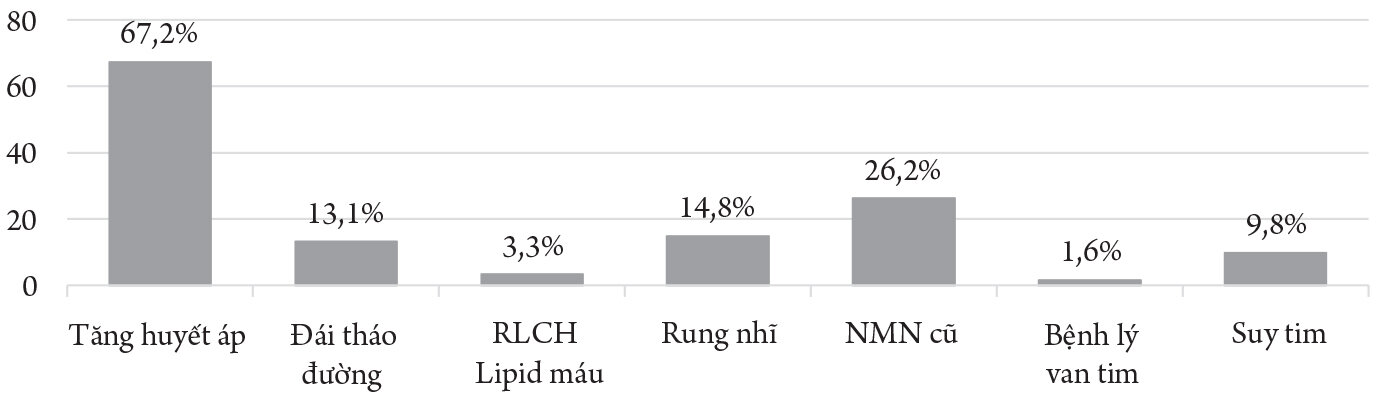
Biểu đồ 2. Đặc điểm các yếu tố nguy cơ
Tiền sử THA (67,2%), rung nhĩ (14,8%), tiền sử NMN cũ chiếm 26,2%.
3.2. Đặc điểm lâm sàng
Bảng 1. Điểm Glasgow khi nhập viện
| Nhóm Điểm Glasgow | Số bệnh nhân (n=61) | Tỷ lệ (%) |
| 13 - 15 | 33 | 54,1 |
| 9 - 12 | 25 | 41 |
| 6 - 8 | 3 | 4,9 |
| 3 - 5 | 0 | 0 |
| Điểm Glasgow trung bình: 12,8 ± 2,3 | ||
Số lượng bệnh nhân có điểm Glasgow 13-15 có tỷ lệ cao nhất chiếm 51,1%.
Bảng 2. Điểm NIHSS khi nhập viện
| Nhóm Điểm NIHSS | Số bệnh nhân (n=61) | Tỷ lệ (%) | |
| Nhóm NIHSS | ≤ 5 | 7 | 11,5 |
| 6 – 15 | 27 | 44,3 | |
| 16 – 20 | 18 | 29,5 | |
| 21 – 42 | 9 | 14,8 | |
| Trung bình | 14,1 ± 5,8 | ||
Có 27 bệnh nhân có điểm NIHSS từ 6 – 15 chiếm 44,3%, nhóm điểm NIHSS từ 16 – 20 chiếm 29,5%.
Bảng 3. Phân loại sức cơ khi nhập viện
| Nhóm Sức cơ – MRC | Sức cơ tay n (%) | Sức cơ chân n (%) |
| 0 | 24 (39,3) | 19 (31,1) |
| 1 | 19 (31,1) | 17 (27,9) |
| 2 | 4 (6,6) | 4 (6,6) |
| 3 | 8 (13,1) | 13 (21,3) |
| 4 | 5 (8,2) | 7 (11,5) |
| 5 | 1 (1,6) | 1 (1,6) |
Đối với sức cơ tay, MRC = 0 chiếm 39,3%, MRC = 1 chiếm 31,1. Đối với sức cơ chân, MRC = 0 chiếm 31,1%.
3.3. Đặc điểm hình ảnh CLVT tưới máu não áp dụng phần mềm RAPID
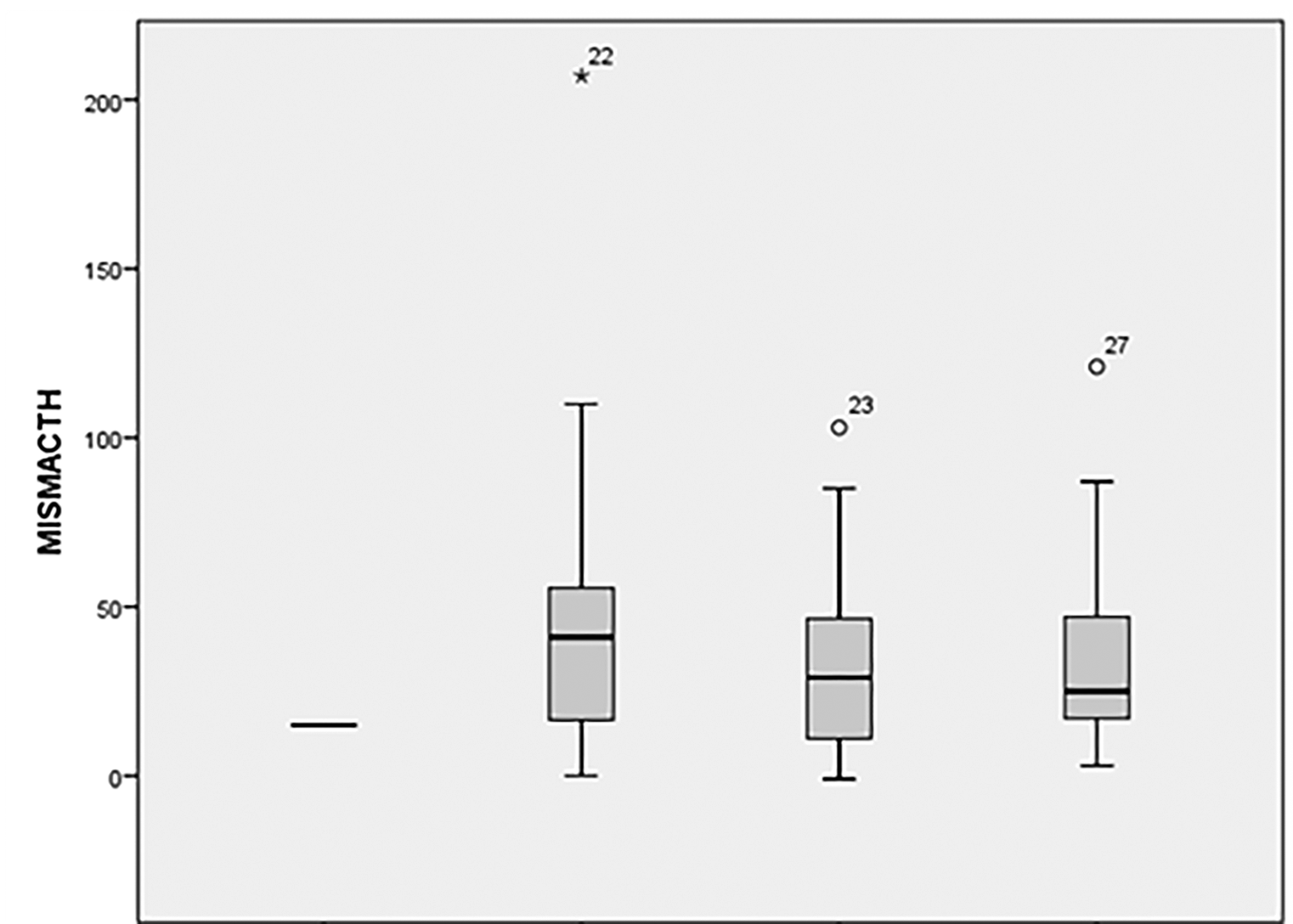
Biểu đồ 3. Đặc điểm thể tích vùng tranh tối tranh sáng theo tuổi
| Nhóm tuổi | < 40 | 40 - 59 | 60 - 79 | ≥ 80 |
Thể tích vùng tranh tối tranh sáng phân bổ tương đối đồng đều ở các nhóm tuổi khác nhau.
Bảng 4. Thể tích vùng lõi nhồi máu ở các nhóm cửa sổ thời gian nhập viện
| Nhóm thời gian từ lúc khởi phát đến lúc nhập viện | Trung bình thể tích vùng lõi nhồi máu (ml) (CBF < 30%) |
| < 6 giờ (n = 17) | 27,3 ± 6,9 |
| 6 - 11 giờ (n = 13) | 33 ± 11,7 |
| 12 -17 giờ (n = 3) | 16 ± 9,2 |
| 18- 24 giờ (n = 3) | 1,3 ± 1,3 |
| Không rõ thời gian khởi phát (n=25) | 28,6 ± 7,3 |
Trung bình thể tích vùng lõi nhồi máu ở nhóm khung 6-24 giờ và nhóm không rõ thời điểm khởi phát tương đồng so với nhóm đến trong của sổ thời gian < 6 giờ.
Bảng 5. Thể tích Vùng tổn thương ở các nhóm cửa sổ thời gian nhập viện
| Nhóm thời gian từ lúc khởi phát đến lúc nhập viện | Trung bình thể tích vùng tổn thương (ml) (Tmax > 6s) |
| < 6 giờ (n = 17) | 67 ± 8 |
| 6 - 11 giờ (n = 13) | 53,6 ± 13,1 |
| 12 -17 giờ (n = 3) | 65,3 ± 28,2 |
| 18- 24 giờ (n = 3) | 35,6 ± 19,7 |
| Không rõ thời gian khởi phát (n=25) | 73,8 ± 9,2 |
Trung bình thể tích vùng tổn thương cao nhất ở nhóm không rõ thời điểm khởi phát 73,8 ± 9,2.
Bảng 6. Thể tích Vùng tổn thương ở các nhóm cửa sổ thời gian nhập viện
| Nhóm thời gian từ lúc khởi phát đến lúc nhập viện | Trung bình thể tích vùng tranh tối tranh sáng (ml) (Mismacth) |
| < 6 giờ (n = 17) | 39,6 ± 8,3 |
| 6 - 11 giờ (n = 13) | 20,6 ± 4,7 |
| 12 -17 giờ (n = 3) | 49,3 ± 19,3 |
| 18- 24 giờ (n = 3) | 34,3 ± 18,6 |
| Không rõ thời gian khởi phát (n=25) | 44,9 ± 8,6 |
Thể tích vùng tranh tối tranh sáng tồn tại ở tất cả các nhóm thời gian, và phân bổ tương đối đồng đều ở các nhóm.
Bảng 7. Thể tích vùng tranh tối tranh sáng và thể tích vùng tổn thương theo vị trí tắc mạch
| Vị trí tắc mạch | Trung bình thể tích vùng tranh tối tranh sáng (ml) (mismacth) | Trung bình thể tích vùng tổn thương (ml) (Tmax > 6s) | Tỷ lệ V (mismacth)/V (Tmax > 6s) (%) |
| Động mạch cảnh (n = 9) | 65,3 ± 19,9 | 80 ± 16 | 81,6 |
| ĐM cảnh trong đoạn nội sọ (n = 8) | 26,8 ± 5,5 | 58,6 ± 14,1 | 45,7 |
| ĐM cảnh trong đoạn ngoài sọ (n = 10) | 63,4 ± 19,4 | 100,7 ± 17,7 | 63,4 |
| M1 ĐM não giữa (n = 25) | 34,4 ± 4,8 | 62,2 ± 6,2 | 55,3 |
| M2 ĐM não giữa (n = 9) | 15,6 ± 4,05 | 19,6 ± 2,4 | 79,5 |
Vị trí tắc mạch ngoài sọ có thể tích vùng tổn thương và thể tích vùng tranh tối tranh sáng lớn hơn so với tắc mạch nội sọ, trung bình thể tích vùng tranh tối tranh sáng nhỏ nhất khi tắc ở vị trí M2 ĐM não giữa 15,6 ± 4,05.
4. BÀN LUẬN 4.1. Đặc điểm chung của nghiên cứu Đặc điểm về giới trong nghiên cứu của tôi cũng tương đồng với các nghiên cứu khác tại Việt Nam. tỷ lệ nam/nữ = 1,3/1. Trong đó nam giới chiếm 57,4%, nữ giới chiếm 42,6%. Đặc điểm về các yếu tố nguy cơ, Về các yếu tố nguy cơ gây đột quỵ nhồi máu não hay tiền sử bệnh cho thấy, tiền sử bệnh lý gặp nhiều nhất là tăng huyết áp (67,2%) và rung nhĩ (14,8). Trong nghiên cứu của chúng tôi số bệnh nhân tiền sử nhồi máu não cũ chiếm tỷ lệ cao thứ 2 với 26,2%. Tỷ lệ này cao hơn so với NC khác như của Đào Việt Phương là 4,7%; Cũng có thể giải thích do trong nghiên cứu của chúng tôi có nhiều trường hợp sử dụng phim chụp CTP và phần mềm RAPID với mục đích đánh giá tình trạng tắc mạch mạn tính hay cấp tính, với các trường hợp tắc mạch não mạn tính với vùng Mismacth nhỏ sẽ không có chỉ định can thiệp lấy huyết khối bằng dụng cụ cơ học [5]. 4.2. Đặc điểm lâm sàng Điểm Glasgow: Rối loạn ý thức là biểu hiện thường gặp trong đột quỵ não cấp, đặc biệt ở các bệnh nhân có tắc mạch lớn và tổn thương diện rộng hoặc có tổn thương hệ tuần hoàn não sau. Trong nghiên cứu của chúng tôi tập trung vào nghiên cứu bệnh nhân đột quỵ có tổn thương hệ tuần hoàn não trước. Kết quả cho thấy có 54,1% bệnh nhân không có rối loạn ý thức hoặc rối loạn ý thức nhẹ, 41% bệnh nhân có rối loạn ý thức mức độ trung bình với điểm Glasgow 9-12. Trong nghiên cứu của chúng tôi có 27 bệnh nhân có điểm NIHSS từ 6 – 15 chiếm 44,3%, nhóm điểm NIHSS từ 16 – 20 chiếm 29,5%. Bệnh nhân có điểm lâm sàng nhẹ với NIHSS ≤ 5 chiếm 11,5%. Trong các nghiên cứu về can thiệp mạch não như EXTEND-IA hay MR CLEAN tiêu chuẩn điểm NIHSS được mở rộng hơn ở cả nhóm có NIHSS < 6 điểm [6], [2]. Vấn đề này hiện nay còn nhiều tranh cãi, tuy nhiên trên lâm sàng cũng có nhiều bệnh nhân có điểm NIHSS tăng dần theo thời gian, và việc lựa chọn thời điểm can thiệp ở cửa sổ mở rộng 6-24 giờ sẽ căn cứ vào điểm NIHSS tại thời điểm đánh giá can thiệp và chụp phim CTP đánh giá vũng lõi và vùng tranh tối tranh sáng chứ không chỉ căn cứ vào điểm NIHSS tại thời điểm vào viện. Đa phần bệnh nhân ở nhóm nghiên cứu có liệt nặng với sức cơ tay và chân 0, 1 chiếm tỷ lệ nhiều nhất. Đối với sức cơ tay, MRC = 0 chiếm 39,3%, MRC = 1 chiếm 31,1%; các thang điểm còn lại chiếm tỷ lệ ít hơn. Đối với sức cơ chân, MRC = 0 chiếm 31,1%, MRC = 1 chiếm 27,9%. Đây là thang điểm quan trọng để tập trung điều trị cải thiện triệu chứng cũng như theo dõi và đánh giá hiệu quả điều trị. 4.3. Đặc điểm hình ảnh CLVT tưới máu não áp dụng phần mềm RAPID Trong nghiên cứu của chúng tôi, tuổi không phải là yếu tố tác động đến sự tồn tại thể tích vùng tranh tối tranh sáng, thể tích này phân bố tương đối đồng đều ở các nhóm tuổi. Riêng ở nhóm ≥ 80 tuổi thông số về thể tích vùng tranh tối tranh sáng có vai trò quan trọng trong đánh giá lợi ích/nguy cơ có các chỉ định can thiệp điều trị đặc hiệu. Có 1 số bệnh nhân trong cửa sổ 6 giờ nhưng tuổi cao, thể trạng già yếu việc có thêm những thông tin đáng tin cậy để làm căn cứ từ phim CLVT tưới máu não là cần thiết. Trong nghiên cứu của chúng tôi, vùng tổn thương được quy định bởi thể tích Tmax > 6s có diễn tiến theo thời gian: < 6 giờ; 6 - 11 giờ; 12 -17 giờ; 18- 24 giờ lần lượt là: 67 ± 8; 53,6 ± 13,1; 65,3 ± 28,2; 35,6 ± 19,7 (ml) trong đó nhóm không rõ thời điểm khởi phát là 73,8 ± 9,2 ml. Có thể thấy sự phân bố của vùng tổn thương là tương đối đồng đều ở các nhóm thời gian. Vùng này được tính là vùng tổn thương toàn bộ của nhồi máu não bao gồm cả vùng lõi nhồi máu và vùng tranh tối tranh sáng. Về các chỉ số Tmax chúng ta có Tmax > 4s; Tmax > 6s; Tmax > 8s; Tmax > 10s; Trong đó có vùng tổn thương nặng nhất là Tmax > 10s là vùng não có thời gian tưới máu bị trễ lâu nhất. Tuy nhiên Tmax > 10s lại không được sử dụng để ước tính lõi của nhồi máu, mà sử dụng chỉ số khác để tính vùng tổn thương này là CBF < 30%. Thể tích vùng lõi nhồi máu diễn tiến theo thời gian < 6 giờ; 6 - 11 giờ; 12 -17 giờ; 18- 24 giờ lần lượt là: 27,3 ± 6,9; 33 ± 11,7; 16 ± 9,2; 1,3 ± 1,3 (ml). Đối với bệnh nhân không rõ thời gian khởi phát tỷ lệ này là 28,6 ± 7,3. Khi so sánh với các nghiên cứu EXTEND-IA tỷ lệ này là 19.6 ± 17.4, NC DEFUSE 3 có trung vị là 9.4 (thấp nhất là 2.3 và cao nhất là 25.6), trong NC DAWN trung vị lõi nhồi máu là: 7,6. Nghiên cứu của chúng tôi có thể tích vùng lõi cao hơn các nghiên cứu trên do trong tập đối tượng NC có cả những bệnh nhân đủ điều kiện can thiệp và không đủ điều kiện can thiệp [4], [1], [2]. Trong NC của Zaidi S V(Core) ở của sổ sau 8 giờ còn nhỏ hơn so với của sổ trong vòng 8 giờ. Khi lấy thể tích Tmax > 6s trừ đi thể tích CBF < 30% sẽ cho ra kết quả thể tích vùng Mismatch, được ước tính như vùng tranh tối tranh sáng ở bệnh nhân đột quỵ nhồi máu não cấp. Và đây là căn cứ quan trọng trong NC DEFUSE 3 để lựa chọn bệnh nhân đủ điều kiện can thiệp huyết khối bằng dụng cụ cơ học. Trong nghiên cứu của chúng tôi, thể tích vùng Mismatch có trung bình được phân bổ đồng đều theo thời gian và ngay cả ở nhóm đột quỵ không rõ thời điểm. Với thấp nhất là khoảng thời gian 6-11 giờ với giá trị trung bình 20,6 ± 4,7 ml và cao nhất ở nhóm không rõ thời điểm là 44,9 ± 8,6 ml và nhóm từ 12 - 17 giờ là 49,3 ± 19,3. Điều này cho thấy vẫn còn tồn tại vùng tranh tối tranh sáng ở bệnh nhân đột quỵ đến viện trong khoảng thời gian từ 6-24 giờ hay ở các bệnh nhân không rõ thời điểm khởi phát. Thể tích vùng tranh tối tranh sáng và thể tích vùng tổn thương có liên quan đến vị trí tắc mạch. Tắc mạch vị trí ngoài sọ có thể tích vùng tranh tối tranh sáng và thể tích vùng tổn thương lớn hơn so với tắc mạch nội sọ. Tỷ lệ thể tích vùng tranh tối tranh sáng/thể tích vùng tổn thương giảm dần ở các nhóm theo thứ tự lần lượt là: ĐM cảnh; ĐMC trong đoạn ngoài sọ; M1 ĐM não giữa; ĐMC trong đoạn trong sọ. Tắc M2 ĐM não giữa chỉ có thể tích vùng tổn thương nhỏ dưới 20ml. Điều này có thể giải thích là những bệnh nhân có tắc mạch ngoài sọ có tưới máu bàng hệ tốt hơn ở đoạn trong sọ, đặc biệt là từ đa giác Willis.
5. KẾT LUẬN Thể tích vùng tranh tối tranh sáng phân bổ tương đối đồng đều ở các nhóm tuổi và ở các nhóm thời gian từ lúc khởi phát đến lúc nhập viện khác nhau trong vòng 24 giờ kể từ khi khởi phát. Vị trí tắc mạch ngoài sọ có thể tích vùng tổn thương và thể tích vùng tranh tối tranh sáng lớn hơn so với tắc mạch nội sọ. Nghiên cứu của chúng tôi cho thấy phim cắt lớp vi tính tưới máu não có áp dụng phần mềm Rapid đưa ra thêm được nhưng thông số mới quan trọng để phục vụ điều trị khi kết hợp với lâm sàng.
SUMMARY Clinical and rapid automated ct perfusion characteristics in patients with anterior circulation ischemic stroke Objectives: To describe clinical characteristics, images of CT perfusion using Rapid software of ischemic strokes occurring in the anterior circulation. Subjects and methods: Including 61 patients with acute ischemic strokes admitted to the hospital within a time window of 24 hours from onset at the Stroke Center-Phu Tho Provincial General Hospital, from June 2021 to June 2022. Results: History of hypertension 67.2%, previous cerebral stroke 26.2%. Average Glasgow score: 12.8 ± 2.3 ml. NIHSS mean: 14.1 ± 5.8. The mean Volume (Tmax>6s) was highest in the group of unknown onset at 73.8 ± 9.2, the mean Volume (mismatch) was greatest in carotid artery occlusion was: 65.3 ± 19.9 ml. Conclusion: The volume of pernumbra was relatively evenly distributed in the age groups and in different onset-to-door time groups. The extracranial artery occlusion group had larger volume of Tmax > 6s and penumbra volume compared to intracranial artery occlusion group.
TÀI LIỆU THAM KHẢO 1. G.W. Albers và các cộng sự. (2018), “Thrombectomy for Stroke at 6 to 16 Hours with Selection by Perfusion Imaging”, N Engl J Med. 378, tr. 708-18. 2. Campbell B. C, Mitchell P. J và Kleinig T. J (2015), “Endovascular therapy for ischemic stroke with perfusion-imaging selection, EXTEND IA”, N Engl J Med. 372(11), tr. 1009-1018. 3. Caplan L (2009), “Caplan’s stroke: a clinical approach”, Fourth Edition. Saunders Elsevier. 4. R.G. Nogueira và các cộng sự. (2018), “Thrombectomy 6 to 24 Hours after Stroke with a Mismatch between Deficit and Infarct”, N Engl J Med 2018. 378, tr. 11-21. 5. Đào Việt Phương (2019), “Nghiên cứu điều trị tắc động mạch lớn hệ tuần hoàn não trước trong vòng 6 giờ đầu bằng thuốc tiêu sợi huyết tĩnh mạch kết hợp với lấy huyết khối cơ học”, Luận án tiến sĩ y học, Trường Đại học Y Hà Nội. 6. Fransen P. S, Beumer D và Berkhemer O. A (2014), “MR CLEAN, a multicenter randomized clinical trial of endovascular treatment for acute ischemic stroke in the Netherlands: study protocol for a randomized controlled trial”. 15(343). 7. Hatem A. Wafa và các cộng sự. (2020), “Thirty-Year Projections of Incidence, Prevalence, Deaths, and Disability-Adjusted Life Years”, Stroke.