Nghiên cứu sự hồi phục ở bệnh nhân sau tai biến mạch máu não có tăng huyết áp sau 1 năm và một số yếu tố liên quan
Nghiên cứu sự hồi phục ở bệnh nhân sau tai biến mạch máu não có tăng huyết áp sau 1 năm và một số yếu tố liên quan
TS. Đặng Hoàng Anh*, GS.TS. Nguyễn Văn Chương**
Trường Đại học Y Dược Thái Nguyên*, Học viện Quân y 103**
Tóm tắt
Nghiên cứu 122 bệnh nhân tai biến mạch máu não có tăng huyết áp và theo dõi sự hồi phục sau 1 năm, chúng tôi đã thu được một số kết quả như sau: bệnh gặp chủ yếu ở nam (76,22%) với độ tuổi gặp tỷ lệ cao là 51-69 tuổi chiếm 61,47%. Các tổn thương thần kinh thường gặp như liệt nửa người gặp tỷ lệ cao (95,52%); 84,42% liệt dây thần kinh số 7 TW…Rối loạn ý thức chiếm 28,69%.
Đánh giá sự hồi phục theo thang Bathel tăng dần theo các thời điểm nghiên cứu: Bệnh nhân hồi phục đa số các chức năng (85 – 100 điểm) tăng dần ở các thời điểm: giai đoạn cấp tính chiếm 22,95%, sau 3 tháng 51,72% sau 5 tháng là 61,40% và sau 1 năm là 65,13%. Bathel mức độ nặng 48,36% ở giai đoạn cấp tính và giảm còn 23,27% sau 3 tháng, 18,42% sau 6 tháng và còn 11,01% sau 1 năm.
Suy giảm nhận thức nặng giảm dần theo từng thời điểm nghiên cứu. Ở giai đoạn cấp tính gặp 27,12% xuống còn 17,43% sau 1 năm. Hồi phục nhận thức bình thường tăng dần sau 1 năm theo dõi giai đoạn cấp tính chiếm 27,85% tăng lên sau 1 năm là 53,21%.
Khả năng hồi phục các chức năng nhận thức và vận động kém sau 1 năm TBMMN có liên quan với kích thước ổ tổn thương lớn, mức độ tổn thương nặng và tình trạng rối loạn ý thức với p < 0,05.
Đặt vấn đề
Tai biến mạch máu não (TBMMN) là bệnh của hệ thần kinh phổ biến nhất hiện nay, thường gặp ở người có tuổi. Bệnh có biểu hiện lâm sàng khởi phát đột ngột nặng nề với các triệu chứng thần kinh khu trú và tâm thần làm ảnh hưởng tới cuộc sống của bệnh nhân và gia đình. Các nghiên cứu gần đây cho thấy, mặc dù bệnh tai biến mạch máu não mức độ nhẹ, những bệnh nhân này vẫn có di chứng do tổn thương não như suy giảm chức năng cao cấp của não, độ tập trung chú ý và những chức năng thần kinh khác. Những di chứng này gây ảnh hưởng và khó khăn trong các hoạt động phức tạp và ảnh hưởng đến chất lượng cuộc sống của bệnh nhân.
Sự hồi phục các chức năng tâm thần sau TBMMN xảy ra ngay sau khi bệnh lý TBMMN ổn định. Quá trình hồi phục này diễn ra nhanh hay chậm tốt hay không phụ thuộc vào nhiều yếu tố như tuổi của bệnh nhân, tình trạng bệnh lý (Mức độ nặng của bệnh, vị trí tổn thương, kích thước ổ tổn thương, mức độ liệt, tình trạng hôn mê trong giai đoạn cấp tính), chức năng nhận thức, việc điều trị kịp thời, các yếu tố nguy cơ kèm theo, các yếu tố xã hội và sự hợp tác chặt chẽ của gia đình và người nhà, thầy thuốc trong quá trình điều trị [1]. Theo Czlonkowska A. (2006), cần điều trị phục hồi sau TBMMN nhằm nâng cao khả năng hồi phục chức năng tâm thần và thần kinh. Các biện pháp bao gồm liệu pháp phục hồi vận động, ngôn ngữ, chức năng nhận thức và hồi phục vận động theo nhóm [3]. Bayley M.T. và cs. (2007) đề cập đến 5 lĩnh vực trong PHCN sau TBMMN bao gồm sự tham gia vào cộng đồng của bệnh nhân, sự hồi phục các chức năng sau TBMMN nặng, thời gian và liệu pháp điều trị bệnh nhân có rối loạn ngôn ngữ, sự hồi phục chức năng nhận thức, thời gian và biện pháp điều trị phục hồi sau TBMMN vừa và nhẹ [4].
Với mục đích nghiên cứu tìm hiểu những yếu tố liên quan đến sự hồi phục ở bệnh nhân sau TBMMN nhằm góp phần cho điều trị bệnh nhân được tốt hơn, chúng tôi tiến hành đề tài “Nghiên cứu một số yếu tố liên quan đến sự hồi phục ở bệnh nhân 1 năm sau tai biến mạch máu não có tăng huyết áp” nhằm các mục tiêu sau:
1. Đánh giá sự hồi phục ở bệnh nhân sau 1 năm tai biến mạch máu não có tăng huyết áp.
2. Tìm hiểu một số yếu tố liên quan đến sự hồi phục của bệnh nhân nói trên.
Đối tượng và phương pháp nghiên cứu
Đối tượng
Gồm 122 bệnh nhân TBMMN bán cầu đại não có tăng huyết áp (THA) điều trị nội trú tại Viện Quân y 103 và Bệnh viện Đa khoa Trung ương Thái Nguyên từ tháng 6 năm 2006 đến tháng 1 năm 2008 và sau đó theo dõi tiếp 1 năm tại gia đình đến 1/2009.
Tiêu chuẩn chọn bệnh nhân
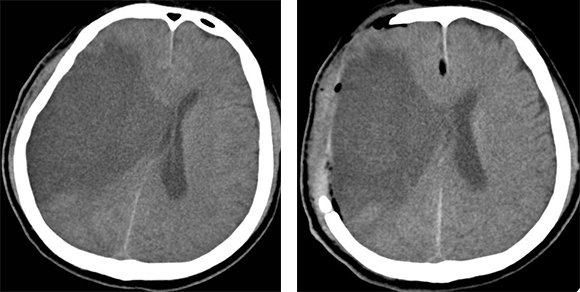
Đáp ứng đủ tiêu chuẩn TBMMN của Tổ chức Y tế Thế giới là khởi phát đột ngột, có các triệu chứng thần kinh khu trú tồn tại trên 24h, cận lâm sàng: hình ảnh trên phim chụp cắt lớp vi tính sọ não có hình ảnh nhồi máu bán cầu hoặc xuất huyết não là tiêu chuẩn để chẩn đoán xác định.
Tiêu chuẩn loại trừ
bệnh nhân có những bệnh cơ thể nặng khác kèm theo. Bệnh nhân có rối loạn ý thức nặng không tiếp xúc được. Bệnh nhân THA thứ phát, THA phản ứng. Có tiền sử đái tháo đường. Không có hình ảnh chảy máu não hoặc nhồi máu não trên phim chụp cắt lớp vi tính sọ não. Loại trừ nguyên nhân chấn thương, áp xe não, u não.
phương pháp nghiên cứu
Cỡ mẫu
áp dụng công thức tính cỡ mẫu nghiên cứu mô tả tính được n=102 bệnh nhân. Trong quá trình nghiên cứu từ tháng 6 năm 2006 đến tháng 1 năm 2009 chúng tôi thu thập được 122 bệnh nhân thỏa mãn tiêu chuẩn nghiên cứu.
Phương pháp nghiên cứu
Sử dụng phương pháp mô tả tiến cứu phân tích từng trường hợp theo các chỉ tiêu lâm sàng đã xác định từ trước theo mục tiêu nghiên cứu.
– Phương pháp chọn mẫu: Chọn mẫu có chủ đích bệnh nhân thỏa mãn tiêu chuẩn nghiên cứu.
– Thời điểm nghiên cứu: 2 tuần sau TBMMN, các thời điểm theo dõi và đánh giá tiếp theo là 3 tháng, 6 tháng và 1 năm sau TBMMN.
Phương pháp thu thập số liệu
Các bệnh nhân nghiên cứu được khám xác định dấu hiệu của TBMMN, chụp CT scanner để chẩn đoán xác định, làm các xét nghiệm cận lâm sàng và khám lâm sàng theo mẫu bệnh án nghiên cứu theo mục tiêu của đề tài.
Chỉ tiêu nghiên cứu
– Tuổi, giới và trình độ văn hóa của nhóm nghiên cứu.
– Đặc điểm lâm sàng và cận lâm sàng của TBMMN có THA.
– Đánh giá sự hồi phục của bệnh nhân sau 1 năm TBMMN.
– Tìm hiểu mối liên quan giữa TBMMN và sự hồi phục chức năng sau TBMMN có THA.
Xử lý số liệu
theo phương pháp thống kê trên phần mềm SPSS, EPIINFO 6.04.
Kết quả nghiên cứu
Đặc điểm của nhóm nghiên cứu
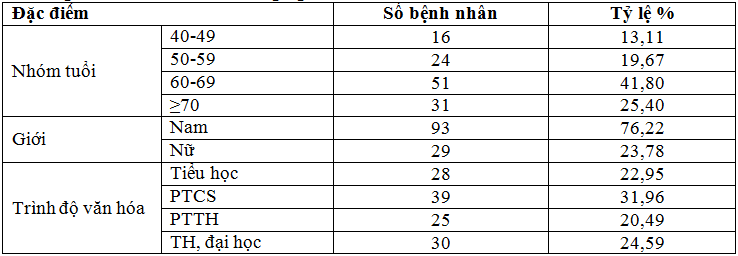
Bảng 1. Đặc điểm của đối tượng nghiên cứu.
Nhận xét:Kết quả nghiên cứu ở bảng 1 cho thấy: tỷ lệ bệnh TBMMN ở nhóm nghiên cứu gặp nhiều ở nam giới (76,22%) và ở lứa tuổi từ 50- 69 (75 bệnh nhân chiếm 61,47%). Điều này phù hợp với các nghiên cứu trước đây về tỷ lệ mắc bệnh.
Đặc điểm lâm sàng và cận lâm sàng nhóm nghiên cứu
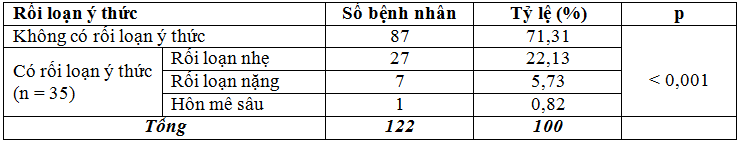
Bảng 2. Tình trạng ý thức khi xảy ra TBMMN.
Nhận xét:Kết quả nghiên cứu ở bảng 2 cho thấy: bệnh nhân có rối loạn ý thức gặp 28,69% trong đó rối loạn ý thức nhẹ gặp 22,13%, rối loạn ý thức mức độ trung bình và nặng với điểm chỉ gặp 6,55%. Sự khác biệt giữa các nhóm có ý nghĩa thống kê với p < 0,001.
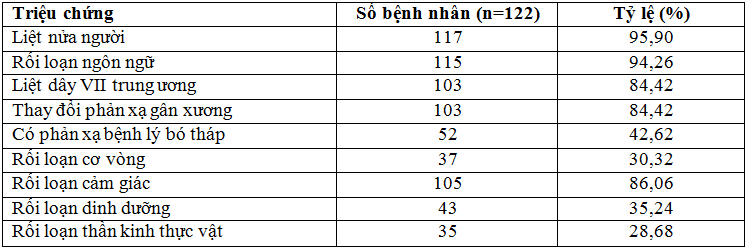
Bảng 3. Đặc điểm lâm sàng thần kinh.
Nhận xét: Kết quả nghiên cứu ở bảng 3 cho thấy bệnh nhân có liệt nửa người gặp 95,90%; Rối loạn cảm giác là 86,06%; liệt dây VII trung ương là 84,42%; Rối loạn ngôn ngữ gặp 94,26%; Thay đổi phản xạ gân xương gặp 84,42%; Có phản xạ bệnh lý bó tháp gặp 42,62%.
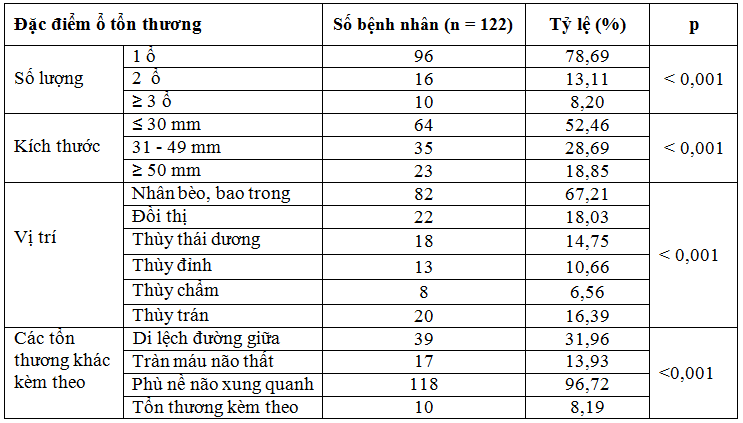
Bảng 4. Đặc điểm ổ tổn thương trên phim chụp cắt lớp vi tính và MRI sọ não.
Nhận xét:Kết quả nghiên cứu ở bảng 4 cho thấy: Nhóm bệnh nhân có 1 ổ tổn thương chiếm tỷ lệ cao nhất 78,68%; thấp nhất là nhóm có từ 3 ổ tổn thương trở lên (8,20%). Nhóm bệnh nhân có ổ tổn thương kích thước dưới 30mm chiếm 52,46% và kích thước ≥50 mm chiếm 18,85%. Sự khác biệt giữa các nhóm có ý nghĩa thống kê với p<0,001. Nhóm bệnh nhân có ổ tổn thương ở nhân bèo, bao trong gặp nhiều nhất 67,21%; ít nhất là tổn thương ở thùy chẩm gặp 6,56%, sự khác biệt giữa các nhóm vị trí tổn thương có ý nghĩa thống kê với p<0,001.
Sự hồi phục của bệnh nhân sau TBMMN
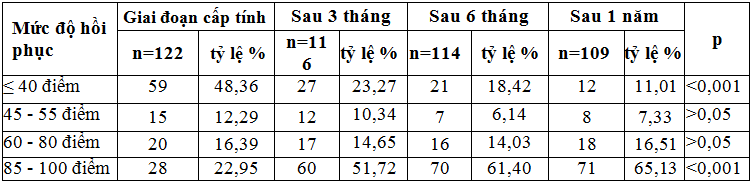
Bảng 5. Đánh giá mức độ hồi phục (thang Barthel).
Nhận xét: Kết quả nghiên cứu ở bảng 5 cho thấy: bệnh nhân cần sự chăm sóc đặc biệt với điểm Bathel ≤40 điểm chiếm 48,36% ở giai đoạn cấp tính và giảm còn 23,27% sau 3 tháng, 18,42% sau 6 tháng và 11,01% sau 1 năm. Sự khác biệt có ý nghĩa thống kê với p>0,001. Bệnh nhân hồi phục đa số các chức năng (85-100 điểm) tăng dần ở các thời điểm: Giai đoạn cấp tính chiếm 22,95%, sau 3 tháng 51,72% sau 5 tháng là 61,40% và sau 1 năm là 65,13%. Sự khác biệt có ý nghĩa thống kê với p>0,001.
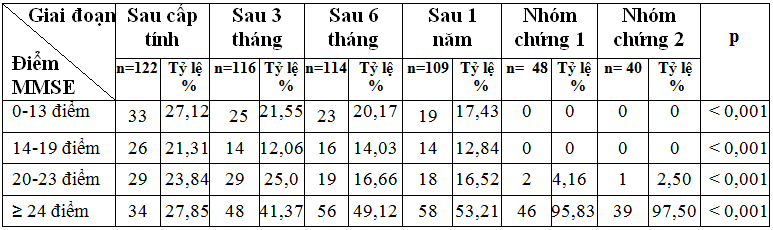
Bảng 6. Đánh giá suy giảm nhận thức bằng trắc nghiệm MMSE.
Nhận xét:Kết quả nghiên cứu ở bảng 6 cho thấy: Nhóm bệnh nhân có điểm MMSE thấp đạt dưới 20 điểm giảm dần sau 1 năm theo dõi từ 48,53% ở giai đoạn sau cấp tính giảm còn 30,27% sau 1 năm. Sự khác biệt giữa các giai đoạn và giữa nhóm nghiên cứu và các nhóm chứng có ý nghĩa thống kê với p<0,001. Số bệnh nhân điểm MMSE ≥24 ở giai đoạn sau cấp tính là 27,85% và sau 1 năm tăng lên 53,21%. Sự khác biệt giữa các giai đoạn và giữa nhóm nghiên cứu và các nhóm chứng có ý nghĩa thống kê với p<0,001.
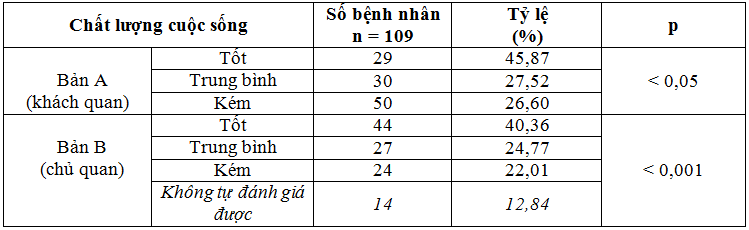
Bảng 7. Đánh giá chất lượng cuộc sống 1 năm sau TBMMN (theo Spizer W.O).
Nhận xét:Kết quả nghiên cứu ở bảng 7 cho thấy: kết quả đánh giá khách quan bản A, số bệnh nhân có điểm đánh giá chất lượng cuộc sống tốt sau 1 năm bị TBMMN chiếm 45,87%; chất lượng cuộc sống trung bình là 27,52% và chất lượng cuộc sống kém là 26,60%. Sự khác biệt có ý nghĩa thống kê với p<0,001. Kết quả ở bản đánh giá chủ quan B, người bệnh tự đánh giá có 40,36% trường hợp tốt; 24,77% bệnh nhân đánh giá trung bình và 22,01% bệnh nhân chất lượng cuộc sống kém; có 12,84% bệnh nhân không tự đánh giá được. Sự khác biệt có ý nghĩa thống kê với p<0,001.
Mối liên quan giữa tình trạng bệnh với sự hồi phục của bệnh nhân
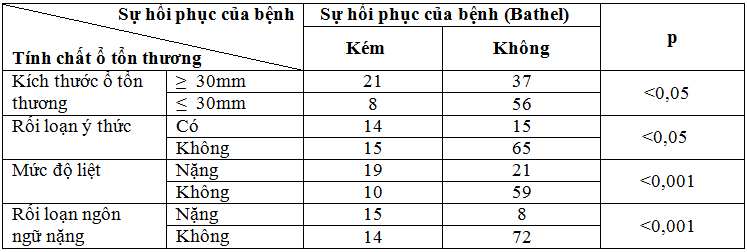
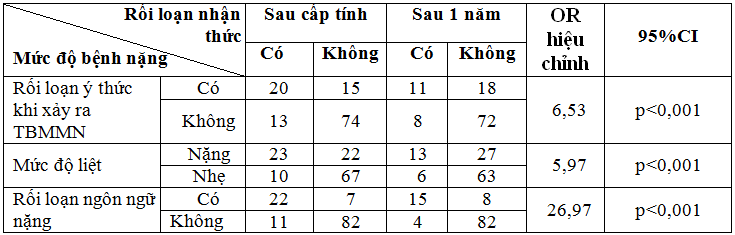
Bảng 8. Mối liên quan giữa mức độ nặng TBMMN và sự hồi phục 1 năm sau TBMMN.
Nhận xét:Kết quả nghiên cứu ở bảng 8 cho thấy: kích thước ổ tổn thương lớn trên 50mm, có rối loạn ý thức, mức độ liệt nặng và có rối loạn ngôn ngữ nặng liên quan đến sự hồi phục kém của bệnh nhân sau 1 năm bị TBMMN với p<0,05 và p<0,001.
Bảng 9. Liên quan giữa mức độ nặng của bệnh với suy giảm nhận thức sau TBMMN.
Nhận xét:Kết quả nghiên cứu ở bảng 9 cho thấy: Biểu hiện lâm sàng mức độ nặng với độ liệt nặng (độ 4-5 Henry), có rối loạn ý thức khi xảy ra TBMMN và rối loạn ngôn ngữ nặng (mất nói…) có liên quan đến sự suy giảm nhận thức ở giai đoạn sau cấp tính và hồi phục chức năng nhận thức kém ở thời điểm 1 năm sau TBMMN với p<0,001.
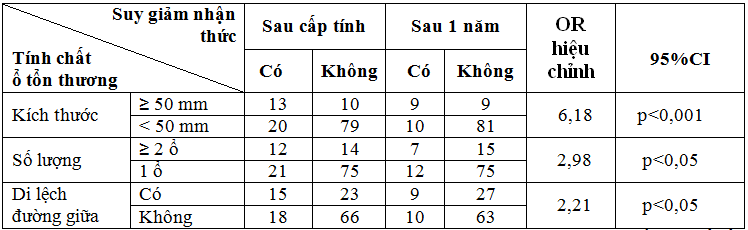
Bảng 10. Mối liên quan giữa tính chất ổ tổn thương thần kinh với suy giảm nhận thức sau tai biến mạch máu não.
Nhận xét:Kết quả ở bảng 10 cho thấy: Kích thước ổ tổn thương ≥ 50 mm, số lượng ổ tổn thương nhiều trên 2 ổ và có di lệch đường giữa trên phim chụp cắt lớp vi tínhvà MRI sọ não liên quan đến suy giảm và hồi phục nhận thức kém có ý nghĩa thống kê với p<0,001 và p<0 ,05.
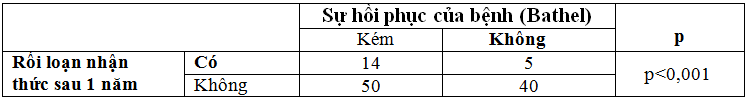
Bảng 11. Mối liên quan giữa rối loạn nhận thức và sự hồi phục sau 1 năm bị TBMMN.
Nhận xét:Kết quả nghiên cứu ở bảng 11 cho thấy: rối loạn nhận thức sau 1 năm TBMMN có ảnh hưởng tới sự hồi phục của bệnh nhân ở thời điểm sau 1 năm có ý nghĩa với p < 0,001.
Bàn luận
Trong số 122 bệnh nhân nghiên cứu chúng tôi gặp tỷ lệ nam nhiều hơn nữ (76,22% và 23,77%); nhóm bệnh nhân ở lứa tuổi trên 60 tuổi gặp cao nhất 77,20% (bảng 1). Theo kết quả nghiên cứu của Nguyễn Văn Triệu và Lê Đức Hinh tỷ lệ mắc bệnh giữa nam và nữ là 67,7% và 32,2%, lứa tuổi từ 60 trở lên gặp cao nhất 74,5% [5]. Như vậy, bệnh nhân TBMMN có THA cũng có tỷ lệ mắc tương tự với TBMMN chung. Theo chúng tôi sở dĩ có sự tương đồng như vậy là do mặc dù các nghiên cứu khác triển khai ở các bệnh nhân TBMMN chung nhưng tỷ lệ gặp TBMMN có liên quan đến THA chiếm đa số từ 70% – 80% [6].
Đặc điểm lâm sàng và cận lâm sàng
Lâm sàng tổn thương thần kinh khu trú biểu hiện đa dạng và phong phú với các triệu chứng như liệt nửa người gặp 95,90%; rối loạn cảm giác là 86,06%; liệt dây VII trung ương là 84,42%; rối loạn ngôn ngữ gặp 92,26%; thay đổi phản xạ gân xương gặp 84,42%…(bảng 3). Kết quả nghiên cứu của chúng tôi tương đương với kết quả của Trần Văn Tuấn (2007) [6]. Số bệnh nhân có rối loạn ý thức ở giai đoạn cấp tính chiếm 28,69% (bảng 2), trong đó rối loạn ý thức nhẹ Glasgow 11-14 điểm gặp 22,13%, rối loạn ý thức mức độ trung bình và nặng với điểm Glasgow < 10 điểm chỉ gặp 6,55%. Bệnh nhân biểu hiện rối loạn định hướng không gian và thời gian, không xác định được thời gian buổi sáng, chiều và tối; không biết mình đang ở đâu… Rối loạn ý thức là triệu chứng thường gặp biểu hiện của sự tổn thương tế bào não và phù não gây rối loạn chức năng não, vì vậy đặc trưng của rối loạn ý thức ở đây là rối loạn ý thức bị loại trừ. Rối loạn ý thức biểu hiện tình trạng nặng của TBMMN và ảnh hưởng đến quá trình hồi phục các chức năng tâm thần và thần kinh sau TBMMN. Nhiều nghiên cứu đã chứng minh thời gian rối loạn ý thức lâu thì suy giảm nhận thức sau TBMMN càng nặng [4].
Kết quả ở bảng 4 cho thấy bệnh nhân có 1 ổ tổn thương chiếm tỷ lệ cao nhất 78,69%%, bệnh nhân có 2 ổ tổn thương là 13,11% và bệnh nhân có từ 3 ổ tổn thương trở lên chiếm tỷ lệ thấp 8,20%. Dương Tuấn Bảo và Lê Văn Thính cũng ghi nhận bệnh nhân có 1 ổ tổn thương có tỷ lệ cao nhất (37,9%), số bệnh nhân có từ 3 ổ tổn thương trở lên chiếm tỷ lệ thấp hơn 26,2% . Kích thước ổ tổn thương có ảnh hưởng rất lớn tới triệu chứng lâm sàng và tiên lượng bệnh. Nếu khối máu tụ lớn trên 50 mm các triệu chứng lâm sàng rất rầm rộ, thậm chí có thể gây tụt não nguy hiểm đến tính mạng bệnh nhân [1].
Hồi phục chức năng tâm thần và thần kinh sau TBMMN và các yếu tố liên quan
Hồi phục chức năng tâm thần và thần kinh sau tai biến mạch máu não
Kết quả nghiên cứu ở bảng 7 đánh giá chất lượng cuộc sống của bệnh nhân ở thời điểm 1 năm sau TBMMN có THA cho thấy, đánh giá khách quan ở bản A bệnh nhân có điểm đánh giá chất lượng cuộc sống tốt chiếm 45,87%; chất lượng cuộc sống kém là 26,60%. Kết quả đánh giá chủ quan ở bản B, người bệnh tự đánh giá có 40,36% chất lượng cuộc sống tốt; đặc biệt có 12,84% bệnh nhân không tự đánh giá được, những bệnh nhân này là những bệnh nhân sa sút trí tuệ nặng, không còn khả năng tư duy, phụ thuộc hoàn toàn vào người thân chăm sóc. Điều này nói lên sự hồi phục các chức năng thần kinh và tâm thần ở bệnh nhân sau TBMMN. Sau 1 năm bị TBMMN tỷ lệ bệnh nhân tiến triển xấu tử vong là 13 trường hợp chiếm 10,65%. Tỷ lệ này thấp hơn kết quả nghiên cứu của Nguyễn Văn Triệu với tỷ lệ tử vong sau 1 năm bị TBMMN là 38% [5]. Các nghiên cứu cũng cho thấy tỷ lệ tử vong do TBMMN trong vòng 1 năm đầu khác nhau. Nghiên cứu của chúng tôi chỉ lấy những bệnh nhân TBMMN có THA và không có các bệnh cơ thể nặng, những bệnh nhân này sau khi bị TBMMN được điều trị dự phòng tốt bằng các thuốc điều trị huyết áp và các thuốc khác như tăng tuần hoàn não, vitamin…Do vậy, tỷ lệ bệnh nhân hồi phục tốt cao hơn các nghiên cứu khác và tỷ lệ bệnh nhân tử vong lại thấp hơn các nghiên cứu trước đây. Qua đây chúng tôi thấy rõ lợi ích của công tác điều trị dự phòng tái phát ở những bệnh nhân TBMMN có THA.
Qua đánh giá mức độ hồi phục theo thang Bathel (bảng 5), mức độ suy giảm nhận thức MMSE (bảng 3, 6) cũng cho kết quả tương tự, bệnh nhân cần sự chăm sóc đặc biệt với điểm Bathel ≤ 40 điểm chiếm 48,36% ở giai đoạn cấp tính và giảm còn 11,01% sau 1 năm. Bệnh nhân hồi phục đa số các chức năng (85-100 điểm) tăng dần ở các thời điểm: giai đoạn cấp tính chiếm 22,95% và sau 1 năm là 65,13%. Kết quả nghiên cứu của chúng tôi phù hợp với nghiên cứu của Nguyễn Văn Triệu và Lê Đức Hinh (2007) với tỷ lệ bệnh nhân phụ thuộc hoàn toàn giảm dần sau 1 năm TBMMN từ 56,7% xuống còn 7,2%, số bệnh nhân hồi phục tốt độc lập hoàn toàn các chức năng tăng dần từ 3,9% ở giai đoạn cấp tính và lên đến 48,3% sau 1 năm bị TBMMN. Như vậy, tỷ lệ bệnh nhân hồi phục tốt, độc lập hoàn toàn ở nghiên cứu của chúng tôi cao hơn trong nghiên cứu của Nguyễn Văn Triệu (2007) (65,13% so với 48,3%) [5]. Lisman W.A. (1987) cho rằng ở thời điểm 1 năm sau TBMMN 2/3 bệnh nhân vẫn còn liệt vận động, 1/4 bệnh nhân còn suy giảm các chức năng tâm thần, 40% bệnh nhân còn các triệu chứng di chứng do tổn thương não như rối loạn ngôn ngữ, chóng mặt hoặc liệt thần kinh sọ não những bệnh nhân này còn có những di chứng do tổn thương não để lại gây suy giảm các chức năng mà nổi trội là liệt vận động, chiếm 50% các trường hợp, 1/3 số bệnh nhân bị tàn phế do suy giảm nhận thức và sa sút trí tuệ [9]. Như vậy kết quả nghiên cứu của chúng tôi là phù hợp. Mặc dù vậy, bệnh nhân sau TBMMN có THA có tỷ lệ suy giảm nhận thức còn rất cao 46,79% và cao hơn so với ghi nhận của Lisman W.A. (1987) [9]. Sene Diouf, F., Ndiaye, M. M. (2008) cũng nhận thấy bên cạnh suy giảm chức năng vận động còn xuất hiện suy giảm các chức năng cao cấp như rối loạn ngôn ngữ và trí nhớ là nguy cơ gây suy giảm nhận thức và bệnh lý này nặng hơn ở bệnh nhân TBMMN có THA. Vì vậy chăm sóc bệnh nhân cần được đặt ra ngay ở giai đoạn cấp tính để nâng cao hiệu quả hồi phục bệnh [10]. Chúng tôi thấy rằng, mặc dù tỷ lệ suy giảm nhận thức còn cao nhưng đa số là suy giảm ở mức độ nhẹ với điểm MMSE từ 20-23 điểm (16,52%), trên lâm sàng các bệnh nhân chỉ biểu hiện nổi bật là các tật chứng về trí nhớ với giảm khả năng ghi nhận thông tin và hay quên, các hoạt động khác bệnh nhân vẫn còn khả năng làm được do vậy họ vẫn có khả năng trong sinh hoạt cá nhân và có thể tham gia được các công việc đơn giản. Các nghiên cứu đều khẳng định rằng ở giai đoạn sau cấp tính các tế bào não đã bị chết sẽ không có khả năng hồi phục nhưng các tế bào vùng tranh tối tranh sáng sẽ hồi phục và sự tăng sinh các noron thần kinh thay thế dẫn đến chức năng trí nhớ, nhận thức. Do đó các thiếu hụt do tổn thương thần kinh được hồi phục dần theo thời gian. Khi không có sự hồi phục và thiếu máu nuôi dưỡng sau TBMMN giai đoạn cấp tính thì có biểu hiện không chỉ có tổn thương của vùng não bị TBMMN mà còn gây teo não các vùng xung quanh. Lúc này biểu hiện lâm sàng bệnh nhân không hồi phục các chức năng thần kinh và tâm thần vùng não đó chi phối [4]. Hơn nữa, mặc dù TBMMN biểu hiện mức độ nhẹ nhưng những bệnh nhân sau TBMMN vẫn có những di chứng do tổn thương não như suy giảm chức năng nhận thức, độ tập trung chú ý và những chức năng thần kinh khác. Những di chứng này gây ảnh hưởng trong những hoạt động phức tạp và ảnh hưởng đến sự hài lòng trong cuộc sống của bệnh nhân [11].
Mối liên quan đến hồi phục chức năng tâm thần sau TBMMN
Kết quả nghiên cứu ở các bảng 8,9,10,11 về phân tích mối liên quan giữa bệnh lý TBMMN và sự hồi phục các chức năng nhận thức, vận động sinh hoạt và chất lượng cuộc sống của bệnh nhân 1 năm sau TBMMN có THA cho thấy sự hồi phục các chức năng tâm thần, thần kinh và chất lượng cuộc sống kém của bệnh nhân ở thời điểm 1 năm sau TBMMN có THA có liên quan đến tổn thương não nặng như kích thước ổ tổn thương lớn trên 50mm, số lượng ổ tổn thương nhiều gây tổn thương tế bào não nhiều dẫn đến tình trạng bệnh nặng trên lâm sàng có rối loạn ý thức ở giai đoạn cấp tính, mức độ liệt nặng, rối loạn ngôn ngữ nặng. Kết quả nghiên cứu của chúng tôi tương tự với nghiên cứu của Pratt R.D (2002) và Pratt R.D (2003) khi thấy sa sút trí tuệ gặp ở bệnh nhân có tiền sử bị TBMMN 1 lần từ 60 đến 68% trên 1219 bệnh nhân. Trên phim CT scanner hoặc MRI có tới 99% bệnh nhân có các biểu hiện ổ tổn thương ở vỏ não và dưới vỏ [12].
Kết luận
Qua nghiên cứu 122 bệnh nhân TBMMN có THA chúng tôi có một số kết luận sau: Bệnh gặp chủ yếu ở nam (76,22%) với độ tuổi gặp tỷ lệ cao là 51-69 tuổi chiếm 61,47%. Các tổn thương thần kinh thường gặp như liệt nửa người gặp tỷ lệ cao (95,52%); 84,42% liệt dây thần kinh số 7 TW…Rối loạn ý thức chiếm 28,69%. Tổn thương 1 ổ chủ yếu (78,69%) trên 3 ổ là 8,20%; kích thước ổ tổn thương <30mm 52,46%.
Suy giảm nhận thức nặng giảm dần theo từng thời điểm nghiên cứu
Ở giai đoạn cấp tính gặp 27,12% xuống còn 17,43% sau 1 năm. Suy giảm nhận thức vừa (MMSE đạt 14-19 điểm) ở giai đoạn cấp tính chiếm tỷ lệ 21,31%; sau 3 tháng là 12,06%; sau 6 tháng là 14,03% và sau 1 năm là 12,84%. Suy giảm nhận thức nhẹ (20-23 điểm MMSE) ở giai đoạn cấp tính chiếm 23,84%; sau 3 tháng là 25%; sau 6 tháng là 16,66% và sau 1 năm là 16,51%.
Sự hồi phục đánh giá theo thang Bathel tăng dần theo các thời điểm nghiên cứu: Bệnh nhân hồi phục đa số các chức năng (85-100 điểm) tăng dần ở các thời điểm: giai đoạn cấp tính chiếm 22,95% và sau 1 năm là 65,13%. Bathel mức độ nặng 48,36% ở giai đoạn cấp tính và giảm còn 23,27% sau 3 tháng, 18,42% sau 6 tháng và còn 11,01% sau 1 năm.
Mối liên quan giữa thay TBMMN và sự hồi phục chức năng sau TBMMN
Khả năng hồi phục nhận thức kém sau 1 năm TBMMN có mối liên quan với kích thước ổ tổn thương lớn, mức độ tổn thương nặng và tình trạng rối loạn ý thức với p<0,05.
Sự hồi phục các chức năng theo Bathel kém của bệnh nhân sau 1 năm bị TBMMN liên quan với kích thước ổ tổn thương lớn trên 50 mm, có rối loạn ý thức, mức độ liệt nặng và có rối loạn ngôn ngữ nặng với p<0,05 và p<0,001.
Abstract
Studying 122 stroke patients with hypertesion and following 1 year showing the results as: 76,22% of patients were men with the age of 51- 69 were 61,47%. The most observed neurologic deficits are VII nerve paralysed (84,42%), half of body paralysed (95,52%)… 28,69% patient had coma in the acuted period.
The recovery of the patients by Bathel was increased following 1 year: The patient with good recovery was 22,95% , after 3 months were 51,72% and after 1 year were 65,13%. The patients with bad score of Bathel were 48,36% in the first period and put down in to 11,01% after 1 year.
The cognitive impairement was decreased after 1 year. In the acuted period there is 27,12% patient with cognitive impairement and put down in to 17,43% after 1 year. The patients had normal cognitive increased. In the fisrt period, there is only 27,85% patient but after 1 year, it was 53,21%.
Our result show the relation between the recovery of cognitive and motion activity of stroke patient and the lession in brain, had coma in the acuted time and the size of lession (p < 0,05).
Tài liệu tham khảo
1. Dương Tuấn Bảo (2007), “Nghiên cứu đặc điểm, chụp cắt lớp vi tính và một số yếu tố nguy cơ của nhồi máu não ổ khuyết trên lều”. Kỷ yếu công trình khoa học Hội Thần kinh Việt Nam, TP. Hồ Chí Minh: tr. 43-47.
2. Nguyễn hữu Biên (2003), “Một số đặc điểm lâm sàng rối loạn tâm thần ở bệnh nhân tai biến mạch não”. Luận văn thạc sỹ y học, Học viện Quân y.
3. Dương Xuân Đạm (2007), “Phục hồi chức năng sớm cho bệnh nhân tai biến mạch não”. Tai biến mạch não hướng dẫn chẩn đoán và xử trí, Nhà xuất bản Y học, Hà Nội: tr. 625-634.
4. Lê Văn Thính (2007) “Sa sút trí tuệ nguyên nhân mạch máu: vai trò của tai biến nhồi máu não”. Tai biến mạch máu não hướng dẫn chẩn đoán và xử trí, Nhà xuất bản Y học, Hà Nội: tr. 353-370.
5. Nguyễn văn Triệu (2006), “Nghiên cứu thực trạng bệnh nhân sau tai biến mạch máu não 1 năm tại cộng đồng”. Hội nghị khoa học lần thứ 6 Hội thần kinh học Việt nam Kỷ niệm 50 ngày thành lập chuyên khoa thần kinh – Bệnh viện Bạch Mai. 12: tr. 193-199.
6. Trần Văn Tuấn (2007), “Nghiên cứu một số đặc điểm dịch tễ học tai biến mạch não tại tỉnh Thái Nguyên”. Luận án tiến sỹ Y học, Học viện Quân y.
7. Bayley M.T. (2007), “Priorities for stroke rehabilitation and research: results of a 2003 Canadian Stroke Network consensus conference”.Arch Phys Med Rehabil.88(4) p.526-528.
8. Czlonkowska A. (2006), “Evaluation of needs in early post-stroke rehabilitation in Poland”. Neurol Neurochir Pol. 40(6): p. 471-477.
9. Lisman W.A. (1987) “Organic Psychiatry-The Psychological Consequences of Cerebral Disorder”. Oxford Blackwell Scientific Publications: p. 319-369.
10. Sene Diouf F. and Ndiaye M.M. (2008) “The management of cerebrovascular events”. Dakar Med. 53(1): p. 7-19.
11. Edwards D.F. (2006) “The impact of mild stroke on meaningful activity and life satisfaction”. J Stroke Cerebrovasc Dis. 15(4): p. 151-157.
12. Pratt R.D. (2002) “Patient populations in clinical trials of the efficacy and tolerability of donepezil in patients with vascular dementia”. J Neurol Sci. 203-204: p. 57-65.