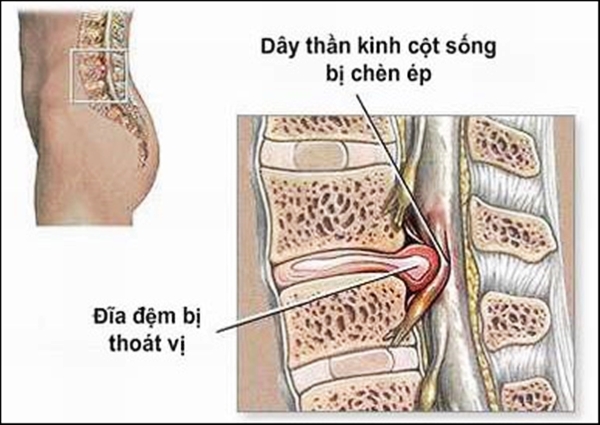
Nghiên cứu mối liên quan của chỉ số dẫn truyền thần kinh chi dưới với lâm sàng, hình ảnh cộng hưởng từ ở bệnh nhân thoát vị đĩa đệm cột sống thắt lưng
Nghiên cứu mối liên quan của chỉ số dẫn truyền thần kinh chi dưới với lâm sàng, hình ảnh cộng hưởng từở bệnh nhân thoát vị đĩa đệm cột sống thắt lưng
Phan Việt Nga, Nguyễn Đình Khánh
Tóm tắt:Nghiên cứu trên 60 bệnh nhân được chẩn đoán xác định thoát vị đĩa đệm cột sống thắt lưng bằng cộng hưởng từvà lâm sàng, điều trị nội trú tại bệnh viện 103 từ tháng 12/2012 đến 6/2013.
Kết quả: Có mối liên quan giữa chỉ số dẫn truyền vận động, sóng F của dây mác và phản xạ H với giai đoạn bệnh (p<0,05). Chỉ số dẫn truyền vận động, sóng F của dây mác liên quan với mức độ hẹp ống sống và mức độ thoát vị (p<0,05). Ở bệnh nhân TVĐĐ L4-L5 các chỉ số dẫn truyền vận động, thời gian tiềm, tần số sóng F dây mác và tần số sóng F dây chày bên bệnh khác biệt so với bên lành (p<0,05).Ở BN TVĐĐ L5-S1 thời gian tiềm sóng F, tần số sóng F dây chày, tấn số sóng F của dây mác và thời gian tiềm phản xạ H, biên độ phản xạ H bên bệnh khác biệt so với bên lành (p<0,05).
Kết luận: Có mối liên quan giữa chỉ số dẫn truyền vận động dây mác, sóng F của dây mác với giai đoạn bệnh, mức độ hẹp ống sống và mức độ thoát vị (p<0,05).Phản xạ H của dây mác có mối liên quan với giai đoạn bệnh (p<0,05).
Từ khóa: Thoát vị đĩa đệm cột sống thắt lưng, dẫn truyền thần kinh, sóng F, phản xạ H.
Study on relation of some parameters nerve conduction of low extremelity with clinical, MRI in patient of lumbar disc herniation.
Sumury: prospective descriptive cross sectional study of 60 patients who were positive diagnosed aslumbar disc herniation at neurological department of HospitalN0103 12/2012from 6/201312/2012. These patients were systemically clinical examined, taken lumbar MRI, motor and sensory conduction, parameters of F wave and reflex H.
Conclusion: There were relations between parametersof motor conduction, F wave of peroneal, reflex H with stage and level of lumbar spinal canal stenosis(p<0,05). Reflex H of peroneal relation with stage lumbar disc herniation.
Keywords: lumbar disc herniation, neural conduction, F wave, reflex H
I. ĐẶT VẤN ĐỀ
Thoát vị đĩa đệm cột sống thắt lưng là bệnh có tính phổ biến trong lĩnh vực y học cũng như trong chuyên ngành thần kinh. Ở Mỹ, tỷ lệ mắc bệnh đau thắt lưng hàng năm là 5%/năm và có đến 60 – 90% dân số bị bệnh trong suốt cuộc đời, nguyên nhân thường gặp nhất là do thoát vị đĩa đệm cột sống thắt lưng
Ở Việt Nam đã có nhiều nghiên cứu về chẩn đoán, điều trị thoát vị đĩa đệm, và một số nghiên cứu điện sinh lý ở bệnh nhân thoát vị đĩa đệm cột sống thắt lưng nhưng vẫn cần tiếp tục có những nghiên cứu để hiểu đầy đủ hơn, đặc biệt là mối liên quan của các chỉ số điện sinh lý dẫn truyền thần kinh chi dưới ở bệnh nhân thoát vị đĩa đệm cột sống thắt lưng.
Vì những lý do trên chúng tôi thực hiện đề tài:
Nhận xét mối liên quan của chỉ số dẫn truyền thần kinh chi dưới với hình ảnh cộng hưởng từ và lâm sàng ở bệnh nhân TVĐĐ CSTL.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu
Gồm có 60 bệnh nhân thoát vị đĩa đệm cột sống thắt lưng có hội chứng thắt lưng hông một bên điều trị nội trú tại khoa Nội thần kinh Bệnh viện 103 từ tháng 12/2012 đến 6/2013. Tự nguyện tham gia nghiên cứu.
Tiêu chuẩn chọn bệnh nhân
Về lâm sàng: Theo tiêu chuẩn của Saporta cải biên.
Về cận lâm sàng: Tất cả các bệnh nhân đều được chẩn đoán xác định bằng chụp CHT cột sống thắt lưng.
Tiêu chuẩn loại trừ
– Các bệnh nhân thoát vị đĩa đệm, có hội chứng rễ 2 bên.
– Các bệnh nhân có tiền sử hoặc đang mắc các bệnh thần kinh ảnh hưởng đến dẫn truyền thần kinh như: viêm đa dây thần kinh, xơ cột bên teo cơ, liệt do các nguyên nhân không phải bệnh lý thoát vị đĩa đệm.
– Các bệnh nhân có nguy cơ thiếu Vitamin B1 do: ỉa chảy, tiền sử cắt đoạn dạ dày, suy dinh dưỡng, suy chức năng gan.
– Nghiện rượu, ngộ độc cấp-mãn.
– Bệnh nhân đang dùng thuốc có nguy cơ gây biến chứng viêm dây thần kinh như: INH, Metronidazon, hoặc các bệnh mạn tính nguy cơ biến chứng thần kinh ngoại vi như đái tháo đường.
– Những bệnh nhân đang dùng thuốc ức chế thần kinh như: thuốc ngủ, thuốc chống trầm cảm 3 vòng, thuốc gây tê tại chỗ (Novocain, Lidocain).
2. Phương pháp nghiên cứu
– Khảo sát tiến cứu, quan sát mô tả cắt ngang.
– Lâm sàng:Cách đánh giá giai đoạn bệnh: dựa vào phân loại lâm sàng của Arsenie K (có 4 giai đoạn). Đánh giá mức độ nặng lâm sàng: đánh giá theo thang điểm lâm sàng của Hiệp hội phẫu thuật chỉnh hình Nhật bản (JOA) cho bệnh nhân TVĐĐ cột sống thắt lưng.
– Hình ảnh cộng hưởng từ: Đo kích thước ống sống thắt lưng ở vị trí thoát vị đĩa đệm theo phương pháp Moeller.
– Các bệnh nhân được đo dẫn truyền vận động dây chày, dây mác sâu, một số thông số hay dùng của sóng F.
3. Xử lý số liệu
– Các số liệu nghiên cứu được xử lý theo phương pháp thống kê y học, bằng chương trình phần mềm SPSS 18.0.
III. KẾT QUẢ VÀ BÀN LUẬN
1. Đặc điểm chung nhóm bệnh nhân nghiên cứu
Tuổi trung bình của bệnh nhân là 46,55 ± 9,64, Nhóm tuổi gặp nhiều nhất là 40 – 49 tuổi chiếm 33,4%, từ 50 – 59 tuổi chiếm 30%, cộng chung từ 40 – 59 tuổi là 63,4%.
Giới: trong 60 bệnh nhân có 33 nam chiếm 55% và 27 nữ chiếm 45%, tỷ lệ nam/nữ = 1,22/1. Thời gian mắc bệnh lớn hơn 6 tháng chiếm tỷ lệ 68,3%
2. Đặc điểm lâm sàng của nhóm bệnh nhân nghiên cứu
Các triệu chứng lâm sàng của hội chứng cột sống ở bệnh nhân nghiên cứu rất phong phú
Phân loại giai đoạn thoát vị đĩa đệm trên lâm sàng theo Arsenie: 50% bệnh nhân ở giai đoạn II, có 45% bệnh nhân giai đoạn IIIa, 5% bệnh nhân giai đoạn IIIb.
Phân loại mức độ thoát vị đĩa đệm trên lâm sàng theo JOA: 25% bệnh nhân mức độ nhẹ, 51,7% bệnh nhân mức độ vừa, mức độ nặng chiếm 23,3%.
Về hình ảnh CHT: – Vị trí hay gặp nhất là thoát vị đĩa đệm L4 –L5 chiếm tỷ lệ 43,3%, thoát vị đĩa đệm L5 – S1 và L4 – L5 chiếm 28,3%, thoát vị đĩa đệm L5– S1 chiếm 18,3%, thoát vị đĩa đệm L3-L4 và L4 –L5 chiếm 3,3%, thoát vị đĩa đệm L3-L4, L4 –L5 và L5– S1 tỷ lệ 6,7%.
Đánh giá mức độ hẹp ống sống: Bệnh nhân không có hẹp ống sống chiếm tỷ lệ 48,3%, hẹp vừa chiếm tỷ lệ 46,7%, hẹp nặng chiếm tỷ lệ 5%.
3. Mối liên quan kết quả nghiên cứu điện thần kinh với lâm sàng
3.1. Liên quan giữa một số chỉ số dẫn truyền với giai đoạn thoát vị đĩa đệm
Bảng 1. Liên quan giữa dẫn truyền vận động bên bệnh với giai đoạn TVĐĐ
| Dây mác | ||||||
| Các nhóm
Chỉ số DT |
Giai đoạn II | Giai đoạn IIIa | Giai đoạn IIIb | p1-2 | p2-3 | p1-3 |
| (n =30 ) (1) | (n = 27) (2) | (n = 3) (3) | ||||
| DML (ms) | 4,22 ± 0,4 | 4,46 ± 0,44 | 4,57 ± 0,21 | <0,05 | >0,05 | >0,05 |
| MCV (m/s) | 46,7 ± 3,93 | 44,4 ± 3,8 | 40,17 ± 2,59 | <0,05 | >0,05 | <0,05 |
| MA (mV) | 3,99 ± 0,44 | 3,67 ± 0,61 | 2,62 ± 0,97 | <0,05 | >0,05 | >0,05 |
| Dây chày | ||||||
| Các nhóm
Chỉ số DT |
Giai đoạn II | Giai đoạn IIIa | Giai đoạn IIIb | p1-2 | p2-3 | p1-3 |
| (n = 30) (1) | (n = 27 ) (2) | (n =3 ) (3) | ||||
| DML (ms) | 4,35 ± 0,42 | 4,57 ± 0,42 | 4,77 ± 0,45 | >0,05 | >0,05 | >0,05 |
| MCV (m/s) | 45,4 ± 3,88 | 43,2 ± 3,69 | 42,0 ± 4,2 | <0,05 | >0,05 | >0,05 |
| MA (mV) | 10,5 ±2,74 | 8,8 ± 3,5 | 7,36 ± 5,1 | >0,05 | >0,05 | >0,05 |
Nhận xét: Cả thời gian tiềm, tốc độ dẫn truyền vận động, biên độ đáp ứng dây chày, dây mác bên bệnh giữa nhóm bệnh nhân giai đoạn II và giai đoạn IIIa khác biệt có ý nghĩa thống kê với p<0,05. Đối với nhóm bệnh nhân giai đoạn IIIb so với các nhóm giai đoạn II, giai đoạn IIIa thời gian tiềm có tăng lên, vận tốc dẫn truyền và biên độ sóng có giảm nhưng chưa có ý nghĩa thống kê. Tốc độ dẫn truyền vận động của dây mác bên bệnh giữa giai đoạn IIIb và giai đoạn II khác biệt có ý nghĩa thống kê với p<0,05. Trong nhóm nghiên cứu của chúng tôi có tỷ lệ thoát vị đĩa đệm L4-L5 chiếm tỷ lệ khá cao, theo quy luật xung đột đĩa rễ, tỷ lệ rễ L5 bị tổn thương chiếm tỷ lệ cao, là rễ chủ đạo của dây thần kinh mác nên có thể những thay đổi các chỉ số dẫn truyền của dây mác nhiều hơn so với dây chày và có thể giả thiết tốc độ dẫn truyền vận động là chỉ số dễ bị thay đổi hơn so với thời gian tiềm và biên độ đáp ứng khi tổn thương rễ thần kinh.
Bảng 2. Liên quan giữa kết quả ghi sóng F bên bệnh với giai đoạn TVĐĐ
| Dây mác | ||||||
| Các nhóm
Chỉ số DT |
Giai đoạn II | Giai đoạn IIIa | Giai đoạn IIIb | p1-2 | p2-3 | p1-3 |
| (n = 30) (1) | (n = 26) (2) | (n =1) (3) | ||||
| Fmin (ms) | 44,45 ± 1,02 | 45,23 ± 1,7 | 45,5 | <0,05 | >0,05 | >0,05 |
| Fmean (ms) | 46,62 ± 1,26 | 47,49 ± 1,94 | 47,8 | <0,05 | >0,05 | >0,05 |
| F-fre | 0,54 ± 0,087 | 0,403 ± 0,15 | 0,375 | <0,01 | >0,05 | >0,05 |
| Dây chày | ||||||
| Các nhóm
Chỉ số DT |
Giai đoạn II | Giai đoạn IIIa | Giai đoạn IIIb | |||
| (n = 30) (1) | (n = 25) (2) | (n = 2) (3) | p1-2 | p2-3 | p1-3 | |
| Fmin (ms) | 45,71 ± 2,75 | 45,98 ± 2,6 | 46,05 ± 0,77 | >0,05 | >0,05 | >0,05 |
| Fmean (ms) | 47,87 ± 2,61 | 48,46 ± 2,56 | 48,55 ± 1,06 | >0,05 | >0,05 | >0,05 |
| F-fre | 0,596 ± 0,15 | 0,51 ± 0,13 | 0,406 ± 0,13 | <0,05 | >0,05 | >0,05 |
Nhận xét: Đối với dây mác thời gian tiềm sóng F bên bệnh giữa giai đoạn II và giai đoạn IIIa khác biệt có ý nghĩa thống kê với p<0,05 và chỉ số sóng F bên bệnh giữa giai đoạn II và giai đoạn IIIa khác biệt có ý nghĩa thống kê với p<0,01.
Đối với dây chày, tần số sóng F bên bệnh giữa giai đoạn II và giai đoạn IIIa khác biệt có ý nghĩa thống kê với p<0,05.
Bảng 3. Liên quan giữa kết quả ghi phản xạ H bên bệnh với giai đoạn TVĐĐ
| Các nhóm
Chỉ số DT |
Giai đoạn II | Giai đoạn IIIa | Giai đoạn IIIb | p1-2 | p2-3 | p1-3 |
| (n =30) (1) | (n =24) (2) | (n =2) (3) | ||||
| Thời gian tiềm (ms) | 29,58 ± 1,99 | 30,7 ± 2,07 | 30,75 ± 2,89 | <0,05 | >0,05 | >0,05 |
| Biên độ (mV) | 3,3 ± 1,73 | 2,42 ± 1,46 | 1,14 ± 0,16 | <0,05 | >0,05 | >0,05 |
Nhận xét: Thời gian tiềm phản xạ H giai đoạn II giữa giai đoạn II với giai đoạn IIIa khác biệt có ý nghĩa thống kê với p<0,05.
Điều này cho thấy những bất thường của sóng F và phản xạ H thay đổi ngay ở giai đoạn sớm của bệnh, tần số sóng F có thể là 1 chỉ tiêu nhạy hơn so với thời gian tiềm sóng F, điều này phù hợp với 1 số nghiên cứu của các tác giả nước ngoài [8].
Như vậy kết quả đo dẫn truyền thần kinh phù hợp với phân giai đoạn thoát vị đĩa đệm theo Arseni, ở giai đoạn II mặc dù là giai đoạn kích thích rễ, nhưng dẫn truyền thần kinh đã giảm, tuy nhiên do mức độ nhẹ nên không có ý nghĩa thống kê. Theo Kimura thì một tổn thương ở dây rễ thần kinh từ tuần thứ hai trở đi đã có những thay đổi về dẫn truyền thần kinh vì vậy chỉ ở giai đoạn II, nhưng đã có thay đổi trên điện sinh lý, có nghĩa là thay đổi dẫn truyền sớm hơn những biểu hiện trên lâm sàng.
3.2. Đối chiếu một số chỉ số dẫn truyền với mức độ TVĐĐ (theo JOA)
Bảng 4. Liên quan giữa thay đổi các thông số dẫn truyền vận động bên bệnh với mức độ thoát vị đĩa đệm
| Dây mác | ||||||
| Các nhóm
Chỉ số DT |
Mức độ nhẹ | Mức độ vừa | Mức độ nặng | p1-2 | p2-3 | p1-3 |
| (n =15) (1) | (n = 31) (2) | (n =14) (3) | ||||
| DML (ms) | 4,24 ± 0,44 | 4,26 ± 0,36 | 4,65 ± 0,46 | >0,05 | <0,05 | <0,05 |
| MCV (m/s) | 46,62 ± 4,83 | 46,07 ± 3,01 | 42,3 ± 4,06 | >0,05 | <0,05 | <0,05 |
| MA (mV) | 3,95 ± 0,45 | 3,88 ± 0,54 | 3,38 ± 0,8 | >0,05 | <0,05 | <0,05 |
| Dây chày | ||||||
| Các nhóm
Chỉ số DT |
Mức độ nhẹ | Mức độ vừa | Mức độ nặng | |||
| (n = 15) (1) | (n = 31) (2) | (n =14) (3) | p1-2 | p2-3 | p1-3 | |
| DML (ms) | 4,32 ± 0,45 | 4,42 ± 0,37 | 4,73 ± 0,46 | >0,05 | >0,05 | <0,05 |
| MCV (m/s) | 45,44 ± 4,3 | 44,6 ± 3,32 | 42,13 ± 4,3 | >0,05 | >0,05 | <0,05 |
| MA (mV) | 10,42 ±2,4 | 9,87 ± 3,03 | 8,09 ± 4,3 | >0,05 | >0,05 | >0,05 |
Nhận xét: Đối với dây mác, thời gian tiềm, tốc độ dẫn truyền vận động, biên độ đáp ứng bên bệnh giữa mức độ nặng với mức độ vừa, mức độ nặng với mức độ nhẹ khác biệt có ý nghĩa thống kê với p<0,05.
Đối với dây chày, thời gian tiềm, tốc độ dẫn truyền vận động bên bệnh giữa mức độ nặng với mức độ nhẹ khác biệt có ý nghĩa thống kê với p<0,05.
Bảng 5. Liên quan giữa thay đổi một số thông số sóng F bên bệnh với mức độ TVĐĐ
| Dây mác | ||||||
| Các nhóm
Chỉ số DT |
Mức độ nhẹ | Mức độ vừa | Mức độ nặng | p1-2 | p2-3 | p1-3 |
| (n =14) (1) | (n = 31) (2) | (n =12) (3) | ||||
| Fmin (ms) | 44,6 ± 1,28 | 44,7 ±1,37 | 45,62 ± 1,48 | >0,05 | <0,05 | >0,05 |
| Fmean (ms) | 46,79 ± 1,55 | 46,8 ± 1,63 | 47,9 ± 1,59 | >0,05 | <0,05 | >0,05 |
| F-fre | 0,57 ± 0,095 | 0,45 ± 0,128 | 0,41 ± 0,15 | <0,05 | >0,05 | <0,01 |
| Dây chày | ||||||
| Các nhóm
Chỉ số DT |
Mức độ nhẹ | Mức độ vừa | Mức độ nặng | |||
| (n = 15) (1) | (n =30) (2) | (n =12) (3) | p1-2 | p2-3 | p1-3 | |
| Fmin (ms) | 25,12 ± 1,94 | 46,07 ± 2,8 | 46,17 ± 2,89 | >0,05 | >0,05 | >0,05 |
| Fmean (ms) | 47,3 ± 2,12 | 48,44 ± 2,66 | 48,54 ± 2,64 | >0,05 | >0,05 | >0,05 |
| F-fre | 0,64 ± 0,15 | 0,54 ± 0,12 | 0,48 ±0,16 | <0,05 | >0,05 | <0,05 |
Nhận xét:
Đối với dây mác, thời gian tiềm bên bệnh giữa nhóm bệnh nhân mức độ vừa với bệnh nhóm bệnh nhân mức độ nặng khác biệt có ý nghĩa thống kê với p<0,05. Tần số sóng F giữa nhóm mức độ vừa với nhóm mức độ nhẹ khác biệt có ý nghĩa thống kê với p<0,05, giữa nhóm mức độ nặng với nhóm mức độ nhẹ khác biệt có ý nghĩ thống kê với p<0,01.
Đối với dây chày chỉ có tần số sóng F giảm giữa mức độ vừa với nhẹ và nặng với nhẹ khác biệt có ý nghĩa thống kê p<0,05.
Như vậy kết quả đo dẫn truyền thần kinh phù hợp với phân mức độ thoát vị đĩa đệm theo JOA.
Tóm lại, mối liên quan giữa lâm sàng và dẫn truyền thần kinh là tương đối phù hợp cả về phương diện chẩn đoán giai đoạn lẫn chẩn đoán mức độ. Kết quả cho thấy sự phù hợp giữa đo dẫn truyền thần kinh và giai đoạn thoát vị đĩa đệm theo Arseni, phù hợp giữa chẩn đoán lâm sàng mức độ TVĐĐ theo JOA với kết quả đo dẫn truyền thần kinh. Điều này có ý nghĩa trong việc chẩn đoán giai đoạn TVĐĐ và mức độ dựa theo kết quả đo dẫn truyền thần kinh. Tuy nhiên trong một số trường hợp, tổn thương được thấy trước trên đo dẫn truyền và đôi khi sự thay đổi điện sinh lý không hoàn toàn phù hợp với chẩn đoán mức độ và giai đoạn bệnh. Chính vì vậy bệnh nhân cần được khám lâm sàng kỹ lưỡng, kết hợp với các phương pháp chẩn đoán cận lâm sàng để có chẩn đoán và tiên lượng chính xác hơn.
4.Mối liên quan giữa chỉ số dẫn truyền thần kinh với CHT CSTL
4.1. Mối liên quan giữa kết quả dẫn truyền thần kinh với vị trí thoát vị đĩa đệm
Bảng 6. Liên quan giữa thay đổi thông số dẫn truyền vận động với vị trí TVĐĐ
| Dây mác | |||||||||
| Vị trí thoát vị | DML (ms) | MCV (m/s) | MA (mV) | ||||||
| Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | |
| L4-L5 | 4,2±0,47 | 4,3±0,45 | <0,05 | 46,2±3,6 | 45,6±3,9 | <0,01 | 3,8±0,6 | 3,7±0,5 | <0,05 |
| L5-S1 | 4,17±0,3 | 4,16±0,33 | >0,05 | 46,9±2,7 | 46,7±2,7 | >0,05 | 4,1±0,4 | 4±0,36 | >0,05 |
| L4-L5 và L5-S1 | 4,4±0,46 | 4,41±0,5 | >0,05 | 46,1±5 | 45,4±5,2 | >0,05 | 3,9±0,4 | 3,8±0,6 | >0,05 |
| L3-L4 và L4-L5 | 4,49±0,1 | 4,47±0,01 | >0,05 | 46,3±0,6 | 47±0,6 | >0,05 | 4,4±0,04 | 4,5±0,01 | >0,05 |
| L3-L4 và L4-L5 và L5-S1 | 4,4±0,15 | 4,47±0,2 | >0,05 | 45,4±0,2 | 43,6±3,6 | >0,05 | 4,1±0,7 | 3,3±1,4 | >0,05 |
| Dây chày | |||||||||
| Vị trí thoát vị | DML (ms) | MCV (m/s) | MA (mV) | ||||||
| Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | |
| L4-L5 | 4,4 ±0,4 | 4,4±0,4 | >0,05 | 45±3,3 | 44,9±3,4 | >0,05 | 11,5±2 | 11,4±2 | >0,05 |
| L5-S1 | 4,36±0,4 | 4,42±0,4 | >0,05 | 45,7±3,5 | 44,8±3,6 | >0,05 | 9,36±2 | 9,0±2 | >0,05 |
| L4-L5 và L5-S1 | 4,4±0,5 | 4,46±0,52 | >0,05 | 44,5±4,3 | 43,3±5 | >0,05 | 8,9±3,4 | 8,4±3,8 | >0,05 |
| L3-L4 và L4-L5 | 4,32±0,1 | 4,36±0,12 | >0,05 | 45,2±1,4 | 44,8±1,3 | >0,05 | 11,1±0,4 | 11,1±0,5 | >0,05 |
| L3-L4, L4-L5 và L5-S1 | 4,37±0,3 | 4,86±0,4 | >0,05 | 44,4±1 | 43,4±1 | >0,05 | 4,1±0,7 | 3,5±0,9 | >0,05 |
Nhận xét:
Đối với bệnh nhân thoát vị đĩa đệm L4-L5 thời gian tiềm, biên độ sóng dây mác bên bệnh so với bên lành khác biệt có ý nghĩa thống kê với p<0,05, vận tốc dẫn truyền vận động giữa bên bệnh với bên lành khác biệt có ý nghĩa thống kê với p<0,01. Với dây chày, thời gian tiềm, tốc độ dẫn truyền vận động, biên độ sóng, giữa bên lành và bên bệnh khác biệt chưa có ý nghĩa thống kê.
Bệnh nhân thoát vị đĩa đệm L5-S1, L3-L4 và L4-L5, L3-L4 và L4-L5 và L5-S1, L4-L5 và L5-S1 thời gian tiềm, tốc độ dẫn truyền vận động, biên độ sóng đáp ứng giữa bên bệnh với bên lành khác biệt chưa có ý nghĩa thống kê.
Bảng 7. Liên quan giữa thay đổi thông số sóng F với vị trí TVĐĐ
| Dây mác | |||||||||
| Vị trí thoát vị | Fmin (ms) | Fmean (ms) | F-fre | ||||||
| Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | |
| L4-L5 | 45±1,2 | 45,4±1,3 | <0,05 | 47,4±1,4 | 48±1,3 | <0,05 | 0,5±0,1 | 0,4±0,14 | <0,01 |
| L5-S1 | 43,8±1,1 | 43,9±1 | >0,05 | 45,7±1,1 | 45,8±1 | >0,05 | 0,57±0,07 | 0,52±0,08 | <0,05 |
| L4-L5 và L5-S1 | 44,2±1,6 | 44,4±1,4 | <0,05 | 46±1,5 | 46,2±1,6 | >0,05 | 0,61±0,1 | 0,54±0,13 | <0,05 |
| L3-L4 và L4-L5 | 44,6±1 | 44,8±0,78 | >0,05 | 46,6±1,1 | 46,9±0,8 | >0,05 | 0,52±0,03 | 0,53±0,04 | >0,05 |
| L3-L4 và L4-L5 và L5-S1 | 45,9±1,3 | 45,9±1,4 | >0,05 | 47,6±1,6 | 48±1,9 | >0,05 | 0,54±0,1 | 0,45±0,15 | >0,05 |
| Dây chày | |||||||||
| Vị trí thoát vị | Fmin (ms) | Fmean (ms) | F-fre | ||||||
| Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | Bên lành | Bên bệnh | p | |
| L4-L5 | 44,4±1,4 | 44,5±1,4 | >0,05 | 46,9±1,5 | 47±1,3 | >0,05 | 0,65±0,1 | 0,6±0,1 | <0,05 |
| L5-S1 | 46,8±3 | 47,6±3 | <0,05 | 48,8±3,4 | 49,4±3,4 | <0,05 | 0,61±0,1 | 0,53±0,15 | <0,05 |
| L4-L5 và L5-S1 | 45,8±2,3 | 46,8±3,1 | <0,05 | 48,4±2,5 | 49±3 | >0,05 | 0,63±0,16 | 0,5±0,2 | <0,05 |
| L3-L4 và L4-L5 | 44,9±2 | 45,1±2,3 | >0,05 | 47,2±2,2 | 48,2±2 | >0,05 | 0,68±0,18 | 0,5±0,08 | >0,05 |
| L3-L4 và L4-L5 và L5-S1 | 46,1±1 | 47,2±2,2 | >0,05 | 48,4±0,6 | 49,4±1,6 | >0,05 | 0,65±0,15 | 0,39±0,1 | >0,05 |
Nhận xét:
Đối với bệnh nhân TVĐĐ L4-L5, dây thần kinh mác có thời gian tiềm sóng F bên bệnh kéo dài hơn bên lành (p<0,05), chỉ số sóng F bên bệnh nhỏ hơn bên lành khác biệt rất có ý nghĩa với p<0,01.
Đối với bệnh nhân TVĐĐ L5-S1, tần số sóng F bên bệnh nhỏ hơn bên lành (p<0,05). Tần số sóng F của dây chày bên bệnh nhỏ hơn bên lành khác biệt có ý nghĩa thống kê với p<0,05.
Bệnh nhân TVĐĐ L3-L4 và L4-L5, L3-L4 và L4-L5 và L5-S1, thời gian tiềm và tần số sóng F của dây chày, dây mác bên bệnh với bên lành khác biệt chưa có ý nghĩa thống kê.
Bệnh nhân TVĐĐ L4-L5 và L5-S1, tần số sóng F dây chày và dây mác bên bệnh so với bên lành khác biệt có ý nghĩa thống kê với p<0,05.
Bảng 8. Liên quan giữa thay đổi thông số phản xạ H với vị trí TVĐĐ
| Vị trí thoát vị | Thời gian tiềm (ms) | Biên độ (mV) | ||||
| Bên Lành | Bên bệnh | p | Bên lành | Bên bệnh | p | |
| L4-L5 | 29,47±1,1 | 29,47±1 | >0,05 | 3,67±1,2 | 3,5±1,3 | >0,05 |
| L5-S1 | 31,5±2,5 | 31,9±2,6 | <0,05 | 2,51±1,2 | 1,6±1,23 | <0,01 |
| L4-L5 và L5-S1 | 29,28±2,2 | 29,7±2,2 | <0,05 | 3,78±2,43 | 2,7±2 | <0,05 |
| L3-L4 và L4-L5 | 26,36±0,34 | 27,48±0,45 | >0,05 | 4,8±0,61 | 3,8±0,5 | >0,05 |
| L3-L4 và L4-L5 và L5-S1 | 32,6±0,05 | 32,8±0,05 | <0,05 | 1,97±0,33 | 1,14±0.09 | <0,05 |
Nhận xét:
Bệnh nhân TVĐĐ L5-S1, thời gian tiềm phản xạ H bên bệnh lớn hơn so với bên lành (p<0,05), biên độ phản xạ H bên bệnh nhỏ hơn so với bên lành khác biệt rất có ý nghĩa thống kê với p<0,01.
Bệnh nhân TVĐĐ L4-L5 và L5-S1, L3-L4 và L4-L5 và L5-S1, thời gian tiềm phản xạ H và biên độ phản xạ H giữa bên bệnh với bên lành khác biệt có ý nghĩa thống kê với p<0,05.
Như vậy ở nhóm TVĐĐ L4 – L5 các chỉ số của dây mác tổn thương cả phần trung tâm và ngoại vi, trong khi dây chày chỉ có biểu hiện giảm tần số sóng F. Thoát vị đĩa đệm L4 – L5 chủ yếu tổn thương rễ L5, là rễ chủ đạo của dây thần kinh mác, vì vậy tổn thương dây mác trong TVĐĐ L4-L5 là hợp lý về giải phẫu và chức năng. Tuy nhiên, theo nhiều tác giả, TVĐĐ L4 – L5 cũng ảnh hưởng ít nhiều tới chức năng của dây chày (thông qua sóng F và phản xạ H) phải chăng là do có một phần rễ L5 tham gia cấu tạo nên dây thần kinh chày?
Theo Lê Văn Sơn ở bệnh nhân TVĐĐ L4 – L5: thời gian tiềm tàng ngoại vi của dây chày, mác giữa bên lành và bên bệnh, chênh lệch không có ý nghĩa thống kê, tốc độ dẫn truyền vận động ngoại vi của dây mác giảm ở bên bệnh có ý nghĩa. Tác giả cũng thấy 62,5 % số bệnh nhân TVĐĐ L4 – L5 có ảnh hưởng tới phản xạ H [4].
Bùi Văn Tố đo sóng F ở bệnh nhân TVĐĐ L4 – L5 thấy rằng thời gian tiềm trung bình sóng F của dây mác bên lành là 46,54 ± 2,84 ms, bên bệnh là 47,87 ± 4,46 ms.
Như vậy theo quy luật xung đột đĩa rễ, thoát vị đĩa đệm L5 – S1 thì rễ S1 sẽ bị tổn thương, thoát vị đĩa đệm L4 – L5 thì rễ L5 sẽ bị tổn thương, do đó ta thấy rễ S1, là rễ chủ đạo của dây thần kinh chày, cũng ảnh hưởng ít nhiều đến dây mác phản ánh qua tần số sóng F, điều này cũng phù hợp với giải phẫu và sinh lý, và cho thấy những bất thường của sóng F và phản xạ H thay đổi ngay ở giai đoạn sớm của bệnh khi mà các chỉ số dẫn truyền vận động chưa thay đổi nhiều, tần số sóng F có thể là 1 chỉ tiêu nhạy hơn so với thời gian tiềm sóng F, và sự bất thường phản xạ H có ý nghĩa định khu tổn thương rễ S1 điều này phù hợp với 1 số nghiên cứu của các tác giả nước ngoài như Hesham N Alrowayed, Kimura J B. Taksande, Ruple S. Laughlin.
4.2. Mối liên quan giữa kết quả dẫn truyền thần kinh với mức độ hẹp ống sống
Bảng 9. Liên quan giữa thay đổi các thông số dẫn truyền vận động bên bệnh với mức độ hẹp ống sống
| Dây mác | ||||||
| Các nhóm
Chỉ số DT |
Không hẹp | Hẹp vừa | Hẹp nặng | p1-2 | p2-3 | p1-3 |
| (n = 29) (1) | (n = 28) (2) | (n = 3) (3) | ||||
| DML (ms) | 4,21±0,41 | 4,44±0,4 | 4,68±0,1 | <0,05 | >0,05 | >0,05 |
| MCV (m/s) | 46,6±3,76 | 46,6±3,97 | 39,3±1,15 | <0,05 | <0,05 | <0,05 |
| MA (mV) | 4,02±0,47 | 3,69±0,53 | 2,35±0,75 | <0,05 | >0,05 | >0,05 |
| Dây chày | ||||||
| Các nhóm
Chỉ số DT |
Không hẹp | Hẹp vừa | Hẹp nặng | |||
| (n = 29) (1) | (n = 28) (2) | (n = 3) (3) | p1-2 | p2-3 | p1-3 | |
| DML (ms) | 4,35±0,43 | 4,57±0,42 | 4,73±0,4 | >0,05 | >0,05 | >0,05 |
| MCV (m/s) | 45,19±4,17 | 43,6±3,17 | 40,7±6,3 | >0,05 | >0,05 | >0,05 |
| MA (mV) | 10,4±2,85 | 9,2±3,15 | 5,5±6,15 | >0,05 | >0,05 | >0,05 |
Nhận xét:
Đối với dây mác, thời gian tiềm, tốc độ dẫn truyền vận động và biên độ đáp ứng của bên bệnh giữa nhóm không hẹp với nhóm hẹp vừa khác biệt có ý nghĩa thống kê với p<0,05. Tốc độ dẫn truyền vận động bên bệnh của nhóm hẹp nặng so với nhóm hẹp vừa và không hẹp khác biệt có ý nghĩa (p<0,05).
Đối với dây chày, thời gian tiềm bên bệnh ở nhóm hẹp vừa và nặng kéo dài hơn nhóm không hẹp (p>0,05) và tốc độ dẫn truyền vận động, biên độ sóng bên bệnh ở nhóm hẹp vừa và nặng nhỏ hơn nhóm bệnh nhân không hẹp (p>0,05).
Bảng 10. Liên quan giữa các thông số sóng F bên bệnh với mức độ hẹp ống sống
| Dây mác | ||||||
| Các nhóm
Chỉ số Sóng F |
Không hẹp | Hẹp vừa | Hẹp nặng | p1-2 | p2-3 | p1-3 |
| (n = 29) (1) | (n = 28) (2) | (n = 0) (3) | ||||
| Fmin (ms) | 45,42±1,04 | 45,24±1,63 | – | <0,05 | – | – |
| Fmean (ms) | 46,61±1,33 | 47,5±1,84 | – | <0,05 | – | – |
| F-fre | 0,534±0,11 | 0,415±0,14 | – | <0,01 | – | – |
| Dây chày | ||||||
| Các nhóm
Chỉ số Sóng F |
Không hẹp | Hẹp vừa | Hẹp nặng | p1-2 | p2-3 | p1-3 |
| (n =29) (1) | (n = 26) (2) | (n = 2) (3) | ||||
| Fmin (ms) | 45,75±2,36 | 45,93±3 | 46,05±0,78 | >0,05 | >0,05 | >0,05 |
| Fmean (ms) | 48,02±2,53 | 48,28±2,68 | 48,55±1,06 | >0,05 | >0,05 | >0,05 |
| F-fre | 0,596±0,14 | 0,522±0,146 | 0,406±0,133 | >0,05 | >0,05 | >0,05 |
Nhận xét:
Đối với dây mác, thời gian tiềm của sóng F bên bệnh giữa nhóm bệnh nhân hẹp vừa với không hẹp khác biệt có ý nghĩa thống kê với p<0,05, tần số sóng F bên bệnh giữa nhóm hẹp vừa với nhóm không hẹp khác biệt rất có ý nghĩa p<0,01. Nhóm bệnh nhân hẹp nặng ống sống ta không đo được sóng F bên bệnh.
Đối với dây chày, thời gian tiềm bên bệnh của nhóm hẹp vừa và nặng kéo dài hơn so với nhóm không hẹp (p>0,05). Tần số sóng F bên bệnh của nhóm vừa và nặng nhỏ hơn so với nhóm không hẹp (p>0,05).
Điều này cho thấy mối liên quan giữa dẫn truyền thần kinh mức độ hẹp ống sống trên hình ảnh cộng hưởng từ, sự thay đổi dẫn truyền chủ yếu ở dây thần kinh mác cả về dẫn truyền vận động và các thông số sóng F, dây thần kinh chày và phản xạ H có sự thay đổi nhưng chưa có sự khác biệt, điều này có thể do tỷ lệ thoát vị đĩa đệm L4-L5 trên cộng hưởng từ chiếm tỷ lệ khá là cao 43,3%, mà theo quy luật xung đột đĩa rễ nó sẽ gây tổn thương chủ yếu rễ L5, là rễ chủ đạo của dây thần kinh mác. Nên kết quả trên tương đối phù hợp với đặc điểm về giải phẫu và sinh lý.
V. KẾT LUẬN
Mối liên quan với một số đặc điểm lâm sàng và hình ảnh cộng hưởng từ của thoát vị đĩa đệm cột sống thắt lưng
– Có mối liên quan giữa chỉ số dẫn truyền vận động dây mác, sóng F của dây mác và phản xạ H với giai đoạn bệnh (p<0,05).
– Có mối liên quan giữa chỉ số dẫn truyền vận động dây mác, chỉ số sóng F của dây mác với mức độ hẹp ống sống và mức độ thoát vị (p<0,05).
– Ở bệnh nhân TVĐĐ L4-L5 các chỉ số dẫn truyền vận động dây mác, thời gian tiềm, tần số sóng F dây mác và tần số sóng F dây chày bên bệnh khác biệt so với bên lành (p<0,05), Ở bệnh nhân TVĐĐ L5-S1 thời gian tiềm sóng F, tần số sóng F dây chày, tấn số sóng F của dây mác và thời gian tiềm phản xạ H, biên độ phản xạ H bên bệnh khác biệt so với bên lành (p<0,05).
TÀI LIỆU THAM KHẢO
- Nguyễn Hữu Công (1998),Chẩn đoán điện và bệnh lý thần kinh cơ, Nhà xuất bản y học.
- Võ Đôn, Hứa Tú Sơn, Nguyễn Mai Hòa, Nguyễn Văn Trí, Nguyễn Thị Lan Hương, Trần Thị Ánh (2006), “Khảo sát hằng số dẫn truyền dây thần kinh ở 116 người trưởng thành”, Y học TP Hồ Chí Minh.
- Nguyễn Bảo Đông (2010), Nghiên cứu biến đổi lâm sàng, một số chỉ số dẫn truyền thần kinh ở bệnh nhân thoát vị đĩa đệm cột sống thắt lưng trước và sau điều trị bảo tồn,Luận văn thạc sỹ y học – Học viện quân y.
- Lê Văn Sơn, Trần Đăng Dong, Trần Công Đoàn (2001), “Nghiên cứu tốc độ dẫn truyền vận động của dây thần kinh chày và mác sâu ở người bình thường và bệnh nhân TVĐĐ L4– L5, L5– S1”, Tạp chí Sinh lý học, tr. 12-17.
- Trần Trung (2007), Nghiên cứu giá trị của hình ảnh cộng hưởng từ trong chẩn đoán thoát vị đĩa đệm cột sống thắt lưng, Luân án Tiến sỹ Y học, Hà Nội.
- Karen Barr, MD (2013), “Electrodiagnosis of Lumbar Radiculopathy”, Phys Med Rehabil Clin N Am 24 (2013) 79–91.
- Kimura J. (2001), “Electrodiagnosis in diseases of nerver and muscle”, principles and practice 3rd Ed: 63 – 177.
- Leena Puksa, Erik Stalberg (2003), “Reference values of F – wave parameters in healthy subjects”, Clinical Neurophysiology 114(2003), p1079-1090
- Moeller Torsten B., Emil Reif (2007), “Pocket Atlas of sectional Anatomy Computer Tomography and Magnetic Resonance Imaging”, Thieme Stuttgart New York, pp.264-317.
- Ruple S. Laughlin (2009), “H Reflexes”, Clinical Neurophysiology 4th(2009), p519-527.